Serviços Personalizados
Artigo
Links relacionados
Compartilhar
Revista da Associacao Paulista de Cirurgioes Dentistas
versão impressa ISSN 0004-5276
Rev. Assoc. Paul. Cir. Dent. vol.68 no.4 Sao Paulo Out./Dez. 2014
Relato de caso clínico
Hipomineralização de molar-incisivo (HMI): relato de caso e acompanhamento de tratamento restaurador
Molar incisor hypomineralization (MIH): case report and restorative treatment follow-up
Cristiane Meira AssunçãoI;Veridiane GirelliII; Caroline Simão SartiIII; Eduardo Silveira FerreiraIV; Fernando Borba de AraujoV; Jonas Almeida RodriguesVI
I Mestre em Odontologia na Universidade Federal do Paraná (UFPR), doutoranda em Clínica Odontológica/ Odontopediatria pela Universidade Federal do Rio Grande do Sul (UFRGS), Porto Alegre/RS, Brasil
II Especialista em Clínica Odontológica/ Odontopediatria pela UFRGS, Porto Alegre/RS, Brasil
III Cirurgiã-Dentista - Mestranda do programa de pósgraduação da Faculdade de Odontologia da UFRGS, Porto Alegre/RS, Brasil
IVDoutor em Odontologia pela Universidade Federal do Rio de Janeiro, professor associado I do Departamento de Cirurgia e Ortopedia da UFRGS, Porto Alegre/RS, Brasil
VDoutor em Ciências Odontológicas/ Odontopediatria pela Universidade de São Paulo, professor associado 4 da Faculdade de Odontologia da UFRGS, Porto Alegre/RS, Brasil
VIMestre e Doutor em Ciências Odontológicas, área de Odontopediatria pela Faculdade de Odontologia de Araraquara - Unesp, professor adjunto II de Odontopediatria da UFRGS, Porto Alegre/RS, Brasil
RESUMO
Introdução: Hipomineralização molar incisivo (HMI) é a displasia do esmalte dos dentes que afeta um ou mais primeiros molares permanentes frequentemente associados aos incisivos permanentes. Pacientes com essa alteração apresentam vários problemas clínicos, que podem incluir um desgaste dentário acentuado, perda do esmalte, aumento da suscetibilidade à cárie e sensibilidade dentária. O tratamento da hipomineralização molar-incisivo dependerá da gravidade do dente afetado, abrangendo desde medidas preventivas até procedimentos restauradores complexos. Objetivos: Relatar um caso de um paciente infantil, 7 anos, gênero feminino, diagnosticada com HMI. Além, disso, descrever a abordagem terapêutica, tratamento restaurador e acompanhamento de 28 meses. Conclusão: Pacientes com hipomineralização molar-incisivo necessitam de acompanhamento longitudinal para prevenir perda de estrutura dentária e manutenção do tratamento restaurador.
Palavras-chave: odontopediatria; hipoplasia do esmalte dentário; tratamento dentário restaurador sem trauma
ABSTRACT
Introduction: Molar incisor hypomineralization (MIH) is defined as the enamel dysplasia that affects one or more first permanent molars and frequently permanent incisors. These patients have several oral health problems that may include increased tooth wear, loss of enamel, higher susceptibility to dental caries and tooth sensitivity. The treatment of molar incisor hypomineralization depends on the severity of the affected teeth, including preventive measures as well as extensive restorative procedures. Objectives: To present a case report of a patient, female, diagnosed at 7 years old with MIH and to describe restorative procedures with a 28-months follow-up period. Conclusion: MIH Patients require longitudinal follow-up to prevent loss of tooth structure and maintenance of restorative treatment.
Keywords: pediatric dentistry; dental enamel hypoplasia; treatment outcome
RELEVÂNCIA CLÍNICA
O mecanismo de desenvolvimento da HMI permanece relativamente desconhecido e a sua etiologia ainda não foi totalmente definida. É importante que a HMI seja diagnosticada o mais cedo possível, garantindo que um tratamento adequado possa ser realizado e em um período de tempo ideal. A detecção precoce, logo após a erupção do dente afetado, possibilita que as medidas preventivas adequadas sejam tomadas e uma maior quantidade de tecido dentário seja preservada.
INTRODUÇÃO
Incisivos e primeiros molares permanentes com grave hipomineralização do esmalte, de etiologia desconhecida foram reconhecidos pela primeira vez na Suécia no final de 1970. Este estudo epidemiológico mostrou uma prevalência de 15% em crianças nascidas em 1970.1
O termo hipomineralização molar-incisivo (HMI) foi proposto por Weerheijm et al2 em 2001 para descrever a displasia do esmalte dos dentes causada por um distúrbio que afeta os ameloblastos durante a fase precoce da maturação amelogênica.3 A hipomineralização do esmalte, de origem sistêmica, afeta um ou mais primeiros molares permanentes, que são frequentemente associados aos incisivos permanentes também acometidos.4
A etiologia permanece desconhecida, embora tenha sido relacionada com fatores ambientais que estão associados com condições sistêmicas durante o período pré-natal (os últimos três meses de gravidez) e durante os períodos perinatal e pós-natal. Estes fatores podem incluir: baixo peso ao nascer, doenças cardíacas congênitas e uso de medicação. Condições comuns nos primeiros três anos, como doenças das vias respiratórias superiores, asma, otite, amigdalite, doenças gastrointestinais, desnutrição, varicela, sarampo e rubéola, parecem também estar associadas à ocorrência de HMI.3-13 O primeiro ano de vida é um período crítico para a formação da coroa dos molares e incisivos permanentes, e assim para o desenvolvimento da HMI. Até que uma etiologia definitiva seja determinada, esses quadros infecciosos e virais, assim como episódios repetidos de febre alta, podem ser considerados como fatores de risco para o desenvolvimento da HMI.14 Além disso, tem sido sugerido que o uso precoce de amoxicilina, por crianças menores de 6 meses de idade e o alto nível de dioxixa no leite materno que será ingerido por crianças pode estar relacionado com o que causam HMI.29;30
Os estudos epidemiológicos sobre a frequência de hipoplasia do esmalte dental nas populações contemporâneas demonstram a ligação entre as condições socioeconômicas e a prevalência desta alteração. Nos países desenvolvidos, a prevalência desta condição tem uma média de 10%, enquanto nos países em desenvolvimento é maior do que 50%.15 As estimativas da prevalência de HMI, em revisões de literatura, variam de 3% a 50% em estudos populacionais.16-22
Clinicamente, as alterações do esmalte podem variar com relação à coloração, do branco ao amarelo ou marrom, com uma demarcação nítida no esmalte afetado.9 O diagnóstico desta condição pode ser difícil, particularmente quando lesões de cárie também estão presentes.5 Os pacientes afetados pela HMI apresentam vários problemas clínicos, incluindo um rápido desgaste dentário, perda de esmalte, aumento da suscetibilidade à cárie e hipersensibilidade dentária.7
A hipersensibilidade é uma complicação comum da HMI, tornando a higiene bucal e a alimentação difícil, enquanto os dentes acometidos não forem tratados.23 A remineralização terapêutica deve ser iniciada assim que a superfície defeituosa esteja acessível, com o objetivo de produzir uma camada superficial hipermineralizada e assim diminuir a sensibilidade dos dentes acometidos.4
Os molares severamente afetados frequentemente mostram a desintegração do esmalte nas superfícies oclusais e regiões de cúspides,9 exigindo muitas vezes a indicação de um tratamento restaurador mais extenso.24 Estes dentes necessitam, muitas vezes, de restauração logo após a erupção devido à desintegração do esmalte e a predisposição ao desenvolvimento de lesão de cárie subsequente.25 Além disso, a execução dos tratamentos pode ser dolorosa, devido à dificuldade de se obter o efeito anestésico, muito provavelmente devido a uma inflamação subclínica nas células pulpares causadas pela porosidade do esmalte.26
Selamento de fissuras é considerado o tratamento de escolha em casos levemente afetados, onde o esmalte parece ser de boa qualidade e quando os exames clínicos e radiográficos confirmaram que o dente está livre de cárie. Em casos moderados, em que o defeito do esmalte/dentina é bem demarcado e confinado a uma ou duas superfícies, a restauração, seja com resina composta ou cimento de ionômero de vidro, é a opção terapêutica de escolha. Restaurações de resina composta em molares hipomineralizados devem ser reavaliadas com frequência. Em casos severos de HMI, frequentemente observa-se o acometimento completo de cúspides, com ou sem envolvimento pulpar. Neste caso, as opções de tratamento são restaurações, tratamentos endodônticos ou até mesmo exodontias, sendo imprescindível uma avaliação interdisciplinar. Fatores tais como a oclusão, presença ou ausência de apinhamento dentário, dentes ausentes ou mal formados irão determinar a decisão de manter ou extrair os molares afetados. O tratamento dos incisivos afetados pela HMI será determinado pela gravidade da condição. Considerações estéticas e preservação da vitalidade pulpar são os fatores principais na intervenção em tais casos, principalmente quando se trata de acometimento de incisivos permanentes jovens.23
RELATO DE CASO
Este artigo apresenta um relato de caso de um paciente infantil, gênero feminino, diagnosticada com hipomineralização de molar e incisivo aos 7 anos e atendida na clínica infanto-juvenil da Faculdade de Odontologia da Universidade Federal do Rio Grande do Sul por um período de 28 meses. O termo de consentimento livre e esclarecido foi devidamente assinado pelo responsável da criança, para a realização de seu tratamento e publicação do relato de caso.
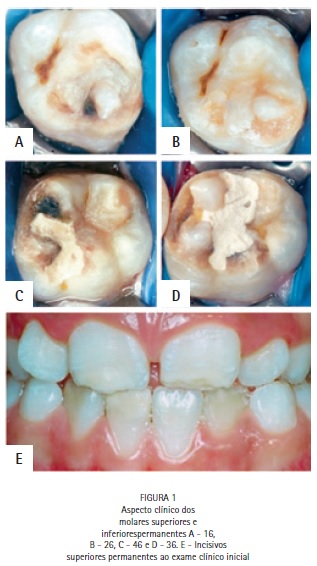
A paciente procurou atendimento com queixa estética e relatando sensibilidade dentária moderada. Ao exame clínico foi observada perda de estrutura e coloração acastanhada nos molares, perda de estrutura e coloração esbranquiçada nos incisivos permanentes e restaurações provisórias nas oclusais dos primeiros molares inferiores (Figura 1). Na anamnese, a mãe relatou que a paciente apresentou baixo peso ao nascimento, catapora e asma crônica nos primeiros anos de vida.
A paciente foi avaliada ortodonticamente e constatado a necessidade de procedimentos interceptativos. Apresentava mordida em topo a topo na região anterior e tendência a mordida cruzada posterior causada por leve atresia maxilar. Fase de dentição mista, maloclusão de Classe I de Angle, discrepância negativa na
região dos incisivos superiores e inferiores de 3 mm, diastema mediano de 2 mm e demais aspectos oclusais compatíveis com a idade dentária da paciente. Para que fosse possível a realização das restaurações anteriores, o tratamento ortodôntico planejado e executado foi de expansão maxilar superior com leve projeção dos incisivos superiores (dentes 11 e 21), visando obter a oclusão normal tanto no sentido transversal quanto no sentido anteroposterior das arcadas.
Inicialmente o tratamento proposto foi a restauração funcional e estética dos molares e incisivos permanentes com resina composta seguida de aplicação tópica de flúor gel neutro a 2,2% para diminuir a sensibilidade. A aplicação de flúor gel foi realizada pela paciente, com supervisão do responsável, após a última escovação do dia por dois meses.
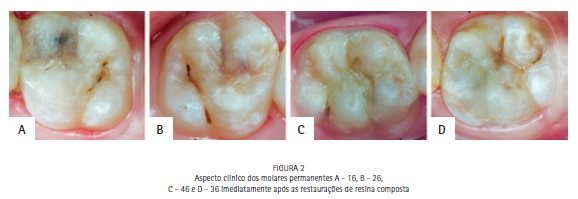
Os quatro molares permanentes foram restaurados sob anestesia e isolamento absoluto, com o sistema adesivo Adper Single Bond 2 (3M Espe®, São Paulo, Brasil) e resina composta Z350 XT (3M Espe®, São Paulo, Brasil) nas cores A3D, A3B e translúcida CT nos dentes 16 e 26, A3D e A3,5B no dente 36 e A3D e A3B no dente 46. Nos molares superiores foi utilizado pigmento marrom para caracterização (Figura 2).
As restaurações de incisivos permanentes superiores foram realizadas, sob isolamento relativo, com o sistema adesivo Adper Single Bond 2 (3M Espe®, São Paulo, Brasil) e resina Z350 XT (3M Espe®, São Paulo, Brasil) nas cores WD e A3.
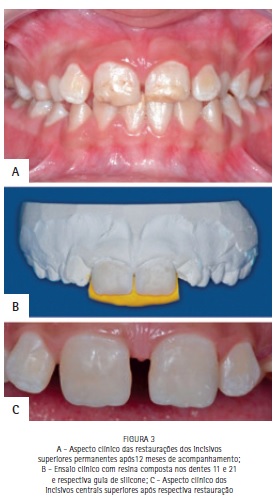
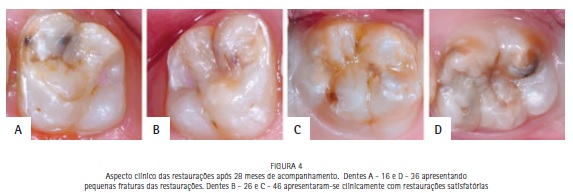
A paciente não compareceu as consultas de manutenção, retornando após 1 (um) ano, quando foram observadas falhas nas restaurações estéticas dos incisivos permanentes superiores (Figura 3B). Além disso, foram observadas clinicamente pequenas fraturas no primeiro molar superior direito (Figura 4A) e no primeiro molar inferior esquerdo (Figura 4D).
Para a reanatomização dos incisivos centrais superiores fez-se moldagem com alginato para obtenção de modelo de gesso, onde foi realizado ensaio clinico com resina composta, que serviu de base para confecção de guia de silicone (Figura 3B). O uso da guia de silicone diminuiu o tempo clínico e possibilitou uma maior previsibilidade do resultado estético.
Em seguida, os incisivos centrais superiores foram restaurados,
sob isolamento relativo, com sistema adesivo Single Bond 2 (3M Espe®, São Paulo, Brasil) e resina composta Z350 XT (3M Espe®, São Paulo, Brasil) nas cores WD, A2D e A1D. Utilizou-se pigmento branco para caracterização. O acabamento foi realizado com discos de lixa (Sof-lex 3M Espe®, São Paulo, Brasil) (Figura 3c).
Após o término do segundo tratamento restaurador, os pais e a criança foram novamente informados da necessidade do acompanhamento longitudinal para a manutenção do tratamento restaurador. Um regime de consultas periódicas trimestralmente será implementado. Desta forma, espera-se que o tratamento restaurador tenha uma maior longevidade.
DISCUSSÃO
O mecanismo de desenvolvimento da HMI permanece relativamente desconhecido e a sua etiologia ainda não foi totalmente definida. Porém, sabe-se que a HMI ocorre predominantemente em crianças com história de complicações sistêmicas nos primeiros anos de vida, especialmente problemas respiratórios e episódios de febre alta.27 O diagnóstico deste caso foi feito através de exame clínico, avaliando as características clínicas descritas na literatura associada à história médica relatada. A época de ocorrência dos quadros infecciosos coincidiu com o período de maturação da matriz orgânica dos molares e incisivos acometidos. Nesse período, é esperado que defeitos de desenvolvimento de esmalte com maior perda de estrutura dentária ocorram.
A escolha da melhor alternativa de tratamento envolve questões como a idade do paciente, cooperação durante o tratamento e da extensão das lesões. Para este caso foi observada a extensão das lesões, queixa de comprometimento estético e sensibilidade dentária. Quando a sensibilidade está presente, restaurações em resina ou ionômero de vidro, bem como aplicação tópica de flúor podem ser realizadas.27 Optou-se por iniciar rapidamente com o tratamento restaurador, devido à perda de estrutura significativa e a presença de restaurações provisórias. Foi prescrita a fluorterapia diária, realizada em casa pela paciente. Existe também a alternativa de tentar o fortalecimento da estrutura dentária através da aplicação de flúor previamente aos procedimentos restauradores, especialmente em dentes recém-erupcionados. Crombie et
al. através de um estudo in vitro já demonstraram que esta pode ser uma opção viável para melhorar a incorporação de mineral na fase de pós-erupção e assim aumentar a resistência do esmalte hipomineralizado.28
A qualidade da adesão dos materiais restauradores nesses dentes com HMI ainda permanece desconhecida devido à diferença morfológica das lesões de hipomineralização. Sabe-se que muitas vezes essas restaurações precisam de reparos devido à morfologia alterada do esmalte prismático que pode interferir na adesão do material levando a possíveis falhas.
Devido a essas questões os pacientes com HMI que receberem tratamentos restauradores devem ser acompanhados periodicamente. Em dentes parcialmente erupcionados, uma opção adequada seria a restauração em ionômero de vidro. Porém essa restauração, em dentes permanentes, é considerada provisória, necessitando posteriormente sua troca4. Outro fato que pode interferir negativamente na longevidade das restaurações é o envolvimento de mais de uma face e a necessidade de reconstrução de cúspides devido à perda de estrutura generalizada. A utilização de resina direta facilita a realização de reparos, sem que uma maior estrutura dental seja desgastada. Neste caso clínico, a não adesão da família às consultas de manutenção e a extensão das lesões contribuiu negativamente para a longevidade das restaurações, sendo necessária nova intervenção.
CONCLUSÃO
É importante que a HMI seja diagnosticada o mais cedo possível, garantindo que um tratamento adequado possa ser realizado e em um período de tempo ideal. A detecção precoce, logo após a erupção do dente afetado, possibilita que as medidas preventivas adequadas sejam tomadas e uma maior quantidade de tecido dentário seja preservada. A informação sobre a complexidade do caso possibilita que os pais e responsáveis se engajem no acompanhamento longitudinal do tratamento dessas crianças.
APLICAÇÃO CLÍNICA
O acompanhamento clínico ao longo do tempo de pacientes com HIM é de suma importância, pois ainda permanece relativamente desconhecida. Normalmente, os dentes envolvidos na HMI estão associados à experiência de dor e sensibilidade à escovação, além do comprometimento estético quando há o envolvimento dos incisivos.
Observando clinicamente as características dos casos de HMI, podemos conhecer as formas de tratamento restaurador, já que os molares hipocalcificados apresentam maior risco à cárie, apresentam maior sensibilidade dentinária, até mesmo uma maior dificuldade no manejo da criança, também requerem tratamento extensivo e determinam um grande envolvimento do Cirurgião-Dentista.
REFERÊNCIAS
1. Koch G, Hallonsten A-L, Ludvigsson N, Hansson BO, Holst A, Ullbro C. Epidemiologic study of idiopathic enamel hypomineralization in permanent teeth of Swedish children. Community Dentistry Oral Epidemiology 1987; 15:279-285. [ Links ]
2. Weerheijm KL, Jalevik B, Alaluusua S. Molar incisor hypomineralization. Caries Res 2001; 35:390-391.
3. Van Amerongen W, Kreulen C. Cheese molar: a pilot study of the etiology of hypocalcifications in first permanent molars. ASDC J Dent Child 1995; 62:288-289.
4. William V, Messer LB, Burrow MF. Molar incisor hypomineralization: review and recommendations for clinical management. Pediatr Dent. 2006; 28:224-232.
5. Weerheijm KL. Molar incisor hypomineralization (MIH). Eur J Paediatr Dent 2003; 3: 115-120.
6. Beentje VE, Weerheijm K, Groen HJ. Factors involved in the etiology of hypomineralized first permanent molar. Ned TijdschrTandheelkd 2002; 109:387-390.
7. Lygidakis NA. Treatment modalities in children with teeth affected by molar-incisor enamel hypomineralisation (MIH): a systematic review. Eur Arch Paediatr Dent 2010; 11: 67-74.
8. Suckling GW, Herbison GP, Brown RH. Etiological factors influencing the prevalence of developmental defects of dental enamel in nine-year-old New Zealand children participating in a health and developmental study. J Dent Res 1987; 66:1466-1469.
9. Jalevik B, Norén JG. Enamel hypomineralization of permanent first molar. A morphological study and survery of possible aetiological factors. Int J Paediatr Dent 2000; 10:278-289.
10. Balmer RC, Laskey D, Mahoney E, Toumba KJ. Prevalence of enamel defects and MIH in non-fluoridated and fluoridated communities. Eur J Paediatr Dent2005; 4:209-212.
11. Koch G. Prevalence of enamel mineralization disturbance in an area with 1-1.2 ppm F in drinking water. Review and summary of a report publish in Sweden in 1981. Eur J Paediatr Dent 2003; 3:127-129.
12. Alaluusua S, Lukinmaa PL, Koslimies M et al. Developmental dental defects associated with long breast feeding. Eur J Oral Sci 1996; 104:493-497.
13. Alaluusua S. Aetiology of molar–incisor hypomineralisation: a systematic review. Eur Arch Paediatr Dent 2010; 11:53-58.
14. Fitspatrick L, O´Connell A. First permanent molars with molar incisor hypomineralisation. J of the Irish Dental Association. 2007; 53 (1):32-37.
15. Willmott NS, Bryan RA, Duggal MS. Molar-incisor-hypomineralisation: a literature review. Eur Arch Paediatr Dent. 2008 Dec; 9(4):172-9.
16. N. A. Lygidakis, F. Wong, B. Jalevik, A. M. Vierrou, S. Alaluusua, and I. Espelid, "Best clinical practice guidance for clinicians dealing with children presenting with molar-incisor-hypomineralisation (MIH): an EAPD policy document," European Archives of Paediatric Dentistry, vol. 11, no. 2, pp.75–81, 2010.
17. Nunn JH, Rugg-Gunn AJ, Ekanayake L, Saparamadu KD. Prevalence of developmental defects of enamel in areas with differing water fluoride levels and socio-economic groups in Sri Lanka and England. Int Dent J 1994; 44:165-173.
18. Ekanayake L, van der Hoek W. Prevalence and distribution of enamel defects and dental caries in a region with different concentrations of fluoride in drinking water in Sri Lanka. Int Dent J 2003; 53:243-248.
19. Dietrich G, Sperling S, HetzerG. Molar incisor hypomineralisation in a group of children and adolescents living in Dresden (Germany). Eur J Paediatr Dent 2003; 4:133-137.
20. Calderara PC, Gerthoux PM, Mocarelli P, Lukinmaa PL, Tramacere PL, Alaluusua S. The prevalence of molar incisor hypomineralisation (MIH) in a group of Italian school children. Eur J Paediatr Dent 2005; 6:79-83.
21. Mackay TD, Thomson WM. Enamel defects and dental caries among Southland children. N Z Dent J 2005; 101:35-43.
22. Fteita D, Ali A, Alaluusua S. Molar-incisor hypomineralization (MIH) in a group of school- aged children in Benghazi, Libya. Eur Arch Paediatr Dent 2006; 7:92-95.
23. Daly D, Waldron JM. Molar incisor hypomineralisation: clinical management of the young patient. J of the Irish Dental Association. 2009, 55 (2):83-86.
24. Mejare I, Bergman E, Grindefjord M. Hypomineralized molars and incisors of unknown origin: treatment outcome at age 18 years. Int J Paediatr Dent 2005; 15:20-28.
25. Jalevik B, Klingberg G. Dental treatment, dental fear and behaviour management problems in children with severe enamel hypomineralization of their permanent first molars. Int J Paediatr Dent 2002; 12:24-32.
26. Rodd HD, Boissonade FM, Day PF. Pulpal status of hypomineralized permanent molars. Pediatr Dent 2007; 29:514-520.
27. Oliveira RS, Damin DF, Casagrande L, Rodrigues JA. Molar incisor hypomineralization: three case reports and discussion of etiology, diagnosis, and management strategies. Stomatos 2013; 36:4-9.
28. Crombie FA, Cochrane NJ, Manton DJ, Palamara JE, Reynolds EC. Mineralisation of developmentally hypomineralised human enamel in vitro. Caries Res. 2013; 47(3):259-63.
29. Laisi S, Ess A, Sahlberg C, Arvio P, Lukinmaa PL, Alaluusua S. Amoxicillin may cause molar incisor hypomineralization. J Dent Res, 88(2):132-136, 2009.
30. Alaluusua S, Lukinmaa P-L, Vartiainen T, Partanen M, Torppa J, Tuomisto J (1996). Polychlorinated dibenzo-p-dioxins and dibenzofurans via mother´s milk may cause developmental defects in the child's teeth. Environ Toxicol Pharmacol 1:193-197.
 Endereço para correspondência:
Endereço para correspondência:
Caroline Simão Sarti
Rua Ramiro Barcelos, 2492
Porto Alegre - RS 90035-003
Brasil
e-mail: carolsarti_@hotmail.com
Recebido: jun/2014
Aceito: set/2014













