Serviços Personalizados
Artigo
Links relacionados
Compartilhar
RFO UPF
versão impressa ISSN 1413-4012
RFO UPF vol.16 no.1 Passo Fundo Jan./Abr. 2011
Manifestação da artrite psoriática na articulação temporomandibular – características imaginológicas
Manifestation of psoriatic arthritis in the temporomandibular joint – imaging features
Jefferson Xavier Oliveira*; Sandra Alves Brasil**; Marcelo Marcucci***; Karina Cecília Panelli Santos****
* Professor Livre Docente Associado da Faculdade de Odontologia da USP, Departamento de Estomatologia, disciplina de Radiologia, São Paulo, SP, Brasil.
** Especialista em Estomatologia, Serviço de Estomatologia do Hospital Heliópolis, São Paulo, SP, Brasil.
*** Doutor em Imaginologia pela Unifesp, Diretor Técnico do Serviço de Estomatologia e Cirurgia Bucomaxilofacial do Hospital Heliópolis, São Paulo, SP, Brasil.
**** Especialista em Radiologia Odontológica e Imaginologia, Departamento de Estomatologia, disciplina de Radiologia da Faculdade de Odontologia da USP, São Paulo, SP, Brasil.
RESUMO
A artrite psoriática é uma artropatia crônica de etiologia e patogênese não totalmente esclarecidas, que, embora rara, pode acometer a articulação temporomandibular. É definida como psoríase associada com artrite inflamatória, erosiva e crônica, a qual é soronegativa para o fator reumatoide. Objetivo: O objetivo do presente estudo é apresentar uma revisão de literatura sobre as características imaginológicas da artrite psoriática na articulação tempoporomandibular. Revisão da literatura: A artrite psoriática pode se apresentar por diversos padrões de envolvimento articular com graus variados de severidade, seguido um curso desde uma leve sinovite a uma artropatia erosiva progressiva. A elaboração do diagnóstico diferencial pode apresentar variados graus de dificuldade. Assim, uma história detalhada do paciente e exame físico geral são de extrema importância para elaboração do diagnóstico e devem ser considerados quando da avaliação das imagens das lesões articulares. O uso da tomografia computadorizada no diagnóstico de artrite psoriática deve fazer parte do processo de avaliação. A ressonância magnética, o ultrassom e a cintilografia têm papel importante no diagnóstico precoce da artrite psoriática na articulação temporomandibular e no monitoramento da evolução da doença, podendo indicar, inclusive, a alteração do seu tratamento. Considerações finais: Conclui-se que a artrite psoriática envolvendo a articulação temporomandibular tem como características a dor e a limitação funcional, causando destruição progressiva dos componentes ósseos e dos teciduais articulares, claramente indicada em exames imaginológicos. Assim, a ressonância magnética assume papel fundamental no diagnóstico, monitoramento da evolução da doença e na orientação quanto ao seu tratamento.
Palavras-chave: Artrite psoriática. Articulação temporomandibular. Imaginologia. Ressonância magnética.
ABSTRACT
The psoriatic arthritis is a chronic arthropathy of not fully clarified etiology and pathogenesis that, although rare, can affect the temporomandibular joint. It is defined as inflammatory arthritis associated with psoriasis, chronic and erosive, which is seronegative for rheumatoid factor. Objective: The aim of the study is to review the literature about psoriatic arthritis imaging fetures at the tempormandibular joint. Literature review: The articular involvement can vary from a mild synovitis to a progressive erosive arthropathy. The development of differential diagnosis can be a challenge, a detailed history and general physical examination of the patient are extremely important to get the diagnosis, and should be considered when evaluating the images of articular lesions. The use of computed tomography in the diagnosis of psoriatic arthritis should be part of routine evaluation. Magnetic resonance imaging, ultrasound and scintigraphy have important role in early diagnosis of psoriatic arthritis in the temporomandibular joint, in tracking the progress of the disease and may also indicate a change in treatment. Final considerations: However, it is concluded that the psoriatic arthritis involving the temporomandibular joint is characterized by pain and functional limitation, causing progressive destruction of articular tissue and bone components, clearly indicated on imaging examinations. Thus, magnetic resonance imaging is the key to the diagnosis, monitoring the progress of the disease and the guidance on its treatment.
Keywords: Psoriatic arthritis. Temporomandibular joint. Imaging. Magnetic resonance imaging.
Introdução
A artrite psoriática (AP) é uma artropatia crônica de etiologia e patogênese não totalmente esclarecidas1, que, embora rara, certamente pode ocorrer na articulação temporomandibular (ATM). É definida como psoríase associada com artrite inflamatória2, erosiva e crônica, a qual é soronegativa para o fator reumatoide3,4. As artrites reumatoides a as artrites soronegativas (entre elas a AP) são caracterizadas por uma proeminente inflamação da membrana sinovial5. Essa inflamação é frequentemente progressiva, levando a uma diminuição dos compartimentos articulares em virtude da formação de proliferações sinoviais e subsequente anormalidade nas corticais ósseas, como erosões5.
A AP pode se apresentar por diversos padrões de envolvimento articular, com graus variados de severidade, seguindo um curso desde uma leve sinovite a uma artropatia erosiva progressiva1. Os sinais e sintomas gerais da AP incluem enrijecimento articular, febre, dor articular e as várias formas de artropatias associadas à doença4. Os pacientes costumam apresentar graus variados de dor e sensibilidade, com limitação de movimento3. Essa limitação às vezes persiste após tratamento bem-sucedido e pode estar relacionada à tendência à fibrose dessa condição3. O envolvimento articular é geralmente simétrico3.
A elaboração do diagnóstico diferencial pode ser um desafio, pois é difícil a distinção entre as várias formas de artrite, como a reumatoide e a osteoartrite, além de outras alterações inflamatórias por desarranjo articular interno e miosite. Uma história detalhada do paciente e seu exame físico geral são de extrema importância para se chegar ao diagnóstico e devem ser considerados quando da avaliação das imagens das lesões articulares. O diagnóstico da artrite psoriática baseado apenas na artrite, ocorrendo juntamente com lesões cutâneas ou bucais da psoríase, ou na história clínica da psoríase pode conduzir a erros. Os exames por imagem atualmente têm desempenhado um papel fundamental no auxílio diagnóstico da artrite psoriática, apontando diferenças entre as diversas doenças e validando novas hipóteses patogênicas, entre as quais o papel da entesite (inflamação da inserção dos tendões nos ossos) no processo inicial dessa artrite.
O envolvimento articular por artrite é caracterizado, frequentemente, por alterações em osso e tecido mole. Na AP o aplainamento, a presença de osteófitos e erosões da cortical da cabeça da mandíbula são mais frequentemente encontrados4,6-9. Essas erosões nas articulações são geralmente causadas por uma reação inflamatória na articulação ou ao seu redor6.
A maior parte das erosões em osso cortical foi indicada pela maioria das modalidades de imagem (tomografia linear, tomografia computadorizada, artrografia e ressonância magnética). As alterações em tecido mole foram indicadas pela artrografia ou, nas doenças avançadas, pela ressonância magnética, único método que demonstrou a destruição completa do disco articular com substituição por outro tecido mole (fibroso). Nos estágios iniciais da doença, a artrografia pode, indiretamente, indicar alterações em tecido mole (pela diminuição dos compartimentos articulares) e perfuração do disco articular, não indicada pela RM5.
O uso da tomografia computadorizada no diagnóstico de AP deve fazer parte da rotina de avaliação de pacientes suspeitos, em razão das limitação das radiografias convencionais de demonstrar completamente o envolvimento da cabeça da mandíbula e da fossa mandibular4.
A AP pode destruir não só osso, mas também tecidos moles da articulação10. A progressão da destruição óssea às vezes não é evidente, o que sugere que a ressonância magnética (RM) tem o potencial de demonstrar a progressão da doença nas articulações mesmo sem evidente progressão de alteração óssea10. A RM tem a vantagem de detectar precocemente alterações articulares em relação às radiografias planas11,12. Isso é importante para que a atividade da doença e sua resposta ao tratamento sejam vistos antes que alterações estruturais ocorram12 (Fig. 1).
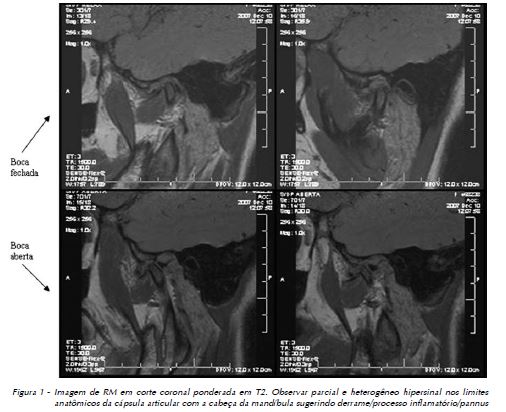
Discussão
A artrite psoriática é uma doença sistêmica7, autoimune, na qual os pacientes inter-relacionam fatores genéticos e fatores imunopatogênicos nas articulações, ênteses, pele4,15,16 e mucosas8. Sua etiologia e patogênese não estão totalmente esclarecidas, tampouco sua epidemiologia15,1. Tem sido sugerido que seja mais frequente do que se supunha15.
Na AP o envolvimento articular é descrito como unilateral e assimétrico4,8,9,12,17. O envolvimento monoarticular (unilateral) da ATM tem sido descrito como mais comum3,8,18, embora haja autores que defendam que o envolvimento da ATM seja bilateral e simétrico3. Acredita-se que seja uma assimetria relativa em função de um subdiagnóstico19, principalmente na ATM, pois são articulações inter-relacionadas9.
Clinicamente, quando a ATM é envolvida pela AP, são comuns a crepitação, a dor articular3,8,18, a sensibilidade à palpação dos músculos mastigatórios7, o edema articular8,18 e a limitação dos movimentos mandibulares3,5,6,12, que pode evoluir para anquilose7.
O diagnóstico de AP na ATM não é fácil. Os sintomas e os sinais radiográficos são inespecíficos4. Os sinais radiográficos mais comumente encontrados na ATM em pacientes com AP são: erosão da cabeça da mandíbula3,6,7,8,9,12, aplainamento da cabeça da mandíbula6,9, presença de osteófitos6,9,12, osteoporose3,4,7, esclerose na cortical cabeça da mandíbula3,4,7,8,9, diminuição dos espaços articulares8,12, periostites12, osteólise12, deformidades12 e esclerose subcondral9.
Outras modalidades de imagem mostram ainda: erosões na fossa mandibular4,12, mineralização do disco articular4, destruição do disco articular5, perfuração do disco articular5, anquilose4,12, inflamação intra e extracapsular17, deslocamento anterior do disco articular5,10, edema medular11, sinovite12,15,1 e entesite12,13,15,19.
Os exames por imagem, tais como a RM e a ultrassonografia, podem demonstrar a progressão da doença na ATM mesmo sem uma evidente progressão de alteração óssea10. Podem, ainda, diferenciar a AP da artrite reumatoide por mostrar inflamação extracapsular (que não ocorre na artrite reumatoide) 18 e entesite, dando suporte a esta inovadora hipótese patogênica, o que permite novos acessos terapêuticos15. A RM, o ultrassom e a cintilografia têm papel importante no diagnóstico precoce da AP na ATM e no monitoramento da evolução da doença5,10,11,12,17, podendo indicar, inclusive, a alteração do seu tratamento17.
Como a AP é progressiva na maioria dos casos, há a necessidade de um monitoramento por meio de exames imaginológicos frequentes12,20, para que a terapia possa ser ajustada de acordo com a atividade da doença12.
Considerações finais
A artrite psoriática envolvendo a articulação temporomandibular tem como características a dor e a limitação funcional, causando destruição progressiva dos componentes ósseos e teciduais articulares, claramente indicada em exames imaginológicos. Assim, a ressonância magnética assume papel fundamental no diagnóstico, monitoramento da evolução da doença e na orientação quanto ao seu tratamento.
Referências
1. Pipitone N, Kingsley GH, Manzo A, Scott DL, Pitzalis C. Current concepts and new developments in treatment of psoriatic arthritis. Rheumatology 2003; 42:1138-48. [ Links ]
2. Ulmansky M, Michelle R, Azaz B. Oral psoriasis: report of six new cases. J Oral Pathol Med 1995; 24(1):42-5.
3. Wilson AW, Brown JS, Ord RA. Psoriatic arthropathy of the temporomandibular joint. Oral Surg Oral Med Oral Pathol 1990; 70(5):555-8.
4. Koorbusch GF, Zeitler DL, Fotos PG, Doss JB. Psoriatic arthritis of the temporomandibular joints with ankylosis. Literature review and case reports. Oral Surg Oral Med Oral Pathol 1991; 71(3):267-74.
5. Larheim TA, Bjørnland T, Smith HJ, Aspestrand F, Kolbenstvedt A. Imaging temporomandibular joint abnormalities in patients with rheumatic disease. Comparison with surgical observations. Oral Surg Oral Med Oral Pathol 1992; 73(4):494-501.
6. Wenneberg B, Könönen M, Kallenberg A. Radiographic changes in the temporomandibular joint of patients with rheumatoid arthritis, psoriatic arthritis, and ankylosing spondylitis. J Craniomandib Disord 1990; 4(1):35-9.
7. Dervis E, Dervis E. The prevalence of temporomandibular disorders in patients with psoriasis with or without psoriatic arthritis. J Oral Rehabil 2005; 32(11):786-93.
8. Miles DA, Kaugars GA. Psoriatic involvement of the temporomandibular joint. Literature review and report of two cases. Oral Surg Oral Med Oral Pathol 1991; 71(6):770-4.
9. Könönen M, Wolf J, Kilpinen E, Melartin E. Radiographic signs in the temporomandibular and hand joints in patients with psoriatic arthritis. Acta Odontol Scand 1991; 49(4):191-6.
10. Larheim TA, Smith HJ, Aspestrand F. Rheumatic disease of temporomandibular joint with development of anterior disk displacement as revealed by magnetic resonance imaging. A case report. Oral Surg Oral Med Oral Pathol 1991; 71(2):246-9.
11. Lee EY, Sundel RP, Kim S, Zurakowski D, Kleinman PK. MRI findings of juvenile psoriatic arthritis. Skeletal Radiol 2008; 37(11):987-96.
12. Ory PA, Gladman DD, Mease PJ. Psoriatic arthritis and imaging. Ann Rheum Dis 2005, 64 (Suppl II): ii55-7.
13. Melchiorre D, Calderazzi A, Maddali Bongi S, Cristofani R, Bazzichi L, Eligi C, et al. A comparison of ultrasonography and magnetic resonance imaging in the evaluation of temporomandibular joint involvement in rheumatoid arthritis and psoriatic arthritis. Rheumatology 2003; 42(5):673-6.
14. Manfredini D, Tognini F, Melchiorre D, Bazzichi L, Bosco M. Ultrasonography of the temporomandibular joint: comparison of findings in patients with rheumatic diseases and temporomandibular disorders. A preliminary report. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2005; 100(4):481-5.
15. Scarpa R, Mathieu A. Psoriatic arthritis: envolving concepts. Curr Opin Rheumatol 2000; 12:274-80.
16. Mease PJ, Gladman DD, Krueger GG. Group for reasearch and assessment of psoriasis and psoriatic arthritis (GRAPPA). Ann Rheum Dis 2005, 64 (Suppl II): ii1-2.
17. D'Auria MC, Scarpa R, Parodi M, Silvestri E, Garlaschi G, Cimmino MA. Magnetic resonance imaging of the peripheral joints in psoriatic arthritis. Reumatismo 2007; 59(1):6-14.
18. Yamamoto T, Watanabe K, Nishioka K. Temporomandibular arthritis in a patient with psoriasis vulgaris under systemic etretinate therapy. Dermatology 2004; 209(1):77.
19. Helliwell PS, Taylor WJ. Classification and diagnostic criteria for psoriatic arthritis. Ann Rheum Dis 2005, 64 (Suppl II): ii3-8.
20. McHugh NJ, Balachrishnan C, Jones SM. Progression of peripheral joint disease in psoriatic arthritis: a 5-yr prospective study. Rheumatology 2003; 42:778-83.
 Endereço para correspondência:
Endereço para correspondência:
Karina Cecília Panelli Santos
Rua Mário, 247/21, Vila Romana
05048-010 São Paulo - SP
e-mail: kapanelli@hotmail.com
Recebido: 24.09.2009
Aceito: 15.10.2010













