Serviços Personalizados
Artigo
Links relacionados
Compartilhar
RFO UPF
versão impressa ISSN 1413-4012
RFO UPF vol.17 no.2 Passo Fundo Mai./Ago. 2012
Associação entre paralisia facial de Bell e disfunção temporomandibular: manejo clínico
Bell's palsy and temporomandibular disorder association: clinical treatment
Thays Almeida AlfayaI; Patricia Nivoloni TannureII; Etyene Castro DipIII; Luciana UemotoIV; Roberta BarcelosV; Cresus Vinicius Depes GouvêaVI
I Especialista em Estomatologia pela Universidade Estadual do Rio de Janeiro. Aluna do programa de mestrado em Clínica Odontológica da Universidade Federal Fluminense.
II Doutora em Odontologia (Odontopediatria) pela Universidade Federal do Rio de Janeiro. Professora Auxiliar da disciplina de Odontopediatria da Universidade Veiga de Almeida.
III Doutora em Ciências Biológicas (Farmacologia e Química Medicinal) pela Universidade Federal do Rio de Janeiro. Professora Adjunto da Universidade Federal Fluminense.
IV Mestra em Clínica Odontológica pela Universidade Federal Fluminense. Professora do curso de Odontologia da Universidade Salgado de Oliveira.
V Doutora em Odontologia (Odontopediatria) pela Universidade Federal do Rio de Janeiro. Professora Adjunto da Universidade Federal Fluminense.
VI Doutor em Prótese Dentária pela Universidade Federal Fluminense. Professor Titular da Universidade Federal Fluminense.
RESUMO
Objetivo: O objetivo deste artigo é relatar o caso clínico de um paciente do gênero masculino, de 29 anos de idade, atendido na Clínica da Dor de uma instituição de ensino superior, diagnosticado como portador de paralisia facial de Bell e desordem temporomandibular, bem como de descrever a conduta terapêutica adotada. Relato de caso: O paciente relatava como queixa principal dor contínua e localizada, no lado direito da face, na região da articulação temporomandibular (ATM), com início há dois anos e piora durante os movimentos de abertura bucal e a mastigação. Apresentava ainda prurido, lacrimejamento, zumbido e parestesia. O quadro da paralisia de Bell do tipo periférica, previamente diagnosticado, caracterizou-se pela impossibilidade de oclusão voluntária das pálpebras do lado direito, paralisia dos mús culos orbiculares da boca, risório e bucinador. Associado a essa patologia, o paciente recebeu o diagnóstico de disfunção temporomandibular do tipo mialgia mediada centralmente. A conduta terapêutica adotada foi terapia oclusal, farmacoterapia, fisioterapia, fonoaudiologia e laserterapia. Após duas semanas o paciente obteve melhora significativa do quadro doloroso e estabilização da desordem muscular. Quanto à função motora do nervo facial, pequeno ganho foi observado na mímica facial do paciente. Considerações finais: A conduta terapêutica mostrou-se satisfatória e o paciente está em acompanhamento na instituição.
Palavras-chave: Paralisia de Bell. Temporomandibular. Terapia a laser de baixa intensidade. Transtornos da articulação.
ABSTRACT
Objective: To report a clinical case and to describe the therapy chosen for a 29-year-old male patient, who was treated at the pain clinic from a private university and was diagnosed as having both Bell's facial palsy and temporomandibular joint disorder. Case report: The patient complained of continuous pain on the right side of his face, at the temporomandibular joint (TMJ) region, which had begun two years ago and worsened during movements of mouth opening and mastication. Itching, lachrymation, ear buzzing, and paresthesia were also diagnosed. Peripheral palsy (Bell's), which had been previously diagnosed, was characterized by the patient's inability to close his right lid voluntarily and by palsy of orbicularis, risorius, and buccinator muscles of the mouth. Associated with this pathology, the patient was also diagnosed with temporomandibular disorder characterized by centrally-mediated myalgia. The therapeutic intervention included occlusal therapy, pharmacotherapy, physiotherapy, speech therapy, and laser therapy. After two weeks, the patient exhibited significant improvement of his pain symptoms and stabilization of the muscle disorder. Regarding the facial nerve motor function, a small gain was observed in the patient's facial mimics. Final considerations: The therapeutic intervention was satisfactory and the patient has been followed up since then at the same institution.
Keywords: Bell Palsy. Laser Therapy. Low-Level. Temporomandibular Joint Disorders.
Introdução
A paralisia facial de Bell é a patologia mais comum que afeta o nervo facial e foi descrita em 1821 por Sir Charles Bell. Ocorre unilateralmente e não apresenta causa específica1,2 e sua etiologia pode estar associada a trauma, compressão, infecção, inflamação ou ser de origem metabólica3. Caracterizada por perda da função motora e da mímica facial do lado acometido4, não apresenta predileção por gênero ou idade3,5 e apresenta alta prevalência de remissão completa5,6, principalmente quando há intervenção precoce. Pode ser classificada em central (com comprometimento dos músculos do terço inferior da hemiface) ou periférica (com comprometimento de toda hemiface)7. Embora o diagnóstico seja clínico baseado em anamnese e exame físico do paciente, exames complementares como a investigação de estimulação transcraniana magnética podem auxiliar no diagnóstico8.
O tratamento da paralisia facial de Bell é baseado na utilização de anti-inflamatórios esteroidais, fisioterapia e acompanhamento fonoaudiológico. Exercícios de relaxamento e alongamento da musculatura mastigatória e exercícios de fortalecimento da musculatura de sustentação da cabeça e pescoço são indicados, assim como exercícios musculares para as alterações das produções articulatórias da fala e das funções de mastigação e deglutição. Um relato recentemente publicado referiu que as sequelas decorrentes do quadro da paralisia de Bell podem ser desencadeantes da desordem temporomandibular9.
As desordens temporomandibulares são um grupo de condições dolorosas que envolvem os músculos e/ou componentes anatômicos da articulação10,11. Caracterizam-se por dor durante a atividade mastigatória ou em repouso, limitação da abertura bucal, dificuldades nos movimentos mandibulares, ruídos articulares10, dores de cabeça e cansaço muscular11. Com etiologia multifatorial afetam principalmente o gênero feminino12. O tratamento é interdisciplinar com terapia oclusal, confecção de placa miorrelaxante, farmacoterapia, fisioterapia e, algumas vezes, assistência pscicanalítica13,14.
Diante da possibilidade de uma associação entre duas patologias distintas, objetivamos descrever o caso clínico de um paciente portador de paralisia facial de Bell e desordem temporomandibular e discutir sobre o tratamento executado.
Relato de caso
Paciente do gênero masculino, cor parda, 29 anos de idade, foi encaminhado à Clínica da Dor de uma universidade privada de ensino superior em Odontologia com diagnóstico prévio de paralisia facial de Bell, de causa idiopática, diagnosticada há três anos.
Na anamnese, o paciente relatou ainda sentir dor do lado direito da face, na região da articulação temporomandibular (ATM) com início há dois anos. A dor piorava durante os movimentos de abertura bucal e mastigação, sem associação com nenhum fator desencadeante. A dor relatada era contínua e localizada, de intensidade sete na escala visual analógica (EVA) que varia de 0 a 1015,16 e com seguintes sintomas concomitantes: prurido, lacrimejamento, zumbido e parestesia. A dor ainda era considerada significante em repouso, aumentava em função e era associada à generalizada rigidez muscular.
Quanto à história médica, o paciente não revelou qualquer alteração local ou sistêmica. Referiu ter procurado outros profissionais da saúde para tratamento do seu quadro, porém, nenhuma terapia foi realizada. Relatou estar com indicação para realização do procedimento cirúrgico de descompressão do nervo facial devido à queixa de dor.
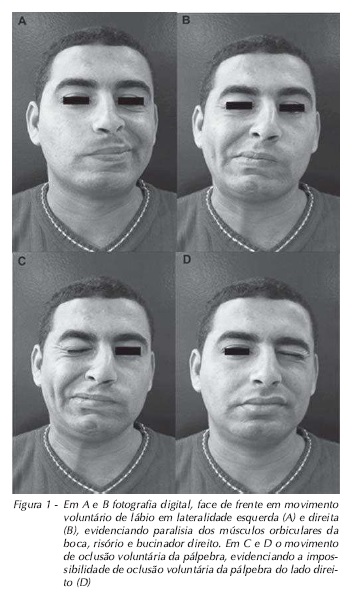
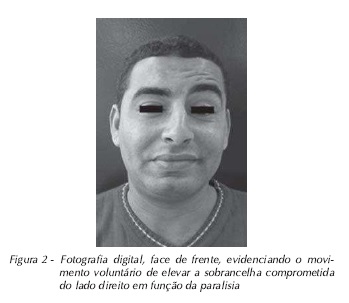
Ao exame físico da cavidade bucal observou-se dentição hígida, sem perda de elementos dentais ou presença de facetas de desgaste. O paciente apresentava Classe I de Angle, sem interferências oclusais. Não foram observadas alterações articulares. Durante o exame muscular da face, apresentou diminuição significativa na velocidade e amplitude mandibular e dor forte à palpação em músculo masseter, classificada como três na escala de dor à palpação17, graduada de 0-3, em que zero representa dor ausente; um, dor leve; dois, moderada; e três, dor forte. O quadro da paralisia de Bell já diagnosticado anteriormente foi evidenciado em virtude da impossibilidade de oclusão voluntária das pálpebras do lado direito, paralisia dos músculos orbiculares da boca, risório e bucinador (Fig. 1 e 2), lacrimejamento e alterações da fala.
Em razão do quadro de dor muscular bem definido, não houve a necessidade de solicitação de exames complementares. Diante do relato, as hipóteses diagnósticas dentre as alterações musculares crônicas foram mialgia mediada centralmente ou a dor miofascial. A ausência de pontos-gatilhos miofasciais (trigger points) confirmou o diagnóstico de disfunção temporomandibular, classificada como uma mialgia mediada centralmente ou mialgia crônica. Ademais, o relato de dor contínua e localizada associada e significante em repouso, com aumento em função e ainda, rigidez muscular generalizada com tempo de duração longo, contribuíram para a confirmação do diagnóstico, conforme quadro descrito na literatura17.
Assim, o quadro caracterizou-se pela presença simultânea de paralisia facial de Bell, classificada em periférica, devido ao comprometimento de toda uma hemiface e desordem temporomandibular.
Diante do quadro clínico, adotou-se a seguinte conduta terapêutica:
1. placa de mordida anterior - confeccionado como aparelho de urgência diante da condição dolorosa do paciente. Recomendou-se o uso contínuo por 48 horas e após esse período apenas para dormir. O tempo do uso desse dispositivo foi de 15 dias, tempo necessário para a confecção da placa miorrelaxante definitiva do paciente;
2. placa miorrelaxante - confeccionada como aparelho definitivo a fim de manter a ATM em posição músculo esquelética estável, permitindo o relaxamento da musculatura mastigatória. A placa foi confeccionada de modo indireto em laboratório, com resina termopolimerizável. Os modelos superior e inferior foram articulados em relação cêntrica, por ser a única posição em que se obtém estabilidade musculoesqueletal, o que permite relaxamento da musculatura. A placa foi ajustada de modo que os pontos de oclusão mostrassem a harmonia dos contatos oclusais posterior, anterior em ambos os lados da placa. A indicação inicial de uso foi por 24h/dia, instruindo o paciente a retirar durante as refeições e higienização da cavidade bucal. O paciente era reavaliado a cada consulta e o uso da placa miorrelaxante foi descontinuado à medida que cessou a sintomatologia dolorosa;
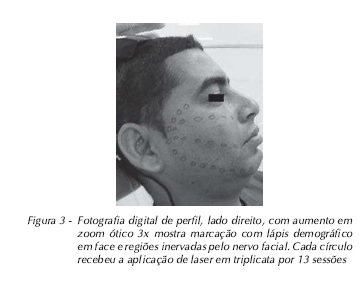
3. laser de baixa potência (HeNe) - o paciente teve a região de inervação do nervo facial demarcada com lápis demográfico (Fig. 3). Cada círculo recebeu aplicação de laser por três vezes consecutivas a cada sessão. Foram realizadas no total 13 sessões com aplicações de 4 J/cm² e potência de 120 mW. O aparelho de laser infravermelho utilizado foi da marca Clean Line, (Three Light) e 795 nm de comprimento de onda;
4. abordagem farmacológica - inicialmente foi prescrito anti-inflamatório esteroidal prednisolona genérico na concentração de 10 mg, administrado por via oral, pela manhã, uma vez ao dia, por 14 dias. Em associação, prescreveu-se suplementação vitamínica com Complexo B® (Bayer). Após 14 dias iniciou- se terapia ortomole cular direcionada ao tratamento da parestesia na face em região mandibular do mesmo lado da paralisia e desordem muscular. A formulação continha: ácido fólico 1 mg, tiamina 50 mg, riboflavina 25 mg, pirodoxina 80 mg, niacina 50 mg, zinco quelado 15 mg18; encaminhamento à fisioterapia para a realização de terapia de relaxamento e alongamento da musculatura mastigatória e exercícios de fortalecimento da musculatura de sustentação da cabeça e pescoço;
5. encaminhamento à fonoaudiologia para exercícios musculares em razão das alterações das produções articulatórias da fala e das funções de mastigação e deglutição decorrentes da paralisia facial de Bell.
O tratamento completo na Clínica da Dor foi realizado em dois meses. Após sessões de laser, o paciente foi avaliado clinicamente quanto à sintomatologia dolorosa e a parestesia. Os parâmetros dolorosos foram mensurados pela resposta à dor utilizando a escala visual analógica. Quanto menor o número da escala assinalado pelo paciente, menor a intensidade de dor. Em duas semanas de tratamento o paciente já referia índice dois de dor pela EVA15,16 e na palpação o índice um, caracterizado como leve17.
Após dois meses, o paciente relatou não sentir dor e por isso foi orientado a descontinuar o uso da placa miorrelaxante e da terapia farmacológica. Foi orientado a retornar à clínica em intervalos de dois meses para avaliação, estando em acompanhamento há dois anos com estabilização do quadro de dor e sem queixas adicionais. O atendimento do paciente observou o cumprimento dos princípios éticos contidos na declaração de Helsink, além do atendimento a legislações específicas brasileiras.
Discussão
A paralisia facial de Bell é considerada condição desfigurante4. Embora as funções motoras e secretórias fisiológicas na face se normalizem com o tempo4-6, alguns pacientes experimentam incapacidade funcional permanente com comprometimento estético e psicossocial5. O diagnóstico tardio ou mascarado por outras alterações musculoesqueléticas e dentais associadas à paralisia facial limitam o tratamento e o prognóstico se torna sombrio19.
O diagnóstico do caso clínico relatado exemplifica a associação de duas patologias distintas e que provavelmente as sequelas da paralisia poderiam ser consideradas um dos fatores etiológicos para o aparecimento da mialgia crônica. A paralisia facial pode levar a mastigação ineficiente20, uma das principais etiologias das dores orofaciais, e, por isso, se observou uma desordem seguida da outra, assim como já relatado na literatura9. A queixa principal do paciente era dor de origem muscular na região de ATM, no entanto, ao exame clínico, essa dor se encontrava no músculo masseter. A variação entre o local relatado e o real sítio de localização pode ocorrer, no caso de uma dor heterotópica17, por isso ressalta-se a importância de um minucioso exame clínico.
De acordo com o paciente, a história de dor comprometendo a mastigação havia iniciado há dois anos, posterior ao aparecimento da paralisia facial e parestesia. Embora o diagnóstico prévio de paralisia facial de Bell estivesse correto, pouca instrução voltou-se para o alívio dos sinais/sintomas ou o tratamento individualizado das diferentes condições patológicas associadas nesse caso. O atendimento realizado na Clínica de Dor baseou-se na teoria de que as funções motoras do nervo facial independem das funções sensitivas da inervação trigeminal. Para isso, o tratamento proposto para a paralisia voltou-se na administração de fármacos e fisioterapia com aplicação de laser. O tratamento da mialgia crônica foi direcionado à desoclusão dental involuntária, estabilização da mandíbula e relaxamento da musculatura mastigatória com placa miorrelaxante. Evidentemente, a fisioterapia e a farmacoterapia auxiliaram a remissão dos sintomas da desordem muscular.
Sabe-se que a placa miorrelaxante apaga a memória da oclusão traumática, possibilita o equilíbrio da oclusão13, modifica temporariamente a propriocepção do contato dental14 e, consequentemente, relaxa a musculatura mastigatória. A indicação da placa miorrelaxante estabilizou a mandíbula do paciente, favoreceu o relaxamento da musculatura e possibilitou a cura do quadro de mialgia aguda apresentado. Após duas semanas de utilização da placa, o paciente referia melhora da sintomatologia dolorosa, correspondente à marcação na escala visual analógica de intensidades de dor sete (inicial) e dois (final). A ausência de dor foi observada após dois meses, período em que o paciente foi orientado a utilizar a placa apenas para dormir. Nessa perspectiva, embora uma revisão sistemática da literatura tenha concluído que as placas não desempenham papel fundamental na remissão dos quadros de dor relacionados à DTM21, o sucesso dessa terapêutica está intimamente relacionado ao tipo de placa escolhida, sua confecção, ajustes realizados e principalmente a cooperação do paciente17. No presente caso a adesão do paciente esteve associada ao entendimento da sua condição.
Outra terapia proposta para este caso foi o uso do laser de baixa potência. A terapia alternativa utilizando este tipo de laser promove bioestimulação de células por fornecimento de luz22, acelerando a regeneração das estruturas nervosas23. Tem mostrado resultados satisfatórios nos casos de paralisia, desde a remissão parcial até a remissão completa dos sinais/sintomas24. A aplicação do laser, juntamente com a terapia farmacológica, estimulou a regeneração das fibras sensitivas do nervo trigêmeo, tendo como consequência diminuição significativa na sensação de parestesia do paciente e das fibras motoras do nervo facial. Embora a completa recuperação dos movimentos fisiológicos na mímica facial do paciente não tenha sido evidenciada, a pequena melhora motora foi satisfatória para o paciente, permitindo melhora em sua qualidade de vida.
A medicação ortomolecular também administrada nesse caso fundamenta-se no equilíbrio eletrolítico e das funções metabólicas celulares. Para tal, formulações de medicamentos associados suplementam vitaminas, sais minerais e oligoelementos faltantes ou aumentam a possibilidade de eliminação de substâncias químicas nocivas ao organismo. O tratamento proposto ao paciente auxiliou na suplementação de vitaminas do grupo B, como o ácido fólico necessário para a formação de material genético em células durante a divisão celular.
Diante do presente relato observa-se que a combinação de terapias associando uso da placa miorrelaxante e abordagem farmacológica apresentou favorável desempenho no tratamento da mialgia mediada centralmente e da paralisia facial de Bell, em curto período de tempo. Ainda em acompanhamento, o paciente não apresentou recidiva do seu quadro de dor após dois anos da intervenção. Ressalta-se a importância do acompanhamento interdisciplinar em pacientes portadores dessas patologias. O neurologista inicialmente foi o responsável pelo diagnóstico da paralisia de Bell. O cirurgião-dentista, o fisioterapeuta e o fonoaudiólogo proporcionaram o correto tratamento dentro de cada especialidade, permitindo, assim, a remissão das sintomatologias em questão.
Conclusão
O tratamento interdisciplinar proposto no caso clínico mostrou-se significativo para a remissão da sintomatologia dolorosa relatada pelo paciente e foi considerado satisfatório devido à melhora da função motora do nervo facial.
Referências
1. Chou CH, Liou WP, Hu KI, Loh CH, Chou CC, Chen YH. Bell's palsy associated with influenza vaccination: two case reports. Vaccine. 2007 Apr 12;25(15):2839-41. [ Links ]
2. Furuta Y, Ohtani F, Chida E, Mesuda Y, Fukuda S, Inuyama Y. Herpes simplex virus type 1 reactivation and antiviral therapy in patients with acute peripheral facial palsy. Auris Nasus Larynx. 2001;28 Suppl:S13-7.
3. Steiner I, Mattan Y. Bell's palsy and herpes viruses: to (acyclo)vir or not to (acyclo)vir? J Neurol Sci. 1999 Nov 15;170(1):19-23.
4. Rahman I, Sadiq SA. Ophthalmic management of facial nerve palsy: a review. Surv Ophthalmol. 2007 Mar- Apr;52(2):121-44.
5. Kasse CA, Ferri RG, Vietler EYC, Leonhardt FD, Testa JRG, Cruz OLM. Clinical data and prognosis in 1521 cases of Bell's palsy. International Congress Series. 2003;1240:641- 7.
6. Worster A, Keim SM, Sahsi R, Pancioli AM. Do Either Corticosteroids or Antiviral Agents Reduce the Risk of Long- Term Facial Paresis in Patients with New-onset Bell's Palsy? J Emerg Med. 2009;38(4):518-23
7. Lazarini PR, Fernandes AMF, Brasileiro VSB, Custódio SEV. Paralisia Facial Periférica por comprometimento do tronco cerebral: a propósito de um caso clínico. Rev Bras Otorrinolaringol. 2002;68(1):140-4.
8. Nowak DA, Linder S, Topka H. Diagnostic relevance of transcranial magnetic and electric stimulation of the facial nerve in the management of facial palsy. Clin Neurophysiol. 2005 Sep;116(9):2051-7.
9. Santos APN, Granda AMF, Campos MIC. Correlação entre paralisia facial e desordem temporomandibular: caso clínico. Revista de Odontologia da UNESP. 2009;38(2):123-7.
10. Devocht JW, Long CR, Zeitler DL, Schaeffer W. Chiropractic treatment of temporomandibular disorders using the activator adjusting instrument: a prospective case series. J Manipulative Physiol Ther. 2003 Sep;26(7):421-5.
11. Dworkin SF, LeResche L. Research diagnostic criteria for temporomandibular disorders: review, criteria, examinations and specifications, critique. J Craniomandib Disord. 1992 Fall;6(4):301-55.
12. Shimshak DG, Kent RL, DeFuria M. Medical claims profiles of subjects with temporomandibular joint disorders. Cranio. 1997;15(2):150-8.
13. Pizzol KEDC, Carvalho JCQ, Konishi F, Marcomini EMS, Giusti JSM. Bruxismo na infância: fatores etiológicos e possíveis tratamentos. Revista de Odontologia da UNESP. 2006;35(2):157-63.
14. Siqueira JTT, Siqueira SRDT. Dor músculo esquelética da face: disfunções temporomandibulares: aspectos fisiopatológicos, clínicos e terapêuticos. In: Teixeira MJ, Yeng LT, Kaziayama HHS. Dor: Síndrome Dolorosa Miofascial e Dor Músculo-esquelética. 1 ed. São Paulo: Roca; 2006. p. 223-34.
15. Pimenta CAM. Avaliação da dor crônica no adulto. In: Siqueira JTT, Teixeira MJ. Dor Orofacial: Diagnóstico, Terapêutica e Qualidade de Vida. 1 ed. Curitiba: Editora Maio; 2001. p. 116-30.
16. Teixeira MJ, Yeng LT. Avaliação da dor. In: Teixeira MJ. Dor: Manual para o Clínico. São Paulo: Atheneu; 2007. p. 25-51.
17. Okeson JP. Tratamento das desordens temporomandibulares e oclusão. São Paulo: Elsevier; 2008.
18. Lacerda P. How to prescribe in ortomolecular therapy. São Paulo: Pancast; 1996.
19. Kaygusuz I, Godekmerdan A, Keles E, Karlidag T, Yalcin S, Yildiz M, et al. The role of viruses in idiopathic peripheral facial palsy and cellular immune response. Am J Otolaryngol. 2004;25(6):401-6.
20. Okeson J. Dores Bucofaciais de Bell. 5 ed. São Paulo: Quistessence; 1998.
21. Al-Ani MZ, Davies SJ, Gray RJ, Sloan P, Glenny AM. Stabilisation splint therapy for temporomandibular pain dysfunction syndrome. Cochrane Database Syst Rev. 2004(1):
22. Sun G, Tuner J. Low-level laser therapy in dentistry. Dent Clin North Am. 2004;48(4):1061-76.
23. Viegas VN, Kreisner PE, Mariani C, Pagnoncelli RM. Laserterapia Associada ao Tratamento da Paralisia Facial de Bell. Revista Portuguesa de Estomatologia, Medicina Dentária e Cirurgia Maxilofacial. 2006;47(1):43-8.
24. Yoshida K, Fukaya M, Tsukamoto T, Ishida S, Yasui A, Kaneko M, et al. The management of the facial palsy patients using low power output laser irradiation. The 4th International Congress on Laser in Dentistry; 1994; Singapore.
 Endereço para correspondência:
Endereço para correspondência:
Thays Almeida Alfaya
Rua Doutor Calandrine, 235 A, São Gonçalo
24755.160 Rio de Janeiro - RJ
e-mail: thalfaya@gmail.com
Recebido: 24/04/2012
Aceito: 14/08/2012













