Serviços Personalizados
Artigo
Links relacionados
Compartilhar
Arquivos em Odontologia
versão impressa ISSN 1516-0939
Arq. Odontol. vol.47 no.1 Belo Horizonte Jan./Mar. 2011
Sedação consciente: um recurso coadjuvante no atendimento odontológico de crianças não cooperativas
Conscious sedation: a backup resource for providing dental care to uncooperative children
Lícia Bezerra CavalcanteI; Mariane Emi SanabeI; Tatiane MaregaII; João Roberto GonçalvesI; Fábio César Braga de Abreu-e-LimaI
I Departamento de Clínica Infantil, Faculdade de Odontologia, Universidade Estadual Paulista Júlio de Mesquita Filho (UNESP), Araraquara, SP, Brasil
II Departamento de Pacientes com Necessidades Especiais, Faculdade São Leopoldo Mandic, Campinas, SP, Brasil
Contato: liciabc@bol.com.br, liciabc@hotmail.com
RESUMO
Na prática clínica, existem muitas crianças imaturas e ansiosas ou pacientes com comportamento físico e/ou metal que não cooperam durante o tratamento odontológico. Como alternativa para o manejo desses pacientes utiliza-se a sedação consciente através da pré-medicação ou sedação com o óxido nitroso/ oxigênio. Essas técnicas, quando empregadas de maneira adequada, são válidas e seguras, obtendo-se ótimos resultados principalmente com crianças. Desta forma, o objetivo deste estudo é relatar os tipos de sedação conscientes mais utilizados em odontopediatria, como uma alternativa no tratamento odontológico de crianças com comportamento difícil.
Descritores: Óxido nitroso. Sedação consciente. Ansiedade ao tratamento odontológico.
ABSTRACT
In clinical practice, there are immature and anxious children or patients with physical and/or mental behavior who do not cooperate when dental care is being provided. Conscious sedation with premedication or sedation with nitrous oxide is used as an alternative for the management of these patients. When these techniques are used correctly they are considered valid and safe, and excellent results are commonly obtained, especially with children. Thus, the objective of this study is to report the types of conscious sedation most often used in pediatric dentistry as alternative sedation methods for providing dental treatment to children with difficult behavior.
Uniterms: Nitrous oxide. Conscious sedation. Dental anxiety.
INTRODUÇÃO
A boca é a porta de comunicação do indivíduo com o mundo em que vive. Desde o início de vida extra-uterina, as primeiras satisfações físicas da criança vêm pela boca, em forma de alimento e pelo choro, quando "comunica" desconforto. Sendo a boca um órgão tão fundamental, a forma como se estabelece o primeiro contato entre a criança e o cirurgião-dentista é extremamente importante1.
O paciente deve ser introduzido ao ambiente odontológico ainda no primeiro ano de vida, para que a mãe receba orientação sobre higiene bucal da criança e possam ser realizadas as medidas preventivas necessárias, utilizando-se do condicionamento psicológico, principalmente por meio de técnicas do tipo falar-mostrar-fazer, nas quais os estímulos são apresentados de forma gradativa2.
Entretanto algumas crianças não respondem a essa abordagem por serem muito imaturas ou por terem problemas de conduta que afetam sua capacidade de cooperação. Nesses casos, as alternativas para conduzir o tratamento odontológico são: a sedação pré-operatória com medicamentos, a sedação com óxido nitroso/oxigênio e, em último caso, a anestesia geral3.
A sedação consciente é conceituada como um nível mínimo de depressão da consciência, mantendose a habilidade do paciente respirar independente e continuamente e responder de forma apropriada à estimulação física e ao comando verbal4, condições presentes na sedação pré-operatória e com a mistura gasosa controlada de óxido nitroso/oxigênio.
A anestesia geral, no entanto, promove uma depressão generalizada do sistema nervoso central que leva o paciente à inconsciência, à perda de reflexos protetores e da capacidade respiratória espontânea4.
Para uma sedação consciente ideal, o agente sedativo deve ser eficaz, ter dosagem que não altere nem modifique os sinais vitais e permita uma rápida recuperação do paciente, com uma baixa prevalência de efeitos adversos, além de, quando possível, ser administrado por uma via atraumática5,6.
O objetivo deste artigo de revisão é relatar a sedação consciente como coadjuvante no tratamento odontológico de crianças não cooperativas.
REVISÃO DE LITERATURA
As impressões emocionais da primeira visita ao consultório odontológico podem gerar marcas indeléveis na mente infantil que podem repercutir na personalidade futura1.
Muitas crianças chegam ao consultório com sinais de ansiedade e medo, pois para elas aquele é um ambiente novo e os integrantes lhes são desconhecidos. Para outras, a influência familiar é de grande importância, já que a ansiedade dos pais gera consequências no comportamento dos filhos durante o atendimento odontológico7.
Diante da situação comportamental do paciente, o odontopediatra tem como recurso para o atendimento odontológico a utilização de fármacos que possam diminuir a ansiedade e o medo do paciente.
O controle farmacológico dentro da odontologia pode ser feito essencialmente de três formas: administração de benzodiazepínicos, sedação com hidrato de cloral ou com óxido nitroso/ oxigênio.
O primeiro passo para o sucesso da terapêutica medicamentosa é uma anamnese bem estruturada, que permitirá ao cirurgião-dentista colher informações cruciais para o tratamento a ser instituído8.
A história médica completa do paciente é um requisito essencial para avaliar se a criança pode ser submetida à sedação. Essas informações devem incluir: presença de alergias ou de reações graves anteriores, uso de medicamentos, histórico de doenças do paciente ou de familiares próximos e de intervenções hospitalares. A avaliação do estado de saúde deve incluir uma revisão dos sistemas corporais do paciente9.
Outro cuidado a ser tomado antes da indicação de qualquer tipo de sedação é a análise do risco médico de cada paciente, categorizados segundo a classificação da American Society of Anesthesiology (ASA)8.
Independente do risco médico de cada paciente, durante o tratamento odontológico com sedação deve ser feito o monitoramento dos sinais vitais, como frequência cardíaca e respiratória, pressão sanguínea, temperatura e saturação de oxigênio. O consultório deve estar preparado com um kit de emergência contendo, principalmente, máscara de oxigênio e medicamentos para reações alérgicas6.
Sedação pré-operatória
Antes do início do atendimento odontológico, deve-se pré-medicar a criança para diminuir suas tensões emocionais, obtendo assim um melhor comportamento durante o tratamento.
Por muito tempo os barbitúricos (fenobarbital, pentobarbital e secobarbital) foram utilizados como sedativo-hipnóticos, mas, com exceção de alguns casos específicos, foram substituídos pelos benzodiazepínicos10.
A substituição dos barbitúricos tem ocorrido, pois esses medicamentos promovem depressão do Sistema Nervoso Central - SNC de forma dose dependente, depressão respiratória, redução de débito cardíaco, além de não possuir efeito analgésico e de se combinar com outros depressores do SNC, produzindo depressão intensa11.
Benzodiazepínicos
Devido à sua eficácia e segurança clínica, os benzodiazepínicos têm se tornado drogas de primeira escolha para o controle da ansiedade no consultório odontológico12.
Os benzodiazepínicos são sedativoshipnóticos utilizados para provocar sedação e amnésia anterógrada antes ou durante procedimentos cirúrgicos ou qualquer outro procedimento que exija do paciente um comportamento adequado (exame radiográfico, por exemplo). Esses medicamentos causam depressão do SNC, não causam analgesia e são praticamente incapazes de causar depressão respiratória fatal ou colapso cardiovascular, a não ser que sejam administradas altas dosagens ou estejam presentes outros agentes depressores do SNC11.
Dentro do grupo dos benzodiazepínicos algumas drogas são mais utilizadas para sedação na odontologia (Tabela 1).
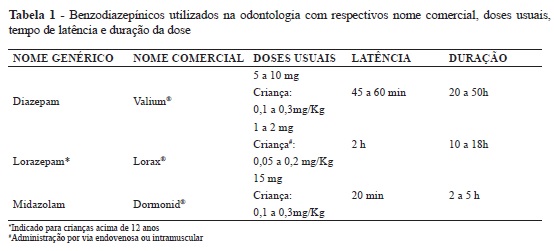
Os benzodiazepínicos são drogas ansiolíticas de ação central que potencializam a ação endógena do GABA (ácido gama-aminobutírico), que é um neutransmissor endógeno específico; cujo objetivo é controlar as alterações somáticas e psíquicas13. Apresentam como principais efeitos farmacológicos as ações ansiolítica, sedativa, indução do sono, amnésia8,13, diminuição do tônus muscular e tem efeito anticonvulsivante secundário8.
Todos os medicamentos do grupo dos benzodiazepínicos apresentam o mesmo mecanismo de ação, diferindo apenas em relação ao início e à duração da ação ansiolítica14.
O diazepam é o fármaco protótipo do grupo, e atualmente é o mais prescrito14. É muito utilizado em crianças com idade escolar por possuir uma grande margem de segurança clínica, pois a dose tóxica é de 30 a 40 vezes maior do que a dose terapêutica. Este medicamento apresenta um efeito ansiolítico de 45 a 60 minutos após a ingestão por via oral15,16. Uma desvantagem do uso em crianças está relacionada ao efeito sedativo prolongado15-17. Por esse motivo, para tratamentos odontológicos rápidos, o diazepam não é um medicamento de escolha ideal18. Outra desvantagem é o efeito paradoxal, frequente em crianças de até 5 anos de idade14,19.
O benzodiazepínico midazolam, relativamente novo, vem sendo utilizado na odontologia e pode oferecer ao odontopediatra uma alternativa para a sedação em crianças submetidas a procedimentos curtos18, já que apresenta um rápido início de ação (15 a 20 minutos) e uma meia-vida plasmática curta12,20, além de apresentar uma potencia de três a quatro vezes maior que o diazepam11,21-23.
Os benzodiazepínicos estão contra-indicados em pacientes com miastenia grave, glaucoma de ângulo estreito (devido ao efeito miorrelaxante que a droga produz), em gestantes (durante o primeiro e o terceiro trimestres de gestação), alcoólicos crônicos e pacientes com hipersensibilidade a benzodiazepínicos.
Hidrato de cloral
O hidrato de cloral é um agente hipnótico não barbitúrico bastante empregado na sedação consciente em crianças submetidas a procedimentos odontológicos e de diagnóstico (radiografias)10.
Apresenta início de ação em cerca de 30 a 60 minutos quando administrado na dose de 10 a 50 mg/ Kg/dose. Como apresenta um início de ação lento, deve-se administrar uma segunda dose com muito cuidado, no sentido de evitar uma superdosagem e um efeito sedativo maior e mais prolongado24.
No entanto, apresenta diversas desvantagens como gosto desagradável, resultados imprevistos de sedação, náuseas e vômitos25,26. Quando administrado em altas doses por via oral pode causar excessiva depressão do SNC, distúrbios gastrointestinais, disrritmias cardíacas e depressão respiratória e, por via retal, pode causar irritação da mucosa27,28.
Devido ao efeito paradoxal que o hidrato de cloral tem demonstrado em crianças25,26, sua utilização na clínica infantil tem sido limitada e substituída pelos benzodiazepínicos.
Óxido nitroso/Oxigênio
A sedação por inalação de óxido nitroso/ oxigênio é um artifício de manejo de comportamento seguro e efetivo no atendimento odontopediátrico29.
Apresenta ação muito rápida e seus efeitos clínicos se tornam evidentes em poucos minutos. A administração ocorre de forma crescente, ou seja, de pequenas doses do óxido nitroso até a concentração ideal para cada paciente, observando-se os efeitos clínicos imediatos. Essa é uma das vantagens da administração do óxido nitroso/oxigênio por via inalatória, pois o profissional pode ajustar a concentração da droga de paciente para paciente, tornando-se assim um método seguro30.
Esta técnica consiste da inalação do óxido nitroso (N2O) associado ao oxigênio, através de um equipamento específico (fluxômetro) e de uma máscara nasal, que disponibiliza de maneira contínua um percentual de N2O na mistura com o oxigênio, variável entre 10% a 70%, dependendo da resposta clínica de cada paciente31,34.
Com o desenvolvimento de equipamentos mais precisos e dispositivos de segurança que impedem o fornecimento do gás N2O isoladamente, além de a máscara nasal evitar a reinalação dos gases expirados, essa técnica vem sendo utilizada rotineiramente em vários países25,35,36.
Se não forem tomados os devidos cuidados durante a aplicação da técnica, algumas complicações podem ser observadas, embora raras. O paciente pode apresentar náuseas e vômitos se a administração do gás for prolongada e em concentrações altas (acima de 50% de óxido nitroso por tempo muito prolongado); outra complicação é a hipóxia residual, que ocorre ao final da administração da mistura quando o cirurgião-dentista não oferece 100% de oxigênio por 5 minutos11,37.
A sedação N2O/O2 não apresenta efeito analgésico, portanto a anestesia local é necessária, devendo ser efetuada durante a sedação13,31,38.
Apesar de não existir uma contra-indicação absoluta, deve-se restringir esse tipo de sedação em pacientes com obstrução das vias aéreas superiores, pacientes classificados no grupo IV ou V de acordo com a classificação da ASA, pacientes psicóticos, mulheres no primeiro trimestre de gestação e pacientes com problemas pulmonares crônicos25.
As principais desvantagens recaem sobre custo do material necessário, espaço para o equipamento, necessidade de treinamento e habilitação do cirurgião-dentista e de sua equipe e variação individual da dosagem para cada paciente13,39.
Apesar de ser uma técnica nova no Brasil, pesquisas vêm demonstrando sua segurança e efetividade para o paciente.
DISCUSSÃO
Os agentes sedativos podem ser administrados por via oral, retal, intramuscular, endovenosa e inalatória. Contudo, todas essas vias apresentam suas desvantagens. As complicações documentadas na utilização das vias intramuscular e endovenosa foram dor e medo na administração da injeção. No caso da via retal, as desvantagens são: a possibilidade de interrupção da absorção do medicamento pela defecação, a falta de aceitação do paciente e alguns medicamentos podem causar irritação no canal retal. Em relação à via oral ocorre demora no início da sedação e a recuperação é mais lenta40. Apesar da variabilidade na absorção, a maioria dos profissionais que utilizam a sedação ainda prefere fazê-la por via oral6,41.
Outra via de administração que vem crescendo no Brasil é a via inalatória, já que o início da ação é quase imediato, o restabelecimento da sedação é rápido e completo, além de o profissional poder alterar a concentração da dose no momento da sedação29. Essas características em associação fazem com que muitos profissionais elejam a sedação inalatória como ideal 32,33.
Uma grande variedade de agentes medicamentosos é utilizada para sedação de crianças apreensivas que não cooperam durante o tratamento odontológico. Os benzodiazepínicos têm sido os mais defendidos na literatura, porque produzem menos sono, são bastante seguros, causam poucos efeitos colaterais e podem apresentar efeitos amnésicos favoráveis42.
O diazepam ainda é a droga protótipo do grupo e ainda a mais utilizada pelos cirurgiõesdentistas. Entretanto, nos estudos feitos por Soberanis & Rodrigues43 utilizando a mesma dosagem para o diazepam e o midazolam, observou-se que o início da ação do medicamento e o tempo de recuperação do paciente foram mais rápidos para o midazolam. Esses efeitos são desejáveis para o tratamento odontopediátrico.
Apesar dessas vantagens, o midazolan apresenta uma limitação para o odontopediatra, pois o efeito sedativo deste medicamento quando utilizado por via intranasal, limita-se a 20 minutos a partir do momento da administração44, o que requer uma consulta rápida, não sendo um medicamento de escolha para procedimentos mais demorados.
Devido ao período de latência dos fármacos administrados por via oral e ao tempo de efeito sedativo, alguns profissionais têm preferido o uso da sedação com óxido nitroso/oxigênio, pois essa técnica permite determinar o tempo de ação da droga com base no tempo de duração do procedimento, bem como dosar a concentração de óxido nitroso ao longo do tratamento, proporcionando assim maior conforto e segurança durante o procedimento odontológico45.
Algumas desvantagens do hidrato de cloral como gosto desagradável, resultados imprevistos de sedação (efeito paradoxal) e necessidade de jejum prévio de 3 horas antes da administração do medicamento25,26,46,47 têm levado alguns profissionais a preferir a utilização de outras técnicas, entre elas a administração oral de benzodiazepínicos e a inalatória com óxido nitroso para obter um nível de sedação consciente ideal na criança.
CONSIDERAÇÕES FINAIS
A sedação consciente é uma das várias técnicas de controle comportamental citadas na literatura que podem ser empregadas na odontologia, desde que o profissional esteja apto a indicá-la e a avaliar a relação risco/benefício para a criança.
Apesar de as técnicas e os medicamentos serem bastante seguros para crianças, o profissional e os responsáveis devem estar cientes dos riscos, vantagens e desvantagem de cada técnica.
Não há uma técnica ideal, mas sim a mais adequada para cada tipo de paciente, que deve ser determinada através de anamnese e de exame físico detalhados.
REFERÊNCIAS
1. Bausells J. Odontopediatria procedimentos clínicos. In: Zuanon ACC, Hebling J, Bausells J. Medidas preventivas. São Paulo: Premier; 1997. p.45-53. [ Links ]
2. Corrêa MSNP. Odontopediatria na primeira infância. In: Corrêa MSNP, Maia MES, Sanglard- Peixoto LF. Abordagem do comportamento para o atendimento odontopediátrico. 2ª ed. São Paulo: Santos; 2005. p.187-202.
3. Juarez-López L, Saavedra-García M, Ramírez- González G. Estudio comparativo entre dos esquemas de sedación em pacientes odontopediátricos. Bol Méd Hosp Infant Mex.1998; 55:443-51.
4. American Dental Association. Guidelines for the use of conscious sedation, deep sedation and general anesthesia for dentists. Disponível em: http://www.ada.org.2007.
5. Alderson PJ, Lerman J. Oral premedicacion for pediatric ambulatory anaesthesia: a comparison of midazolam and ketamine. Can J Anaesth. 1994; 41:221-6.
6. Brandt SK, Bugg JL. Problems of medication with the pediatric patients. Dent Clin North Am.1984; 28:563-79.
7. Guedes-Pinto AC, Issáo M. Manual de odontopediatria. In: Conduta em relação à criança para tratamento odontopediátrico. 9ª ed. São Paulo: Pancast; 1994. p.22-43.
8. Haas DA. Oral anf inhalation conscious sedation. Dental Clin North Am. 1999; 43:341-59.
9. Nora FS, Fortis EA. Influência dos fármacos utilizados na sedação, na indução e manutenção quanto a recuperação da anestesia. Rev Bras Anestesiol. 2000; 50:141-8.
10. Hobbs WR, Rall W, Verdoorn TA. Hipnóticos e sedatives: etanol. In: Hardman JG, Limbird LE, Molinoff PB, Ruddon RW, Gilman AG. As bases farmacológicas de terapêutica. Rio de Janeiro: Guanabara; 1996. p.264-89.
11. Kato RM. Sedação, analgesia e bloqueio neuromuscular em UTI pediátrica. Pediatr Mod. 1998; 34:481-520.
12. Clark CO, Nguyen H, Phillips PK. Anxiolysis with oral midazolan in pediatric patients undergoing dermatologic surgical procedures. J Am Acad Dermatol. 2001; 45:105-8.
13. Folayan MOL, Faponle A, Lamikanra A. A review of the pharmacological approach to the management of dental anxiety in children. Int J Paediatr Dent. 2002; 12:347-54.
14. Malamed L. The benzodiazepines: a pharmacological overviem. Acta Anaestesiol Scand. 1987; 32:27-30.
15. Giovanniti JAJr. Regimens for pediatric sedation. Comped Contin Educ Dent. 1993; 14:1002-12.
16. Nathan EJ. Managing behavior of precooperative children. Dent Clin North Am. 1995; 39:789-816.
17. Becker DE. Pharmacological considerations for conscious sedation: clinical applications of receptor funcion. Anesth Prog. 1991; 38:33-8.
18. Hartgraves PM, Primoschi RE. An evaluation of oral and nasal midazolam for pediatric dental sedation. J Dent Child. 1994; 61:175-81.
19. Andrade ED. Terapêutica medicamentosa em odontologia: a importância da redução do estresse ao tratamento odontológico. São Paulo: Artes Médicas, 2002. p.39-64.
20. Hosey MT, Makin A, Jones RM, Gilchrist F, Carruthers M. Propofol intravenous conscious sedation for anxius children in a specialist pediatric dentistry unit. Int J Paediatr Dent. 2004; 14:2-8.
21. Cangiani LM, Porto AM. Anestesia ambulatorial. Rev Bras Anestesiol. 2000; 50:68-85.
22. Marshall W, Weaver BD, McCutcheon P. A study of the effectiveness of oral midazolam as a dental pre-operative sedation and hypnotic. Spec Care Dentist. 1999; 19:259-66.
23. Milnes AR, Paed D, Maupomé G, Cannon J. Intravenous sedation in pediatric dentistry using midazolan, nalbuphine and droperidol. Paediatr Dent. 2000; 22:113-24.
24. Miyake RS, Reis AG, Grisi S. Sedação e analgesia em crianças. Rev Assoc Méd Bras. 1998; 44:56- 64.
25. Hallonsten AL, Kock G, Schroder U. Nitrous oxide sedation in the dental care. Comm Dent Oral Epidemiol. 1983; 11:347-55.
26. Meyer ML, Mourino AP, Farrington FH. Comparison of triazolam to a chloral hydrate/ hydroxyzine combination in the sedation of pediatric dental patients. Pediatr Dent. 1990;12:283-7.
27. Wheler DS, Jensen RA, Poss WB. A randomized, blinded comparasion of cloral hydrate and midazolam sedation in children undergoing echocardiography. Clin Pediatr. 2001; 40:381-87.
28. Cravero JP, Blike GT. Review of pediatric sedation. Anesth Analg. 2004; 99:1355-64.
29. American Academy of Pediatric Dentistry. Guidelines for behavior management. Pediatr Dent. 1999; 21:42-6.
30. Mello HAS. Analgesia pelo óxido nitroso e oxigênio. Anais Acad Bras Odontol. 1975:168- 76.
31. Bailey P. Sedation and analgesia. Diagnostic for therapeutic procedures. Anesth Analg. 2003; 97:929-30.
32. Hulland SA, Freilich MM, Sàndor GKB. Nitrous oxide-oxygen or oral midazolam for pediatric outpatient sedation. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2002; 93:643-6.
33. Nizzia P, Pizzi S, Fazzi M. Sadation techniques in the dental treatment of with mental disabilities. Minerva Stomatol. 1998; 47:465-7.
34. Wilson KE, Welbury RR, Giedler NM. A randomized, controlled, crossover trial of oral midazolan and nitrous oxide for pediatric dental sedation. Anesthesia. 2002; 57:860-7.
35. Howard WR. Nitrous oxide in the dental environment: assessing the risk, reducing the exposure. J Am Dent Assoc. 1997; 12:47-54.
36. Iwasaki J, Vann Jr WF, Dilley, DCH, Anderson JA. An investigation of capnography and pulse oximetry as monitors of pediatric patients sedated for dental treatment. Pediatr Dent. 1989; 11:111- 7.
37. Ranalli J. Óxido Nitroso: por que usar? APCD Jornal. 2001; 5:529:32.
38. Weiner-Kronish JP, Gropper MA. Concious sedation. Eur J Anaesthesiol. 2002; 19:388.
39. Freeman R, Carson P. Relative analgesia and general dental practitioners: attitudes and intentions to provide conscious sedation for paediatric dental extractions. Int J Paediatr Dent. 2003;13:320-6.
40. Fukuta O, et al. The sedation effect of intranasal midazolam administration in the dental treatment of patients with mental disabilities. Part 1: the effect of a 0,2 mg/Kg dose. J Clin Pediatr Dent. 1993; 17:231-7.
41. Gallardo F, Cornejo G, Borie R. Oral midazolam as premedication for the apprehensive child before dental treatment. J Clin Pediatr Dent. 1994; 18:123-7.
42. Duque C, Abreu-e-Lima FCB. Midazolam: uma alternativa para sedação em odontopediatria. Rev Odonto Ciênc. 2005; 48:177-86.
43. Soberanis MAI, Rodrigues JIM. Sedación em odontopediatria: comparición del midazolam via intranasal, con el diazepan via oral. Rev ADM. 1995; 52:261-5.
44. Shapira J, et al. The effectiveness of midazolam and hydrozine as sedative agents for young pediatric dental patients. J Dent Child. 1996; 63:421-5.
45. Veerkamp JSJ, Gruythysen RJM, Van Amerongen WE. Anxiety reduction with nitrous oxide: a permanent solution? J Dent Child. 1995; 61:44-8.
46. Cravero JP, Blike GT. Review of pediatric sedation. Anesth Analg. 2004; 99:1355-64.
47. Nathan EJ. Managing behavior of precooperative children. Dent Clin North Am. 1995; 39:789-816.
 Autor correspondente:
Autor correspondente:
Lícia Bezerra Cavalcante
Rua Expedicionário do Brasil 2030/22 - Centro
CEP: 14801-360 - Araraquara - SP - Brasil
E-mail: liciabc@bol.com.br
Recebido em 15/01/2010 - Aceito em 21/05/2010













