Serviços Personalizados
Artigo
Links relacionados
Compartilhar
Revista de Cirurgia e Traumatologia Buco-maxilo-facial
versão On-line ISSN 1808-5210
Rev. cir. traumatol. buco-maxilo-fac. vol.12 no.3 Camaragibe Jul./Set. 2012
Celulite facial de origem odontogênica. Apresentação de 5 casos
Odontogenic facial cellulitis: a presentation of five cases
Marcelo Rodrigues Azenha; Suzie Aparecida de LacerdaI; André Luís BimII; Rubens CalientoII; Silvano GuzmanIII
I Centro de Atendimento Especializado em Diagnóstico Oral (CAEDO-FORP-USP), Ribeirão Preto.
II Cirurgião-dentista graduado pela Faculdade de Odontologia de Ribeirão Preto (FORP-USP).
III Cirurgião Buco-maxilo-facial na cidade de Santo Domingo, República Dominicana.
RESUMO
A maioria das infecções de origem odontogênica se originam a partir de necrose pulpar com invasão bacteriana no tecido periapical e periodontal, que pode levar à formação de abscesso, quando a infecção prevalece sobre as resistências do hospedeiro. Em situações nas quais a coleção purulenta não é capaz de drenar através de superfície cutânea ou mucosa bucal, o abscesso pode se estender através dos planos fasciais dos tecidos moles, patologia que se denomina celulite. Complicações graves, decorrentes dos quadros de celulite facial podem ocorrer, se o tratamento instituído não for adequado, podendo evoluir para trombose do seio cavernoso, abscesso cerebral, mediastinite, ou ainda, morte do paciente. Portanto, o tratamento de escolha dessa condição deve ser a drenagem rápida e agressiva da coleção purulenta em associação com antimicrobianos de amplo espectro e com características bactericidas. O objetivo deste trabalho é apresentar uma série de casos de celulite facial de origem odontogênica, acometendo pacientes de diferentes idades, sendo o tratamento proposto a associação da terapia medicamentosa, drenagem imediata da coleção purulenta e extração dos elementos dentários responsáveis pela infecção.
Descritores: Infecção dentária; Celulite facial; Drenagem.
ABSTRACT
Most odontogenic infections arise from pulpar necrosis with bacterial invasion in the periapical and periodontal tissue, which may lead to abscess formation when the infection prevails over the resistance of the host. In situations where the pus cannot drain through the oral mucosa or the skin surface, the abscess may extend through the fascial planes of the soft tissues, a condition known as cellulitis. Severe complications from fascial cellulitis can occur if the treatment instituted is not appropriate, with possible progression to cavernous sinus thrombosis, brain abscess, mediastinitis or even death. The treatment of choice should therefore be rapid and aggressive pus drainage in association with broad-spectrum antimicrobial and antibacterial drugs. The aim of this paper is to present a series of cases of facial cellulitis of odontogenic origin affecting patients of different ages, the proposed treatment being a combination of drug therapy, immediate drainage of pus and extraction of the infected teeth.
Keywords: Tooth infection. Fascial cellulitis. Drainage.
INTRODUÇÃO
A infecção odontogênica é uma patologia oriunda dos tecidos dentais e periodontais, e que requer tratamento imediato1,2. É considerada uma das patologias mais difíceis de tratar e, por isso, deve ser muito bem compreendida pelos cirurgiões, tendo em vista sua alta casuística, suas complicações e os sérios riscos à saúde do indivíduo1,3. Os quadros de infecção podem apresentar-se como tumefações locais ou generalizadas, assintomáticas ou dolorosas, pouco agressivas, ou ainda, de rápida progressão, sendo tratadas de variadas formas, com o objetivo final de eliminar o agente causador e drenar o acúmulo de material no interior dos tecidos2.
Diferentes fatores são responsáveis pelos quadros de infecção e podem variar desde infecções brandas até infecções bastante graves e de caráter emergencial, sendo a virulência do microorganismo envolvido a quantidade do patógeno no interior dos tecidos, a anatomia da região acometida e a condição sistêmica dos pacientes fatores fundamentais para a instalação e progressão de uma infecção de origem odontogênica. Qualquer variação negativa desses fatores pode favorecer a progressão rápida da infecção, como pacientes diabéticos descompensados, imunossuprimidos e/ou alcoolatras. Quanto à anatomia, é importante salientar que os tecidos loco-regionais é que ditarão a extensão e via de drenagem, podendo ser intra ou extraoral, dependendo da resistência muscular e do tecido ósseo1,4.
Na avaliação clínica do paciente portador do quadro infeccioso, devemos analisar os sinais vitais, como temperatura corporal, pressão arterial, frequência cardíaca e respiratória. A evolução do caso deve ser compreendida pelo profissional bem como os tratamentos prévios realizados e seu histórico familiar, para que seja melhor elaborado um plano de tratamento. Ao exame clínico loco-regional, a inspeção e a palpação da região são fundamentais para a definição da gravidade do caso, sendo o trismo um sinal importante assim como a dispneia, quadros de febre, sialorreia, disfagia e disfonia. Quando esses achados estão associados a quadros de tumefação, hiperalgesia dos tecidos à e fístula, é de suma importância o diagnóstico rápido e preciso, visando à cura do paciente. Aliados ao exame clínico, os exames por imagens são fundamentais para avaliação do complexo maxilomandibular, localização do agente causador da infecção e planejamento da cirurgia5. E também os exames laboratoriais são importantes auxiliares para a melhor conduta, devendo sempre estar disponível o hemograma completo com série vermelha e branca, glicemia, creatinina e ureia. De posse de todos os achados clínicos e dos exames complementares, a interpretação dos resultados nos assegura o diagnóstico definitivo, devendo o tratamento ser inciado o mais rapidamente possível6.
HISTÓRICO DOS CASOS
Caso 1
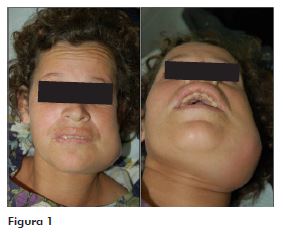
Paciente leucoderma, 28 anos, sem comprometimento sistêmico foi atendida com dores intensas na face e do lado esquerdo da mandíbula, com quadro de febre (38,8°), relatando dificuldade de alimentação há 3 dias e muita fraqueza. Acompanhante da paciente relatou que houve um aumento do volume da face em poucos dias, com evolução rápida. Ao exame clínico extraoral, foi observado aumento de volume facial do lado esquerdo da face de caráter acentuado, trismo exacerbado, odor fétido da cavidade bucal, temperatura local elevada, dores intensas à palpação, além de diferentes pontos de flutuação da área e crepitação (Figura 1). Durante exame intraoral, percebeu-se a presença de inúmeros dentes cariados e com destruição coronária, acúmulo de placa bacteriana e quadro de inflamação gengival em estado avançado, ocorrendo sangramento via sulco gengival apenas com o afastamento dos tecidos moles. Após exames por imagens, foram observadas lesões cariosas extensas em múltiplos dentes, além de lesão apical associada ao dente 38. Com diagnóstico de celulite facial com envolvimento dos espaços fasciais primários bucal e submandibular do lado esquerdo, o tratamento indicado foi a remoção da causa da infecção (dentes) e drenagem.
Caso 2
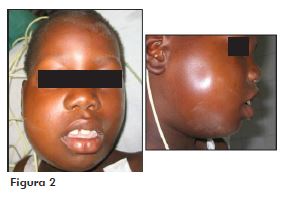
Paciente melanoderma, 12 anos, sem comprometimento sistêmico compareceu para consulta acompanhado de responsável, relatando dores na face e nos dentes do lado direito, náusea, cefaleia, alteração de humor e disfagia. Exame clínico demonstrou aumento de volume, hiperemia, trismo, dor à palpação e discreto fechamento da pálpebra do olho direito (Figura 2). Na inspeção intraoral, percebeu-se a presença de dentes cariados e drenagem de pus por via sulcular. Após exames radiográficos da face, o diagnóstico de celulite fascial com envolvimento dos espaços infratemporal, bucal e submandibular do lado direito foi instituído, sendo o paciente submetido à cirurgia para drenagem e remoção dos focos infecciosos.
Caso 3
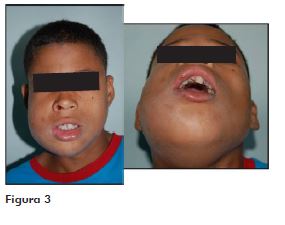
Paciente jovem, leucoderma apresentou-se com dores intensas em face, relatando episódios de sangramento nasal por narina direita. Durante exame clínico, foi percebido aumento de face do lado direito, oclusão discreta da pálpebra e elevação da asa nasal do mesmo lado, trismo, dor à palpação e discreta crepitação (Figura 3). Exames radiográfico e intraoral demonstraram múltiplos dentes com destruição coronária e inflamação gengival acentuada, havendo a necessidade de extração dos focos residuais e da drenagem da coleção purulenta. Após diagnóstico de celulite fascial com envolvimento dos espaços infratemporal, bucal e submandibular do lado direito, o paciente foi submetido ao tratamento cirúrgico.
Caso 4
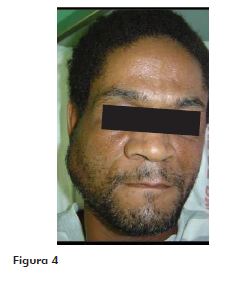
Paciente melanoderma, 51 anos, hipertenso, foi submetido à extração de dois molares superiores do lado direito após diagnóstico de celulite fascial com envolvimento do espaço bucal (Figura 4). Apresentava quadro febril, aumento de volume em face do lado direito, dor local, trismo acentuado, disfagia, dor no pescoço, alteração de humor e sonolência por não conseguir dormir nos útlimos dias, devido à dor intensa. Nos exames por imagem, foi possível observar a presença dos dentes 17 e 18 com extensa destruição coronária, sendo a cirurgia de extração e de drenagem programada em ambiente ambulatorial.
Caso 5
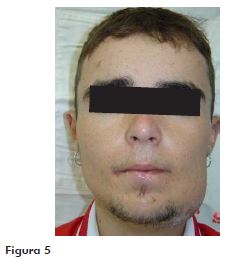
Jovem de 18 anos, portador de diabetes mellitus, tipo I (insulino-dependente), com histórico de crise herpética aguda em lábio inferior há 2 meses, compareceu para atendimento com muitas dores em face do lado esquerdo e febril (Figura 5). Apresentava fraqueza por dificuldade de alimentar-se, trismo, aumento de volume facial acentuado, sialorreia, irritabilidade, dores no corpo e gosto ruim. Ao exame introral, foi observada drenagem de pus por via sulcular (dentes 37 e 38) e acúmulo de placa por dificuldade de higienização. Com o auxílio dos exames por imagens, o diagnóstico de celulite fascial com envolvimento dos espaços bucal e submandibular esquerdo foi instituído, sendo o paciente submetido à extração dos elementos dentais envolvidos e drenagem da coleção purulenta.
TRATAMENTO DOS CASOS
Em todas as situações descritas, o tratamento realizado foi o mesmo. Em ambiente ambulatorial e 45 minutos após administração de 1 grama de Cefalotina Sódica e 1 grama de Metronidazol por via intravenosa, a celulite foi drenada, tomando como referência o ponto de maior flutuação da área, a borda inferior da mandíbula e levando em consideração a estética. Após antissepsia da área e da cavidade bucal com clorexidina e/ou PVPI, os campos cirúrgicos foram montados, e a equipe, paramentada. Sob anestesia local subcutânea e bloqueio dos nervos envolvidos na inervação dos elementos dentários, os tecidos da pele foram incisados com o auxílio de uma lâmina de bisturi número 15, montada em um cado de bisturi número 3. A divulsão dos tecidos subcutâneos foi realizada em toda a extensão da infecção com o auxílio de uma pinça hemostática do tipo Halstead ou uma tesoura de Metzembaun. Após a completa drenagem da coleção purulenta e copiosa lavagem da área infectada, os dentes envolvidos na infecção foram extraídos, utilizando instrumentais próprios, sendo, então, instalado um dreno de penrose na incisão da pele para drenagem do remansecente da infecção. Esse dreno, classificado com Penrose, foi mantido no interior da loja cirúrgica por meio de suturas com fio de nylon 4-0, e os alvéolos suturados com fio Vycril 4-0. O dreno foi mantido de 3 a 5 dias, sendo, então, removido, e a incisão mantida aberta para cicatrização por segunda intenção. Durante esse período, os pacientes foram orientados à limpeza local com soro fisiológico e PVPI de uso tópico e troca de curativos diários, utilizando gaze esterilizada. Foram orientados, também, a fazer uso de medicação antimicrobiana (Amoxicilina e Metronidazol, ambos 500mg de 8 em 8 horas) e de medicação para alívio dos sintomas (Dipirona Sódica 500mg/mL de 6 em 6 horas). Todos os pós-operatórios transcorreram dentro da normalidade, com os pacientes recebendo condição de alta ambulatorial após 120 dias da drenagem. Como critérios para o sucesso do tratamento, os seguintes parâmetros deveriam ser observados nos pacientes após esse período: ausência de trismo, cicatrização adequada da incisão extraoral, cicatrização adequada da área dos dentes extraídos e bom estado de saúde geral.
DISCUSSÃO
As infecções dos espaços fasciais ocorrem em qualquer idade e gênero. Suas causas vão desde sialodenites, traumas no trato aerodisgestivo durante entubações complicadas, endoscopia digestiva alta, ingestão de corpos estranhos, traumas penetrantes, contusões cervicais, focos odontogênicos e amigdalianos, além de linfadenites cervical abscedada, sendo que os útlimos três diagnósticos representam cerca 75% de todos os casos relatados. A disseminação do processo infeccioso pode ter origem a partir de um foco regional, como exemplo um elemento dental necrosado ou ser de origem distante, com a infecção migrando pela via hematogênica (anacorese) ou linfática, com a infecção se disseminando por meio das áreas de menor resistência dos tecidos e pelos espaços fasciais. O espaço fascial acometido será ditado pela localização do foco infeccioso e as particularidades anatômicas da região, como espessura tecidual e as inserções musculares da região, sendo os espaços submandibulares, submentuais, sublinguais, mastigatórios e os parafaríngeos os espaços mais comumente afetados1,7,8.
Os abscessos dento-alveolares geralmente são pequenas coleções purulentas, circunscritas, de baixa gravidade, com progressão lenta e causados por bactérias anaeróbicas, usualmente com menor risco à saúde do paciente. Em contraste, as celulites fasciais são infecções graves de características agudas, com rápida progressão (2 a 4 dias), localização difusa, ausência de secreção purulenta em alguns casos, consistência endurecida, área hiperêmica e causada por bactérias mistas, apresentando maior risco à saúde do indivíduo. Com essas informações, torna-se imperativo o diagnóstico rápido e preciso da condição do paciente, sendo instituinda imediatamente a drenagem cirúrgica exploratória da região acometida, a instalação do dreno, remoção do foco infeccioso e antibioticoterapia o quanto antes possível nos casos de celulite fascial6. Em algumas ocasiões, os espaços fasciais profundos podem ser acometidos a partir de infecções consideradas mais brandas e que envolvem inicialmente os espaços primários, pondo em risco a vida do paciente. Os espaços fasciais primários podem ser dividivos de acordo com a sua localização, sendo classificados na maxila como bucal, palatino, canino e infratemporal. Entretanto, na mandíbula, estão presentes os espaços bucal, submentoniano, sublingual e submandibular. Os espaços secundários incluem o mastigatório (temporal superficial e profundo, pterigomandibular e massetérico) e os espaços cervicais (retrofaríngeo, laterofaríngeo e pré-vertebral). Tal disseminação pode ocorrer pela agressividade dos agentes patogênicos e também pela demora no diagnóstico e tratamento do estágio inicial da infecção. Pacientes, que apresentarem alterações nos mecanismos de defesa, devem ser monitorados rigorosamente, pois neles a infecção tem carácter mais agressivo e disseminação facilitada devido à baixa resistência do hospedeiro. Leucemia, agranulocitose, diabetes mellitus descompensada, doença de Addison, Aids, alcoolismo e leucopenia representam uma das possíveis causas para o comprometimento das defesas sistêmicas e, por isso, necessitam de sua compensação, se possível.
Diferentes trabalhos apresentam situações de infecções graves de origem dentária, que culminaram em infecções, inclusive, do cérebro, tornando imprescindível o diagnóstico precoce e adequado de focos infecciosos de origem odontogênica3. Uma vez constatato abscesso dentoalveolar, deve-se tentar a conservação do elemento dental por meio da sanificação dos condutos radiculares e/ou raspagem e, quando não for possível, a exodontia do elemento envolvido deve ser realizada. A remoção da causa o mais breve possível permite melhora considerável nos sinais e sintomas do quadro de infecção, sugerindo-se ainda que a remoção da causa deva ser sempre seguida de drenagem da coleção purulenta. As incisões para drenagem podem ser tanto intraorais quanto extraorais, porém temos de escolher uma área onde a estética não seja comprometida e não haja comprometimento muscular e vásculo-nervoso. Para tanto, a anatomia da área a ser operada e as linhas de mínima tensão da face devem ser de conhecimento do profissional, devendo a incisão para drenagem ser realizada no ponto de maior flutuação e o mais estético possível, seguido sempre da divulsão dos tecidos. Após drenagem, a incisão não deve ser completamente suturada, sendo realizados apenas alguns pontos de sutura para a manutenção do dreno2.
A natureza da infecção odontogênica é de uma microbiota mista, composta de microorganismos aeróbios gram positivos e anaeróbios gram negativos, como os streptococcus e bacilos, também presentes na cavidade bucal livre de infecção. Nas infecções supurativas, os streptococcus, staphilococcus, pseudomonas, veillonellas, eubacterium e lactobacilus estão presentes com frequência, e, quando se trata de infecções oportunistas, as pseudomonas representam o tipo bacterioide resistente à penicilina. Nestes casos, é indicada a medicação antimicrobiana capaz de destruir tais microorganismos4. A antibióticoterapia representa um grande aliado no tratamento das infecções faciais, porém possui papel coadjuvante no tratamento, pois deve sempre ser associado à drenagem e remoção da causa. Da sua simples administração não surgirá efeito algum, podendo, em alguns casos, exarcebar e intensificar a gravidade da infecção após o seu período de administração. Nos casos de infecções graves, não há necessidade de aguardar o resultado do antibiograma devido à alta previsibilidade em relação aos microorganismos patogênicos, pois são eles os colonizadores na microbiota bucal livre de infecção. A associação de amoxicilina e metronidazol abrange todos esses microorganismos e atinge seu pico de concentraçao tecidual com grande facilidade em pequeno tempo9. A terapia medicamentosa por via endovenosa deve ser instituída poucos minutos antes da cirurgia de drenagem, conforme exposto no caso clínico, e mantida alguns dias, após drenagem e instalação do dreno. A droga de escolha preconizada pelos autores quando não há nenhuma reação de hipersensibilidade ou contra-indicação é a associação de 1 grama de Amoxicilina e 1 grama de Metronidazol cerca de 45 minutos antes da drenagem e a manutenção destas drogas por via oral, durante 15 dias.
CONCLUSÃO
As celulites fasciais são infecções graves, de rápida progressão, que devem ser tratadas com imediatismo, pois podem levar o paciente a desenvolver sérias complicações, ou até mesmo, óbito. Graças aos avanços no campo do diagnóstico clínico, da prática cirúrgica e da terapêutica, os índices de complicações diminuíram acentuadamente. O protocolo de atendimento deve ser rigoroso, visando sempre à drenagem da coleção purulenta, à remoção da agente causal, à manutenção dos agentes antimicrobianos e à estabilização do paciente.
REFERÊNCIAS
1 – Allen CM, Bouquot JE, Damm DD, Neville BW. Patologia Oral e Maxilofacial. Rio de Janeiro: Ed. Guanabara Koogan, 1998.
2 - Peterson LJ, Ellis E, Hiupp Jr, Tucker MR. Cirurgia Oral e Maxilofacial Contemporânea. 3. ed. Rio de Janeiro: Guanabara Koogan, 2000.
3 - Azenha MR, Homsi G, Garcia IR Jr Multiple brain abscess from dental origin: case report and literature review. Oral Maxillofac Surg. 2011 [Epub ahead of print]).-inserir nas referências
4 – Almeida AM, Lia RCC. Disseminação de infecção purulenta envolvendo segundo e terceiro molares inferiores – relato de caso clínico. Rev Brasileira de Cirurgia e Implantodontia2000;7:34-6.
5 - Vasconcelos BEC, Cauás M, Albert DGM, Nascimento GJF, Holanda GZ. Disseminação de infecção odontogênica através das fáscias cervicais profundas: relato de caso clínico. Rev Cir Traumat Bucomaxilofac 2002;2:21- 5.
6 - Carvalho ACP, Carvalho PSP, Andrade ED, Passeri LA. Tratamento dos abscessos de origem dental. Odontol mod 1988;15:34-9.
7 - Sennes LU, Imamura R, Angélico Júnior FV, Simoceli L, Tsuji DH. Infecções dos espaços cervicais: estudo prospectivo de 57 casos. Rev Bras Otorrinolaringol. 2002;68:388-93.
8 - Lazor JB, Cunningham MJ, Eavey RD, Weber AL. Comparison of computed tomography and surgical findings in deep neck infections. Otol Head and Neck Surg. 1994;111:746-50.
9 - Andrade ED. Terapêutica Medicamentosa em odontologia: procedimentos clínicos e uso de medicamentos nas principais situações da prática odontológica. 2. ed. São Paulo: Artes Médicas 2000, 188p.
 Endereço para correspondência:
Endereço para correspondência:
Dr. Marcelo Rodrigues Azenha
Faculdade de Odontologia de Ribeirão Preto
Departamento de Morfologia, Estomatologia e Fisiologia (USP)
Avenida do Café, s/n - Bairro Monte Alegre
Ribeirão Preto – SP/Brasil
e-mail: marceloazenha@usp.br













