Serviços Personalizados
Artigo
Links relacionados
Compartilhar
Revista de Cirurgia e Traumatologia Buco-maxilo-facial
versão On-line ISSN 1808-5210
Rev. cir. traumatol. buco-maxilo-fac. vol.13 no.4 Camaragibe Out./Dez. 2013
Manejo de lesões por mordedura animal: relato de casos
Management of animal bite injuries: case reports
Gabriela Granja PortoI; Bruno Luiz Menezes de SouzaII; Diogo de Oliveira SampaioIII
I Staff do corpo clínico de Cirurgia e Traumatologia Buco-maxilo-facial do Hospital Regional do Agreste / Caruaru-PE,Doutora em Odontologia e Cirurgia e Traumatologia Buco-Maxilo-Facial FOP/UPE, Profa. Adjunta Strictu Senso/Perícias Forenses FOP/UPE.
II Residente de Cirurgia e Traumatologia Buco-maxilo-facial do Hospital Regional do Agreste / Caruaru-PE
III Residente de Cirurgia e Traumatologia Buco-maxilo-facial do Hospital Regional do Agreste / Caruaru-PE
RESUMO
Lesões faciais decorrentes de mordedura animal são comumente relatadas na literatura. Essas injúrias, com prevalência de 15% em face, apresentam-se desde abrasões superficiais até ferimentos profundos com grande perda de substância, causando prejuízos estéticos e funcionais às vítimas. Crianças são mais acome¬tidas que os adultos, com maior probabilidade de envolver regiões de nariz, orelhas, bochechas e lábios. O momento ideal para abordagem do ferimento e a avaliação da necessidade de antibioticoterapia profilática, visto o risco potencial de infecção desses ferimentos, ainda continuam discussões controversas na literatura, embora cada vez mais se defenda a abordagem por fechamento primário de ferimentos não infectados, ao invés do reparo tardio, e emprego de medicação anti-microbiana em situações específicas a serem avaliadas ao exame clínico. A profilaxia anti-rábica e anti-tetânica devem ser sempre empregadas, quando bem indicadas. Anamnese e exame físico iniciais detalhados são de grande importância para determinar a abordagem terapêutica mais apropriada para cada caso. O presente estudo relata casos de pacientes jovens e idoso vítimas de mordedura animal, tratados por reparo primário e antibioticoterapia profilática, obtendo-se sucesso da terapia, com ausência de infecção.
Descritores: Traumatismos Faciais; mordedura; infecção dos ferimentos.
ABSTRACT
Facial injuries resulting from animal bites are commonly reported in the literature. This kind of injuryoccusr approximately about 15% in the face and is presented as superficial abrasions or deep wounds with great tissue loss, causing aesthetic and functional damages to the victims. Children are more commonly affected than adults, generally involving nose, ears, cheeks and lips. The ideal time to approach the injury and the need for prophylactic antibiotics are still controversial, although most advocate for primary surgical closure of uninfected wounds, rather than delayed surgical repair, and restricteduse of prophylactic antibiotics in specific situations evaluated on clinical exam. Prophylaxis against rabies and tetanus should always be administered when well indicated. Clinical exam and detailed physical examination are of great importance to determine which therapeutic approach is most indicated for each case. This study reports cases of animal bite victims, young and elderly, treated by primary repair and prophylactic antibiotics, achieving good results, without signs of infection.
Descriptors: Facial injuries; bite; wound Infection.
INTRODUÇÃO
As mordeduras de animais são um dos traumas mais comuns que acometem o homem. A mordedura é um instinto natural dos animais e há uma larga porcentagem dessas mordidas na face (15%), requerendo a intervenção do cirurgião buco-maxilo-facial. Crianças são acometidas, em relação aos adultos, em maior número de casos e, geralmente, por lesões de maior gravidade, as quais comumente envolvem região de nariz, orelhas, bochechas e lábios. A maioria dos casos compreende mordeduras por cães(80%-90%), seguidos de gatos e seres humanos1,2,3,4,5.
As lesões por mordeduras são feridas cortocontusas que possuem características próprias que as diferenciam das humanas: são mais alongadas, muitas vezes em forma de “V”, nunca possuem vestígios de sucção, apresentam maior profundidade das lesões provocadas pelos dentes caninos, assim como exibem marcas dos diastemas, próprios e naturais de cada espécie animal6. Essas feridas ainda podem ser acometidas porcontaminação por grande variedade de bactérias e outros patógenos, como vírus, protozoários, parasitas, entre outros1,3,5,7.
A complicação mais frequente corresponde ao risco elevado de infecção desses ferimentos, sendo necessária atenção urgente e intervenção local imediata com irrigação copiosa e desbridamento de remanescentes teciduais inviáveis, priorizando o controle de infecção local. Deve-se avaliar a necessidade de profilaxia anti-rábica e anti-tetânica. Ainda permanecem controversos o tempo ideal para abordagem dos ferimentos, podendo ser imediata ou retardada, e o emprego de medicação antibiótica de forma profilática2,3,5,7.
O presente estudo relata casos de três pacientes atendidos no setor de emergência do Hospital Regional do Agreste(HRA), Caruaru-PE, pelo serviço de Cirurgia e Traumatologia Bucomaxilofacial, e discute o aspecto clínico e abordagens terapêuticas adequadas para tais lesões peculiares.
RELATO DE CASOS
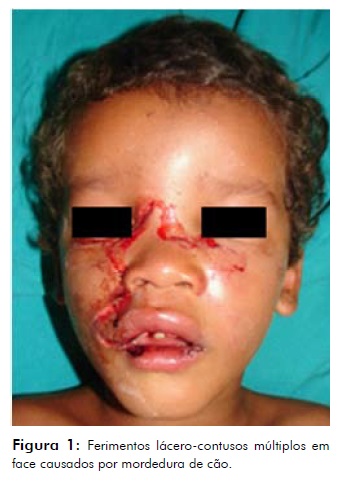
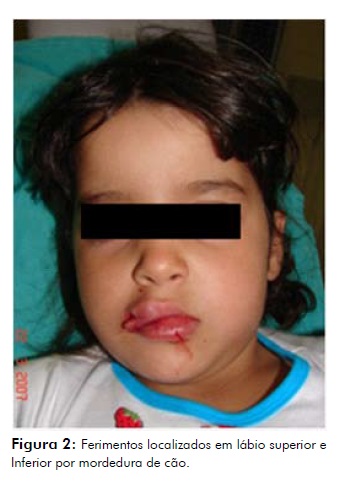
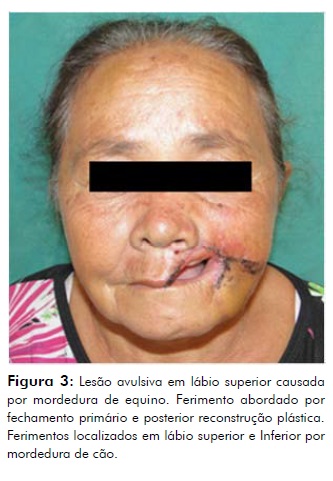
Dos três pacientes atendidos, dois eram crianças, sendo um do sexo masculino, 7anos de idade e uma do sexo feminino, 5 anos de idade; o outro, uma paciente idosa de 58 anos de idade. As duas crianças foram vítimas de mordedura de cão e apresentavam feridas laceradas, com penetração e lesão em vários planos teciduais (Figura 1 e 2); já a paciente idosa foi vítima de mordedura de equino e apresentou avulsão de um terço de lábio superior (Figura 3). Todos os pacientes foram vítimas de mordedura de animaisde origem desconhecida.
Inicialmente, foi administrada profilaxia antirábica, composto de prometazina 50 mg IV + Hidrocortisona 500 mg IV e, após 30 minutos, aplicou-se o soro profilático (SAR), prescrito pelo médico clínico do HRA. Além disso, foi administrado o soro para profilaxia anti-tetânica (SAT), com esquema preconizado de 5.000UI, via intra-muscular, em todos os pacientes.
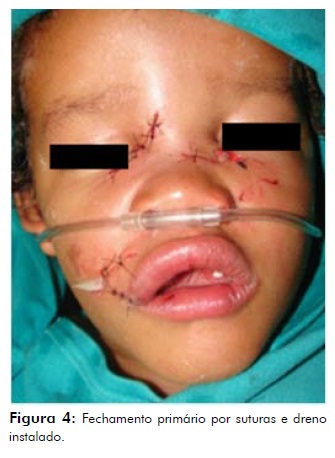
Dos três casos relatados, somente um necessitou de sedação com anestesia local; os demais somente a anestesia local foi necessária. Foi realizada lavagem copiosa das lesões com peróxido de hidrogênio diluído em soro fisiológico 0,9 %. Após limpeza local, foi realizado o desbridamento de tecidos não vitais de forma conservadora e, então, a sutura por planos de forma primária. Em um paciente foi instalado um dreno de penrose, devido à extensão profunda do ferimento e o risco de infecção aumentado (Figura 4), e, assim, realizados os curativos.
Foram receitados Amoxicilina-ÁcidoClavulânico 25mg/kg e Ibuprofeno 50mg/kg, conforme o peso, para as duas crianças, durante 07 dias, por via oral; para a paciente idosa, Amoxicilina 875mg + Clavulanato de Potássio 125mg, 12/12 horas durante 07 dias e Nimesulida 100 mg, 12/12 horas, durante 03 dias, por via oral. Foram prestados esclarecimentos com relação à higienização dos ferimentos, orientando-os a lavá-los 2 vezes ao dia com sabão neutro e posterior troca dos curativos.
As suturas em face foram removidas após dez dias e os pacientes foram acompanhados durante 06 meses, onde se verificou ausência de sinais de infecção, deiscência ou outras queixas. A paciente idosa foi encaminhada ao serviço de cirurgia plástica para reconstituição de lábio superior.
DISCUSSÃO
As lesões ocasionadas por mordidas, humanas ou de animais, representam grande parte das agressões físicas observadas nas emergências de hospitais, com ênfase para a mordedura de cães e gatos domésticos, principais envolvidos nesses tipos de situações, vista a constante exposição das vítimas ao agente agressor1,5.
A contaminação presente em ferimentos por mordedura pode conduzir a quadros de infecções graves e necrose, inclusive em tecidos mais profundos. Além disso, os pacientes também estão sujeitos a consequências de grande relevância, como as sequelas estéticas e funcionais1,2,7.
Uma das principais preocupações inerentes aos ferimentos por mordeduras está atrelada ao risco potencial de infecção. Visando sua prevenção, deve-se estabelecer abordagem imediata com limpeza local e irrigação abundante dos ferimentos com peróxido de hidrogênio e soro fisiológico em todos os ferimentos. Em ferimentos penetrantes profundos, a irrigação procede-se com auxílio de seringa e agulha2,3,7,8.
Apesar de alguns autores recomendarem o reparo tardio das lesões por mordedura, geralmente após as primeiras 24 horas9, está cada vez mais estabelecida na literatura a importância do desbridamento de tecido necrótico de forma mais conservadora possível seguido de fechamento primário através de suturas. Tal abordagem permite obtenção de melhores resultados estético-funcionais e melhor regeneração tecidual por reparo primário, além de evitar contaminação e infecção subsequente de tecidos profundos expostos. A opção por reparo tardio dessas lesões conduz ao quadro de cicatrização secundária, com eventual hiperplasia de tecido de granulação cicatricial e formação de cicatrizes aberrantes que prejudicam a estética e função locais. Ferimentosavulsivos e complicados podem ser abordados através de rotação de retalhos locais, enxertos livres microvascularizados ou reimplante da estruturas perdidas1,2,3,7,8,10.
Outra controvérsia a cerca desse temacompreende as circunstâncias do emprego de antibióticos e quais prescrever, a fim de evitar infecção. Enfatiza-se sempre a importância superior dos procedimentos de limpeza, irrigação e desbridamento das lesões, em relação à ação dos fármacos anti-microbianos no controle infeccioso.Ferimentos já acompanhados de sinais de infecção (febre, abscesso, drenagem purulenta, eritema, linfadenopatia local) ao exame clínico inicial compreendem indicação plena de antibioticoterapia. Em ferimentos livres de infecção no momento do exame, deve-se considerar a extensão da lesão e a história do paciente, recomendando-se o emprego de antibioticoterapia profilática em ferimentos de alto risco, aqueles com tempo decorrido superior a 6 horas do incidente, ferimentos profundos (particularmente quando causados por gatos), ferimentos que necessitem de reparo cirúrgico, ferimentos profundos em mãos e/ou extremidade de membros inferiores, quando acometem pacientes sistemicamente comprometidos (imunossupressão, asplenia, alcoolismo, diabetes, uso de válvulas cardíacas protéticas) ou crianças3,7. Essas situações são consideradas pelos autores como de risco elevado a infecção, sendo racional o emprego de profilaxia anti-microbiana, como instituído para os pacientes relatados neste artigo, os quais são enquadrados nos critérios para administração da profilaxia.
O antibiótico prescrito aos pacientes em questão foi a associação Amoxicilina-Ácido Clavulânico, duas vezes ao dia, durante 7 dias. Esse regime medicamentoso é considerado “padrão-ouro” para a profilaxia infecciosa em casos de mordedura humana e animal, visto que seu amplo espectro de ação garante resultados positivos contra as bactérias aeróbias e anaeróbias que comumente infectam esses tipos de ferimentos, as quais são, em grande parte, produtoras de B-lactamases. Em casos de pacientes com história de reações alérgicas às penicilinas, a terapia com Azitromicina mostra-se de boa eficácia nesses casos2,3,5,7,10.
As características de contaminação das lesões por mordedura, comumente evoluindo com necrose tecidual e presença de corpos estranhos, permitem condições locais ideaisao desenvolvimento do bacilo tetânico. Os pacientes que nunca se submeteram a imunização primária para o tétano podem necessitar de profilaxia antitetânica no controle inicial, após a lesão ser diagnosticada como propensa ao tétano. Os pacientes relataram ausência de imunização prévia, o que justificou o esquema de administração do SAT, 5.000UI, via intramuscular, preconizado pelo Ministério da Saúdebrasileiro1,2,7,8,11.
A raiva, infecção viral do sistema nervoso central, é transmitida pela contaminaçãode um ferimento com saliva de um animal raivoso. A profilaxia anti-rábica é preconizada para casos de mordeduras causadas por animais dos quais não se conhece a história de imunização. Detalhes do esquema profilático pós-exposição de risco ao vírus da raiva com o emprego de imunização passiva e imunização ativa podem ser melhor visualizados no Guia de Vigilância Epidemiológica do Ministério da Saúde1,2,7,8,11.
CONCLUSÃO
Traumatismos faciais por mordedura animal compreendem entidades que requerem atenção especial e cuidados relacionados a diversos parâmetros clínicos. Exame clínico e manejo inicial do paciente são imprescindíveis ao sucesso do tratamento, permeando princípios de anti-sepsia, desbridamento e suturas imediatas. Apesar de ainda controverso, o reparo cirúrgico primário corresponde à primeira escolha para abordagem de ferimentos não infectados. O emprego de profilaxia antibiótica restringe-se aos casos considerados como de alto risco ainfecção, avaliados durante o exame clínico, ressaltando bons resultados obtidos com o emprego da associação Amoxicilina-Ácido Clavulânico. Profilaxia por imunização anti-tetânica e anti-rábica, quando indicados, devem sempre fazer parte do protocolo de tratamento desses pacientes.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Santos TS, Antunes AA, Carvalho RWF, Avelar RL, Melo REVA, Dourado E. Perfil dos pacientes vítimas de mordeduras faciais: um estudo retrospectivo. RGO, Porto Alegre. 2007; v. 55, n.4, p. 369-373. [ Links ]
2. Mathur A, Ramesh K, Kumar G A. Management of animal bite wounds on face: our experience. World Journal of Dentistry. 2011;2(4):309- 311.
3. Kesting MR, Hölzle F, Pox C, Thurmüller P, Wolff KD. Animal bite injuries to the head: 132 cases. British Journal of Oral and Maxillofacial Surgery.2006; 44 235–239.
4. Cottom H, Tuopar D, AmeerallyP. Mandibular Fracture in a Child Resulting from a Dog Attack: A Case Report. Case Reports in Dentistry. 2011; Article ID 659756, 4 pages.
5. Abuabara A. A review of facial injuries due to dog bites. Med Oral Patol Oral Cir Bucal 2006;11:E348-50.
6. Vanrell JP. Odontologia Legal e Antropologia Forense, 2ª ed. Rio de Janeiro: Guanabara Koogan, 2009.
7. Stefanopoulos PK, TarantzopoulouAD. Facial bitewounds: management update. Int. J. Oral Maxillofac.Surg. 2005; 34: 464–472.
8. Rui-Feng C, Li-Song H, Ji-Bo Z, Li-Qiu W. Emergency treatment on facial laceration of dog bite wounds with immediate primary closure: a prospective randomized trial study. BMC Emergency Medicine 2013, 13(Suppl 1):S2.
9. SitiermanKL, Lloyd KM, De Luca-Pytell DM, Phillips LG, Calhoun KH. Treatment and outcome of human bites in the head and neck.Otolaryngol Head Neck Surg. 2003; 128(6):795-801.
10. M Javaid FRCS, L Feldberg FRCS, M Gipson FRCS. Primary repair of dog bites to the face: 40 cases. J R SocMed1998;91:414-416.
11. Ministério da Saúde. Guia de Vigilância Epidemiológica, 7 ed. – Brasília [atualizada em 2009; acesso em 2013]. Disponível em: http://portal.saude.gov.br/portal/arquivos/pdf/ gve_7ed_web_atual.pdf.
 Endereço para correspondência:
Endereço para correspondência:
Dra. Gabriela Porto
Faculdade de Odontologia de Pernambuco/
Departamento de Perícias Forenses
Av. General Newton Cavalcanti, 1650
Camaragibe - PE
Cep: 54753-220 Brazil
e-mail: gabriela.porto@upe.br













