Serviços Personalizados
Artigo
Links relacionados
Compartilhar
Revista da Associacao Paulista de Cirurgioes Dentistas
versão impressa ISSN 0004-5276
Rev. Assoc. Paul. Cir. Dent. vol.69 no.1 Sao Paulo Jan./Mar. 2015
Artigo original
Evolução da cobertura das equipes de saúde bucal nas macrorregiões brasileiras
Expansion of the oral health family teams among the Brazilian regions
Judith Rafaelle Oliveira PinhoI; Tiago Coelho de SouzaII; Marcela Daniel Vilas BôasIII; Consuelo Penha Castro MarquesIV ; Pierre Adriano Moreno NevesV
I Doutor - Docente da Universidade Federal do Maranhão (UFMA)
II Doutor - Professor do Departamento de Odontologia da UNB
III Especialista - Cirurgiã-Dentista do hospital Universitário - Universidade Federal do Piauí
IV Mestre - Professora assistente do curso de medicina da UFMA
V Doutor - Professor da Universidade Aberta do SUS/UFMA
RESUMO
A saúde bucal no Brasil impulsionou-se com a implantação das Equipes de Saúde Bucal (ESB), Estratégia Saúde da Família (ESF). Este artigo propôs-se analisar a evolução da cobertura das ESB, nas macrorregiões brasileiras. Os dados foram obtidos do consolidado histórico de cobertura da saúde da família, Departamento da Atenção Básica/Ministério da Saúde (2001- 2013) e analisados no programa STATA®10.0. Observou-se que a 59,2% da quantidade de ESB I em relação ao total de equipes brasileiras implantadas no ano de 2001 estava na região Nordeste e 4,9% no Norte, em 2013: 48,5% e 7,8%, respectivamente. Quanto à proporção populacional coberta por algum tipo de ESB o Nordeste apresentou maior proporção de ESB I: 69,1% e Sudeste, menor proporção 25,6%. Ao relacionar-se a proporção ESB I/ESB II o Nordeste apresentou a pior relação 1:33,4 e o Sul melhor 1:5,6. Na análise de regressão de efeitos mistos houve associação significante entre número ESB e teto de implantação de equipes. Concluiu-se então que o número de ESB é insatisfatório, cobrindo apenas 42,1% da população brasileira, bem aquém do teto de 100%. Desde sua implantação, as ESB I apresentaram crescimento exponencial, enquanto as ESB II apresentaram um crescimento discreto.
Descritores: odontologia em saúde pública; programa saúde da família; política de saúde
ABSTRACT
Oral health care in Brazil boosted with the implementation of oral health teams (ESB), the Family Health Strategy (FHS). This paper set out to analyze the evolution of the coverage of ESBs in the Brazilian regions. Data were obtained from the historical consolidated coverage family health, Department of Primary Care / Ministry of Health (2001- 2013) and analyzed in STATA®10.0 program. Through them we observed, distribution of ESB I in 2001: 59.2% - 4.9% -North and Northeast in 2013: 48.5% and 7.8%, respectively. As for the population proportion covered by any kind of ESB, northwest showed a higher proportion of ESB I: 69,1% and Southeast smaller proportion 25,6%. In relating the proportion ESB I / II ESB: 1: 33,4 Northwest- wost and better South: 1: 5,6. In the analysis of mixed effects regression was no significant association between the average number ESB and cover needs. It was concluded that the number of ESB is unsatisfactory, covering only 42,1% of the population, totally apart from the ceiling of 100%. Since its implementation, the ESB I showed exponential growth, while the ESB II showed a slight growth.
Descriptors: public health dentistry; family health program; health policy
RELEVÂNCIA CLÍNICA
O estudo demonstra relevância na gestão em saúde, na medida em que fornece dados sobre a situação quantitativa das equipes e evolução da cobertura nas diferentes macrorregiões brasileiras, que poderão subsidiar a implantação de quantidades adequadas de equipes de saúde bucal, visando ampliação da cobertura para atender a um maior número de usuários e assim melhorar a oferta de atendimento em saúde bucal para a nossa população, a fim de alcançar o teto almejado de 100% de equipes de saúde bucal em relação às equipes de saúde da família, para garantir melhoria da promoção da saúde, prevenção de doenças e educação em saúde bucal.
INTRODUÇÃO
Desde o início do processo que culminou na redação do artigo 196 da Constituição de 1988 a qual efetiva a implantação do Sistema Único de Saúde (SUS), que se debate a necessidade de estabelecer mecanismos capazes de assegurar as conquistas sociais advindas da criação do SUS1, o qual ainda hoje encontra desafios para alcançar o conceito ampliado de saúde. Para Teixeira e Solla2, um destes maiores desafios, é consolidar a mudança do modelo assistencial, deslocando a assistência à saúde do foco na cura de doenças para prevenção de agravos e promoção da saúde.
Como forma de reorganização do modelo assistencial, foi instituído em 1994, o Programa de Saúde da Família (PSF), atualmente estruturado como Estratégia Saúde da Família (ESF). Para o Ministério da Saúde, a ESF é a principal ferramenta para fortalecer a Atenção Básica Brasileira.3 A saúde bucal, no entanto, inseriu-se nesse novo molde de atenção somente após a divulgação da Portaria nº 1.444 de 28/12/2000 que estabelece incentivo financeiro para reorganização da atenção à saúde bucal por meio do então Programa de Saúde da Família, a partir desse momento, observa-se um grande impulso para a expansão das ações em saúde bucal pelo país.4
Outras ações ministeriais também contribuíram para a implantação das Equipes de Saúde Bucal. Duas foram de grande importância para alavancar o serviço odontológico disponibilizado pelo SUS: a Política Nacional de Saúde Bucal (PNSB) e a Política Nacional de Atenção Básica (PNAB). A PNSB estabeleceu diretrizes, para a assistência odontológica, baseadas no conceito do cuidado como eixo de reorientação do modelo no qual a concepção de saúde é centrada na promoção de boa qualidade de vida e intervenção nos fatores que colocam em risco a família.5
A Política Nacional de Atenção Básica (PNAB) define a saúde bucal como uma área estratégica para operacionalização da atenção básica em todo território nacional, além disso, a PNAB estabelece competências entre os entes federados, modalidades de financiamento, atribuições dos profissionais da estratégia, dentre eles os da saúde bucal, e dessa forma cria condições para a consolidação da saúde bucal na estratégia saúde da família.6
Outras portarias ministeriais foram lançadas com o intuito de viabilizar a expansão das equipes de saúde da família e de saúde bucal, citamos: GM 2.372, de 7 de outubro de 2009 que cria o plano de fornecimento de equipamentos odontológicos para as Equipes de Saúde Bucal(ESB) na Estratégia Saúde da Família(ESF) e portaria GM 3.012, de 26 de dezembro de 2012 que redefine a composição das Equipes de Saúde Bucal da Estratégia Saúde da Família que também se mostra como um instrumento importante para consolidação das ações em saúde bucal.7,8
Assim, o Ministério da Saúde, requer que a ESB siga os princípios e diretrizes do SUS com a finalidade de garantir um acesso maior da população às ações em saúde bucal, ao integrar a rede de serviços e estabelecer um sistema de referência e contrarreferência, que melhoram a resolutividade e permitem o acompanhamento dos usuários. A substituição das práticas tradicionais que são exercidas nas Unidades Básicas de Saúde (UBS) serão possíveis quando seguidas as características preconizadas pela ESF, que são a adscrição da clientela, assistência integral, conexão da referência e contrarreferência ao atendimento de média e alta complexidade, priorização da família como eixo central do atendimento, humanização, atendimento multidisciplinar, desenvolvimento de ações preventivas e de promoção da saúde, participação e controle social, educação permanente e continuada e ações de planejamento, avaliação, acompanhamento e monitoramento permanente da equipe. A organização do trabalho feita na lógica do planejamento estratégico permite a priorização dos casos e organização do atendimento clínico.9
Durante todo esse período estima-se que houve um crescimento exponencial da implantação das equipes de saúde bucal na atenção básica, porém pouco se tem feito para monitorar esse aumento.8
Para que melhor se compreenda a evolução desta implantação, deve-se atentar para a realidade brasileira que atualmente enfrenta a presença constante de exclusões sociais, tendo em vista que as medidas econômicas e políticas sociais implantadas ainda não satisfazem às iniquidades sociais brasileiras.10
A complexidade do processo saúde-doença deve ser compreendida para que se possa ter um conhecimento ampliado sobre as políticas públicas, na qual se inclui a saúde bucal; as quais devem atender ao bem-estar da população e garantir melhorias na qualidade de vida da nossa população.10
Pereira et al, 200911, avaliaram que no estado do Rio Grande do Norte que houve um aumento de 280% da implantação de equipes de saúde bucal de 2002 a 2008, que subiu de 4.261 em 2002, para 16.190, no entanto, pouco tem sido feito no sentido de monitorar tal inclusão e avaliar seus impactos, que podemos observar pelo reduzido número de publicações sobre esta questão.
No estado do Ceará houve um crescimento exponencial do número de ESB implantadas, desde o incentivo à sua implantação no então PSF, contudo não houve melhoria significante dos indicadores de saúde bucal.12
Tem sido apontada a necessidade de avaliação e monitoramento dos resultados dessa implantação, quanto à organização, provisão dos serviços e à produção de impactos na saúde.13 Em vista disto, este estudo objetiva analisar evolução da cobertura das equipes de saúde bucal da Estratégia Saúde da Família nas cinco macrorregiões brasileiras e assim fornecer informações para que estratégias sejam estabelecidas visando a melhoria do acesso aos serviços de saúde.
MATERIAIS E MÉTODOS
O presente estudo tem um delineamento do tipo ecológico e para tal utiliza como unidades de análise as equipes de saúde da família das macrorregiões Norte, Nordeste, Centro-oeste, Sul e Sudeste do Brasil.
Os dados que embasam este estudo foram obtidos a partir das informações do consolidado histórico de cobertura da saúde da família do Departamento da Atenção Básica do Ministério da Saúde. É válido ressaltar que os valores da proporção de cobertura de equipes de saúde bucal tipo 1 e 2 foram obtidas a partir da seguinte maneira: o número de equipes de saúde bucal foi multiplicado por 3.450 e dividido pela população de cada região, o resultado obtido foi multiplicado por 100, conforme recomendado na nota técnica da Coordenação de Saúde Bucal do Ministério da Saúde.14
Os indicadores de cobertura utilizados foram: quantidade de municípios com equipes cadastradas, quantidade de equipes cadastradas, credenciadas e implantadas tipo 1 e 2 nas macrorregiões do país entre os anos de 2001 a 2012.6
Os dados coletados no DAB6 foram armazenados em uma planilha eletrônica em formato Excel, após coletados os dados foram exportados para o programa STATA® 10.0 para análise. O nível de significância adotado foi de 95%. Além das análises descritivas foi realizado teste de regressão de efeitos mistos para verificar a dependência entre os indivíduos ao longo do tempo.
RESULTADOS
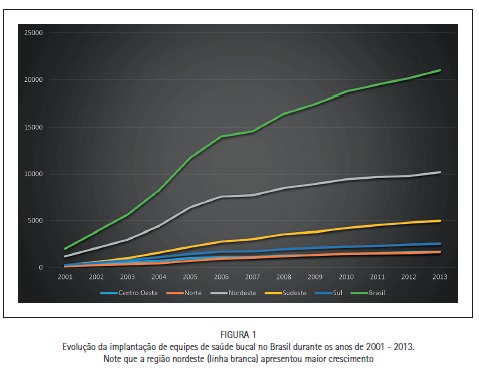
Pode-se observar na figura 1 a distribuição de equipes de saúde bucal tipo I implantadas, em números absolutos ao longo dos anos de 2001 a 2013. A região nordeste apresenta a maior proporção de equipes implantadas em relação ao total de equipes (59,2% em 2001 e 48,5% em 2013), enquanto a quantidade de equipes implantadas na região norte representa a menor proporção (4,9% em 2001 e 7,8% em 2013).
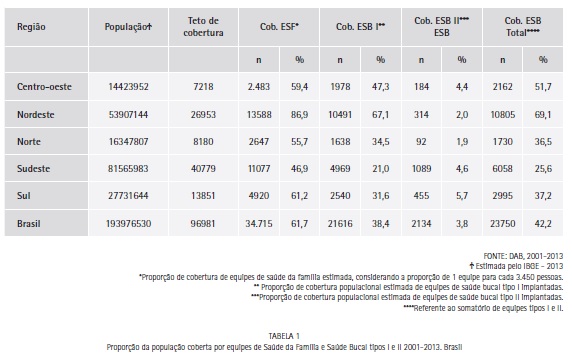
A tabela 1 retrata a situação de cobertura populacional para equipes de saúde da família e equipes de saúde bucal tipo I. A análise de regressão de efeitos mistos mostrou diferença estatística entre a cobertura populacional de equipes tipo I (p=0,042) e II (p=0,016) e o teto de cobertura populacional.
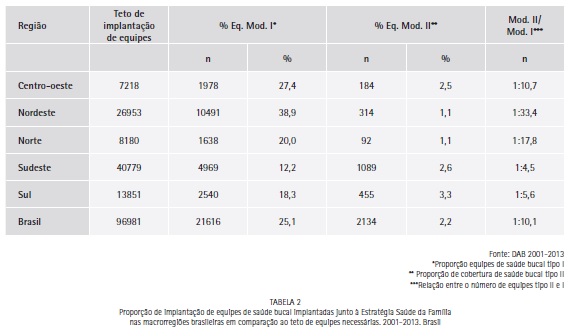
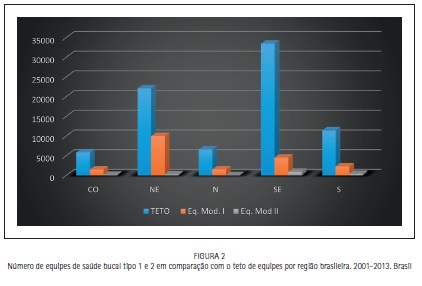
A tabela 2 representa a proporção de equipes implantadas em comparação à necessidade real de cada região, ou seja, o teto de implantação de equipes informado pelo Departamento de Atenção Básica (DAB). Pode-se observar que há um grande déficit de equipes da modalidade II, em todas as regiões, e a proporção entre equipes tipo I e II na região Nordeste representa cerca de 3%, com uma diferença significativa entre as regiões (p<0,001). A figura 2 traz uma representação gráfica de dados absolutos.
DISCUSSÃO
Observa-se uma polarização dos dados que representam a cobertura populacional de equipes de saúde bucal, a região nordeste com estimativa de 69,1% da população coberta por alguma modalidade de ESB enquanto a região sudeste apresenta 25,6% de sua população nessa condição. Ao se comparar esses dados com indicadores de monitoramento avaliação do pacto pela saúde, nos componentes pela vida e de gestão para o biênio 2010 – 2011 que estabeleceu uma meta de 40% de cobertura populacional por equipes de saúde bucal15 somente as regiões Centro-oeste e Nordeste atingiram essa meta de cobertura.
Pode-se acreditar que essa diferenciação entre as regiões esteja relacionada às características regionais. Publicação do IPEA aponta
que mão de obra qualificada nos serviços de educação e saúde está em baixa na região Norte.16 A região Nordeste, abriga 29% da população nacional. Cerca de 16% do PIB brasileiro é oriundo desta região. A região Centro-oeste contém a Unidade da Federação que possui a maior renda per capita do país: o Distrito Federal, ainda assim, o desemprego atinge 21% da população economicamente ativa na região. 17 A região Sudeste possui a maior densidade demográfica do Brasil e sedia os maiores centros industriais do país, é a região com o mais desenvolvido sistema rodoferroviário e portuário.17 A região Sul ocupa apenas 6,76% do território brasileiro, é a menor região do país. Possui 14,84% da população nacional, tendo registrado o menor crescimento populacional do Brasil nas duas últimas décadas, essa região também apresenta a melhor expectativa de vida do Brasil, maior PIB per capita e maior índice de desenvolvimento humano (IDH).17
A América é a região do mundo onde existem as maiores desigualdades socioeconômica populacional, que se refletem em desigualdades em saúde, seja inerente aos grupos populacionais, seja em relação aos serviços de saúde; no entanto as cadeias de determinação e a dimensão destas desigualdades ainda são pouco compreendidas.18
Existe no Brasil, uma polarização na distribuição da doença bucal, com ausência de doença em determinados grupos e uma grande concentração em pequenos grupos de indivíduos, com alto percentual de indivíduos livres de cáries. Esta polarização pode ser um reflexo de medidas preventivas e de controle da enfermidade, através da utilização de estratégia populacional, onde pode ocorrer reversão da alta prevalência para um novo perfil "livre de cáries".19
Dados da Pesquisa sobre as Condições de Saúde Bucal da População Brasileira (SB Brasil 2010), a região Norte apresenta o maior índice de dentes cariados aos 12 anos, seguida pela região Nordeste e Centro-oeste. A mesma realidade aplica-se ao número de dentes perdidos na mesma faixa etária. Na faixa etária dos 35 aos 44 anos a região Norte foi a que apresentou a maior média para dentes cariados, seguida pela região Centro-oeste, nordeste, sul e sudeste. A mesma sequência, em relação às regiões, foi observada na faixa etária de 65 a 74 anos, no que se refere aos dentes cariados. Quanto às diferenças regionais em relação à doença periodontal, o percentual de adolescentes sem problemas gengivais, varia de 30,8% na Região Norte a 56,8% na Região Sudeste. Com isso infere-se que a região Norte é a região com maior necessidade de atendimento odontológico relacionado à presença de cárie e à doença periodontal. Em relação à necessidade de prótese total a região Norte seguida pela região Nordeste e Centro-oeste são as mais necessitadas.20
Essas necessidades assistenciais diferentes entre as regiões podem justificar a disparidades de cobertura populacional encontrada nesse estudo. Isso pode refletir que o aumento do número de equipes não é suficiente para melhoria do acesso da população aos serviços de saúde bucal, afinal a saúde bucal coletiva é compreendida como um processo social, não resultando apenas de práticas odontológicas.21
Diante das grandes demandas e necessidades ainda apresentadas por nossa população, como exposto pelo SB 201020; apesar do aumento na implantação de equipes tipo I e II, a avaliação dos resultados obtidos através de análises da população coberta pelas equipes de saúde bucal mostra que a mesma é insatisfatória. Esse aumento ainda está aquém das necessidades reais da população brasileira, já que somente 38,4% da população tem cobertura de equipes de saúde bucal, proporção essa que fica ainda mais grave quando se analisa a implantação de equipes tipo II que, até o ano de 2013 cobriam somente 3,8% da população brasileira.
Após 12 anos de implantação das primeiras equipes de saúde bucal no Brasil o país ainda está aquém de alcançar 100% de cobertura populacional, já que o quantitativo de equipes implantadas representam somente 25,1% do teto de implantação entre as ESB tipo I. Ao se analisar o contexto das ESB tipo II a representação cai para 2,2% representando uma proporção de 1 ESB tipo II para cada 10,2 tipo I. Isto é um fator preocupante, tendo-se em vista que as necessidades de assistência à saúde bucal são grandes em todas as regiões.20
A região que apresenta melhor resultado para cobertura populacional de equipes tipo II é a Centro-oeste, e isso só representa 4,4% da população da região. Esses resultados podem refletir as implicações encontradas em estudos que avaliam condições precárias de trabalho, vínculos instáveis, baixos salários, que interferem diretamente na condição de acesso aos serviços pelos usuários do SUS.22 Já a região Nordeste está mais próxima de atingir o teto de cobertura populacional dentre as demais regiões (67,1%), porém com a pior relação entre equipes 1:33,4.
A literatura aponta como entrave para implantação de equipes de saúde bucal os altos custos advindos da compra de materiais, instrumentais e equipamentos indispensáveis para o atendimento odontológico, mesmo considerando a atenção primária.23
O inquérito populacional SB Brasil 201020, que traz resultados de acesso a serviços odontológicos, demonstra que a proporção de pessoas que nunca foram ao Cirurgião-Dentista varia entre as faixas etárias e regiões, os dados mais díspares são observados ao se comparar as faixas etárias, 22% dos idosos entrevistados (65 a 74 anos) na região Centro-oeste, por exemplo, nunca haviam ido ao dentista, mesmo na região que representa maior cobertura populacional de ESB tipo I.21
Sabe-se da ampliação do campo de profissionais da Odontologia que estejam aptos a atender as necessidades do SUS na esfera da saúde da família que se embasa na prática da clínica ampliada, porém essas ações carecem da existência de uma relação de vínculo entre os profissionais e usuários.24
Os resultados encontrados com esse estudo podem servir de base para avaliar a dimensão do alcance da ESB no âmbito da ESF, e todas as suposições apresentadas podem servir de base para construção de um instrumento de análise de uma pesquisa maior. No entanto, o desenho ecológico limita uma análise individualizada dos fatores que influenciam em todas as etapas de implantação de equipes de saúde bucal.
É notório que há necessidade de outros estudos que avaliem o impacto não só da implantação de equipes de saúde bucal, mas também como a distribuição dessas equipes pode influenciar na saúde das populações.
APLICAÇÃO CLÍNICA
O conceito de saúde é amplo, envolve o bem-estar físico, mental e social. Desse modo o Cirurgião-Dentista que atua no âmbito da atenção básica deve estar atento que o acesso aos serviços, que pode estar implícito na quantidade de equipes de saúde bucal da estratégia saúde da família, não é suficiente para mudar a realidade de indicadores de saúde bucal. O processo de trabalho interno é tão importante nesse processo quanto à estrutura física que se destina a isso.
REFERÊNCIAS
1. BRASIL. Saúde da Família: uma estratégia para a reorientação do modelo assistencial. Brasília: Ministério da Saúde. Secretaria de Assistência à Saúde. Coordenação de Saúde da Comunidade.; 1997. [ Links ]
2. Teixeira CF, Solla JP. Modelo de atenção à saúde: promoção, vigilância e saúde da família Salvador: EDUFBA; 2006.
3. BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica.Coordenação de Acompanhamento e Avaliação da Atenção Básica. [Online].; 2004 [cited 2013 março 10. Available from: http://bvsms.saude.gov.br/bvs/periodicos/ Informe21.pdf.
4. BRASIL. Estabelece incentivo financeiro para a reorganização da atenção à saúde bucal prestada nos municípios por meio do Programa de Saúde da Família. Portaria N.º 1444/ GM em 28 de dezembro de 2000. [Online].; 2000.
5. BRASIL. Diretrizes da Política Nacional de Saúde Bucal. [Online]. Brasília: Ministério da Saúde; 2004. Available from: http://conselho.saude.gov.br/web_comissoes/cisb/doc/politica_ nacional.pdf.
6. BRASIL. Política Nacional de Atenção Básica. [Online]. Brasília: Ministério da Saúde; 2012. Available from: http://189.28.128.100/dab/docs/publicacoes/geral/pnab.pdf.
7. Brasil. Portaria nº 3.012, de 26 de dezembro de 2012. Redefine a composição das Equipes de Saúde Bucal da Estratégia Saúde da Família constante na Política Nacional de Atenção Básica (PNAB). Ministério da Saúde. Gabinete do Ministro; 2012.
8. Viana IB, Martelli PJdL, Pimentel C. Análise da evolução das equipes de saúde bucal na estratégia saúde da família em Pernambuco de 2001 a 2009. Int J Dent. 2011 out/dez; 10(4): p. 242-48.
9. Pimentel FC, Albuquerque PCd, Martelli PJdL, Souza WVd, Acioli RML. Caracterização do processo de trabalho das equipes de saúde bucal em municípios de Pernambuco segundo porte populacional: da articulação comunitária à organização do atendimento clínico. Cad. Saúde Pública. 2012: p. 146-57.
10. Rode SM, Nunes SG. Saúde bucal coletiva: quadros social, epidemiológico e político. In Junqueira SR, Zilbovicius C. Atualização clínica em odotonlogia. São Paulo: Artes Médicas; 2004. p. 591-604.
11. Pereira CRS, Patrício AAR, Araújo FAC, Lucena EES, Lima KC, Roncalli AG. Impacto da estratégia Saúde da Família com equipe de saúde bucal sobre a utilização de serviços odontológicos. Cad. Saúde Pública. 2009: p. 985-96.
12. Oliveira PMC, Menezes LMB, Almeida PC, Santrain MVL, Almeida MEL. Indicadores de Saúde Bucal da Atenção Básica no Estado do Ceará: Análise Crítica. Cadernos ESP. 2011 jan/jun: p. 29-36.
13. Colussi CF, Calvo MCM. Modelo de avaliação da saúde bucal na atenção básica. Cad. Saúde Pública. 2011: p. 1731-45.
14. BRASIL. Nota Técnica: Cobertura populacional das Equipes de Saúde Bucal da Estratégia Saúde da. [Online].; 2012a [cited 2013 maio 11. Available from: http://189.28.128.100/ dab/docs/geral/nota_esb.pdf.
15. BRASIL. Orientações acerca dos indicadores de monitoramento avaliação do pacto pela saúde, nos componentes pela vida e de gestão para o biênio 2010 – 2011 conforme portaria GM/MS nº 2669, de 03 de novembro de 2009 e portaria gm/s nº 3.840, de 07 de dezembro de 20. Brasilia:, Ministério da Saúde. Secretaria-Executiva. Departamento de Apoio à Gestão Descentralizada; 2011.
16. Brasil. Demanda e perfil dos trabalhadores formais no Bras
17. Schneeberger CA, Farago LA. Minimanual compacto de geografia do Brasil:teoria e prática. 1st ed. São Paulo: Rideel; 2003.
18. Dash J, Norberto W. Determinantes das desigualdades na auto-avaliação do estado de saúde no Brasil: análise dos dados da PNAD/1998. Ciênc Saúde Coletiva. 2002: p. 641-57.
19. Narvai PC, Frazão P, Roncalli AG, Antunes JLF, Carmagos P, Ribeiros Y. Cárie dentária no Brasil: declínio, polarização, iniqüidade e exclusão social. REv Panam Salud Publica. 2006: p. 385-93.
20. Brasil. Projeto SBBrasil 2010: Pesquisa Nacional de Saúde Bucal – Resultados Principais. [Online]. Brasília; 2011a.
21. Narvai PC. Saúde bucal coeltiva: caminhos da odontologia sanitária à bucalidade. Rev Saúde Pública. 2006: p. 141-7.
22. Souza TMSd, Roncalli A. Saúde bucal no Programa Saúde da Família: uma avaliação do modelo assistencial. Cad. Saúde Pública. 2007 nov; 23: p. 2727-39.
23. Mattos GCM, Ferreira EFe, Leite ICG, Greco RM. A inclusão da equipe de saúde bucal na Estratégia Saúde da Família: entraves, avanços e desafios. Ciência & Saúde Coletiva. 2014: p. 373-82.
24. Manfredini MA. Saúde Bucal no Programa Saúde da Família no Brasil. In Dias AA. Saúde Bucal coletiva: metodologia de trabalho e práticas. 1st ed. São Paulo: Santos; 2007.
 Endereço para correspondência:
Endereço para correspondência:
Judith Rafaelle Oliveira Pinho
Avenida Bahia, 4
Condomínio Gran village Turu III - casa 07
Turu - São Luis - MA
65066-659
Brasil
e-mail: judrafa@gmail.com
Recebido: set/2014
Aceito: jan/2015













