Serviços Personalizados
Artigo
Links relacionados
Compartilhar
RFO UPF
versão impressa ISSN 1413-4012
RFO UPF vol.16 no.2 Passo Fundo Mai./Ago. 2011
Manejo odontológico de pacientes com coagulopatias – revisão de literatura e relato de caso: síndrome de Bernard Soulier
Dental management of patients with bleeding disorders – a literature review and case report: Bernard Soulier syndrome
Alessandra Kuhn - Dall' Magro*; Ariana Aparecida Ribeiro**; Aline Shenkel**; Marciano Samuelsson***; Márcio Soldatelli Studzinski***; Denise Almeida****
* Especialista em CTBMF – Santa Casa – Porto Alegre, mestre em Ciências Médicas – UFRGS, professora do curso de especialização em CTBMF da FO-UPF, Passo Fundo, RS, Brasil.
** Pós-graduandos do curso de especialização em CTBMF da FO-UPF, Passo Fundo, RS, Brasil.
*** Cirurgiões-dentistas pela FO-UPF, Passo Fundo, RS, Brasil.
**** Especialista em Hematologia e Hemoterapia - Hospital de Clínicas de Porto Alegre. Membro do Corpo Clínico do COHP de Passo Fundo.
RESUMO
Objetivo: Realizar uma revisão bibliográfica a respeito do manejo odontológico de pacientes portadores de coagulopatias, bem como relatar, por meio de caso clínico, o protocolo de atendimento de uma paciente portadora da síndrome de Bernard Soulier. Relato do caso: Este trabalho relata o caso de uma paciente portadora de coagulopatia congênita grave relacionada à síndrome Bernard Soulier. Descreve os cuidados que se deve ter no atendimento de pacientes portadores de coagulopatias, os vários métodos de hemostasia, bem como o manejo desses pacientes para cada tipo de atendimento odontológico. Considerações finais: O manejo de portadores de coagulopatias requer um diagnóstico preciso da deficiência de coagulação do paciente, bem como um planejamento juntamente com o hematologista do pré, trans e pós-cirúrgico. Na maior parte das vezes, a internação hospitalar se faz necessária, com a realização do procedimento em bloco cirúrgico, utilização de meios e substâncias hemostáticas, além de um conhecimento adequado por parte do cirurgião-dentista da coagulopatia e seus métodos de controle.
Palavras-chave: Transtornos da coagulação sanguínea. Síndrome Bernard-Soulier.
ABSTRACT
The objective of this paper is to make a literature review on the management of dental patients with bleeding disorders, as well as to report through a clinical case report, the protocol of care for a patient with Bernard Soulier syndrome. Case report. This paper reports the case of a patient with severe congenital coagulopathy related to Bernard Soulier syndrome. It describes precautions that should be taken in the care of patients with bleeding disorders, various methods of hemostasis and the management of these patients in relation with each type of dental care. Final considerations. The management of patients with bleeding disorders requires an accurate diagnosis of the patient's clotting deficiency, as well as a planning together with the hematologist during pre, trans and post surgery. In most cases, hospitalization is required with the fulfillment of the procedure in surgical center, use of means and substance hemostasis, besides adequate knowledge by the dental surgeon of coagulopathy and his or her methods of control.
Keywords: Blood coagulation disorders. Bernard-Soulier syndrome.
Introdução
O paciente que procura auxílio médico com queixas de eventos hemorrágicos espontâneos, ou sangramentos excessivos pós-trauma ou após intervenção cirúrgica, é exemplo de situação que requer avaliação laboratorial complementar à conduta clínica, pois pode apresentar alguma coagulopatia. Tal patologia é denominada "doença hemorrágica", resultante da deficiência quantitativa e/ou qualitativa de uma ou mais proteínas plasmáticas (fatores) da coagulação. Quando a coagulopatia é diagnosticada precocemente e tratada de modo adequado, a expectativa de vida da pessoa que nasce com esta patologia é similar à média da população1.
Para que seja administrado o tratamento apropriado, um correto diagnóstico laboratorial é essencial, especialmente a dosagem dos níveis dos fatores de coagulação no sangue, os quais devem ser realizados em laboratórios especializados, orientados por normas, procedimentos, disponibilidade de equipamentos e condições técnicas2. A equipe necessária para o atendimento dos pacientes acometidos por coagulopatias é composta por hematologista/hemoterapeuta, pediatria, ortopedista/fisiatra, enfermeiro, cirurgião-dentista, fisioterapeuta, psicólogo e assistente social. Alguns cuidados especiais precisam ser tomados, tais como não fazer uso de medicamentos que dificultam a coagulação sanguínea (aspirina e derivados, butazona, diclofenaco e derivados); não puncionar veias profundas ou artérias, a não ser em situações de extrema necessidade, mediante infusão prévia de fatores de coagulação; não fazer aplicações intramusculares, excetuando-se as vacinas, entre outros1,2. Isso exige do profissional que presta o atendimento boa orientação e treinamento sobre coagulopatias.
No Brasil, a participação de cirurgiões-dentistas nas equipes multidisciplinares de atendimento aos pacientes portadores de coagulopatias tem possibilitado que o tratamento odontológico desses seja ambulatorial, diminuindo consideravelmente as necessidades de reposição de fatores de coagulação. Por outro lado, a utilização de métodos de hemostasia local, tais como o uso de selantes de fibrina, suturas e splints plásticos, tem possibilitado a realização de procedimentos cirúrgicos mais seguros para o paciente1,3.
Síndrome de Bernard Soulier
Em 1948, Bernard e Soulier descreveram um jovem paciente do sexo masculino com severa desordem hemorrágica, caracterizado por tempo de sangramento prolongado, trombocitopenia e plaquetas extremamente grandes. Assim, desordens idênticas foram descritas em um grande número de pacientes, sempre transmitidas de maneira autossômica recessiva e, frequentemente, ocorrendo em pessoas cujos pais são parentes próximos4 .
A síndrome de Bernard-Soulier (SBS), também conhecida como "distrofia hemorrágica trombótica", é um distúrbio hemorrágico hereditário caracterizado por tendência hemorrágica, macrotrombocitopenia e baixa contagem de plaquetas. Essa síndrome é extremamente rara, existindo somente cem casos relatados na literatura, com uma prevalência de menos de um em um milhão de habitantes. As manifestações clínicas incluem geralmente púrpura, epistaxe, menorragia e sangramento gastrointestinal e gengival. O prognóstico geralmente é bom com cuidados de suporte adequado, mas episódios de hemorragia grave podem ocorrer com a menstruação, trauma e procedimentos cirúrgicos. Tratamento ou profilaxia de hemorragias durante procedimentos cirúrgicos geralmente requerem a transfusão de plaquetas 5-10.
Esse fato pode ser mais bem elucidado por ser a SBS caracterizada por plaquetas gigantes, morfologicamente anormais, havendo redução ou falta de agregação plaquetária induzida por ristocetina. O complexo GP Ib-IX-V, que está na membrana plaquetária, mostra-se deficiente ou defeituoso na ligação do fator de Von Willebrand com os receptores de membrana, que são quatro produtos de genes distintos: GP Ibα, GP Ibβ, GP IX e GP V9-13. O complexo GP Ib-IX-V tem dois importantes papéis na função da plaqueta: intermedeia a adesão da plaqueta na parede de um vaso sanguíneo no local da injúria, prendendo o fator de Von Willembrand e facilitando a ação da trombina em baixas concentrações, ativando, assim, a plaqueta e permitindo que essa interação com o fator de Von Willembrand induza à ocorrência de agregação plaquetária, e inicia a adesão das plaquetas nos lugares de injúria vascular7,9,10 . Dessa forma, a SBS pode ser confundida com a deonça de Von Willebrand e com a púrpura trombocitopênica imunológica por suas características clínicas11,13,14.
O objetivo deste trabalho é realizar uma revisão bibliográfica a respeito do manejo odontológico de pacientes portadores de coagulopatias, bem como relatar por meio de caso clínico o protocolo de atendimento de uma paciente portadora de SBS.
Revisão de literatura
Métodos auxiliares na hemostasia da cavidade bucal
• Ácido tricloroacético (ATA) 10%:
Pode ser utilizado em pequenos sangramentos gengivais. Deve ser embebido em pequenas bolinhas de algodão, para que sejam colocadas junto à mucosa gengival e ali deixadas1.
• Antifibrinolíticos:
A combinação entre a terapia sistêmica de reposição de fatores de coagulação e os agentes antifibrinolíticos pode reduzir significativamente os episódios de sangramento mucoso. Antifibrinolíticos tais como o ácido ε-amino caproico (Eaca - Ypsilon ® - Nikko do Brasil, RJ) e o ácido tranexâmico (Amica - Transamin® - Nikko do Brasil, RJ, Hemoblock ® - Sigma-Pharma, Hortolândia, Brasil) atuam inibindo a proteína ativadora do plasminogênio, impedindo a formação da plasmina, proteína responsável pela lise da fibrina (componente essencial do coágulo)1,3,15,16.
• Gelo:
O gelo tem papel fundamental como agente hemostático local após traumas ou cirurgias na cavidade bucal. Deve ser usado nas primeiras 24 horas após a cirurgia ou trauma3.
• Cimento cirúrgico:
O cimento cirúrgico pode ser utilizado na vigência de sangramentos gengivais. Agentes hemostáticos de uso odontológico também podem ser utilizados em pequenas bolinhas de algodão e inseridos na mucosa marginal dentária nos casos de sangramentos gengivais ou mesmo após a esfoliação de dentes decíduos1,3.
• Selante de Fibrina (SF):
O selante de fibrina (SF), também conhecido como cola de fibrina, cuja principal função é a de agente cirúrgico hemostático derivado do plasma sanguíneo, também promove melhora da cicatrização local, selamento tecidual e suporte para sutura. Foi desenvolvido para reproduzir a última fase do mecanismo da coagulação, com a formação de um coágulo estável1,3.
Cuidados durante o manuseio de pacientes com coagulopatias
Controle da dor e anestesia bucal: Derivados do paracetamol e da dipirona são as drogas indicadas para o controle da dor de origem odontológica em pacientes com coagulopatias. A aspirina e seus derivados são contraindicados em razão de sua atividade inibitória da agregação plaquetária. A indicação do uso de anti-inflamatórios para tais pacientes é restrita em função das suas atividades antiagregantes, devendo o hematologista ser consultado antes da sua prescrição. Em relação aos anestésicos bucais, não há restrições quanto à presença de vasoconstritores16.
Tratamento periodontal: Polimentos coronários devem ser realizados de maneira rotineira. Sangramentos originados desses procedimentos são raros; entretanto, podem ser controlados localmente com compressão de gaze embebida em antifibrinolíticos, bolinhas de algodão embebidas em ATA a 10%, cimento cirúrgico e, se necessário, a administração de antifibrinolíticos via oral, conforme descrito anteriormente. A curetagem das bolsas periodontais deve ser feita de maneira gradativa, sem necessidade da terapia prévia de reposição dos fatores de coagulação. Inicia-se pela raspagem dental supragengival, com reforço da orientação da higiene oral, e, posteriormente, com a diminuição do edema, faz-se a raspagem subgengival (não necessariamente em uma única sessão).
Os antifibrinolíticos devem ser utilizados nos tratamentos periodontais, conforme descrito anteriormente, tanto na forma sistêmica como na local. O SF pode ser empregado nos casos em que se apresentem bolsas periodontais profundas. O uso coadjuvante de substâncias antissépticas durante o tratamento periodontal deve ser indicado quando necessário. Os procedimentos cirúrgicos periodontais em pacientes portadores de coagulopatias devem ser considerados como procedimentos com elevado risco de sangramento. Portanto, há necessidade do preparo prévio do paciente, com indicação da reposição dos fatores de coagulação e da associação dos antifibrinolíticos. Nesses casos, a utilização de meios hemostáticos locais (tais como o SF, o cimento cirúrgico e outros) deve ser indicada1.
Endodontia: No tratamento endodôntico não há necessidade da reposição dos fatores de coagulação, a não ser naqueles casos em que a técnica anestésica do bloqueio do nervo alveolar inferior seja necessária. Os casos de pulpotomias devem ser analisados diante da possibilidade de se realizar um tratamento endodôntico convencional. Sangramentos persistentes nas biopulpectomias podem indicar a existência de resto pulpar. Nesses casos, agentes formalizantes, irrigação com solução de Dakin e a compressão intracanal com pasta de hidróxido de cálcio podem ser utilizados1,15,16.
Tratamento protético: O CD somente deve ter cuidado ao remover a moldeira em moldagens, para que não haja formação de hematoma no palato mole ou sublingual1,15.
Dentística: Deve-se somente ter cuidado para preservação da mucosa durante a utilização de brocas em alta rotação. Quando houver pequenos sangramentos, a utilização de compressão no local, água fria e ATA a 10% é o suficiente. O líquido hemostático é indicado no uso de fio retrator15.
Tratamento ortodôntico: Não há contraindicações quanto ao tratamento ortodôntico, exceto uma boa avaliação nos casos de indicação de extrações, nas quais pode haver grande hemorragia e complicações caso o profissional não esteja devidamente orientado15.
Cirurgia: Entre todos os procedimentos odontológicos, a cirurgia é o procedimento que mais oferece risco de hemorragia e complicações em pacientes com coagulopatias. Algumas citações são importantes:
• a maioria dos procedimentos não necessita de cirurgias imediatas, sendo necessário somente o controle da dor e da hemostasia;
• os procedimentos cirúrgicos devem sempre ser discutidos e autorizados pelo hematologista para um correto plano de tratamento da cirurgia: planejamento, adequação, pré-operatório, transoperatório e pós-operatório1,3,15,16.
Planejamento: O planejamento deve conter uma avaliação clínica e radiográfica; avaliação dos elementos dentários a serem extraídos; a complexidade do procedimento cirúrgico; o planejamento do esquema de reposição de fatores de coagulação ou a administração de DDAVP (acetato de desmopressina); o planejamento do uso de antibiótico sob a forma terapêutica ou profilática, por indicação odontológica e/ou médica; algum meio auxiliar para hemostasia local; a observação de que é de fundamental importância que o procedimento cirúrgico seja realizado por um profissional capacitado ou sob sua supervisão, para que as possíveis intercorrências possam ser devidamente diagnosticadas e tratadas, e avaliação da compreensão e colaboração do paciente quanto ao pós-cirúrgico1,15,16.
Adequação: A eliminação de retenção de placa e focos infecciosos é de extrema importância, a ser realizada antes do procedimento cirúrgico3,15.
Pré-cirúrgico: Nesses casos há a indicação do uso de antifibrinolíticos via oral com início, pelo menos, 24 horas antes do procedimento cirúrgico e manutenção durante sete dias após o procedimento. Há a possibilidade do uso de antifibrinolíticos sistêmicos por indicação do hematologista1.
Transoperatório: As técnicas cirúrgicas utilizadas são as mesmas, devendo ser o menos traumáticas possíveis; normalmente são indicadas extrações com poucos elementos por cirurgia; curetagens devem ser realizadas se necessário; a sutura deve ser muito bem feita e indispensável durante, no mínimo, sete dias; e substâncias hemostáticas secundárias poderão, se necessário, ser utilizadas1.
Pós-operatório: Devem ser feitas instruções de higiene oral para o paciente; deve-se evitar uso de fumo e bebidas alcoólicas; adotar dieta líquida ou pastosa com alimentos frios ou mornos (pelo menos 24 horas); fazer uso de gelo no local (durante primeiras 24 horas); repouso, com inclinação de 30 graus da cabeça; uso de antifibrinolíticos orais por sete dias; fazer uso de antibiótico (quando indicado); compressão com gaze; evitar cuspir (estimula sangramento) e controle da placa bacteriana (exceto contato no local operado)1,3.
Complicações hemorrágicas: Em casos de sangramento pós-operatório, as primeiras medidas tomadas devem ser a limpeza e a identificação da área sangrante, bem como a remoção do coágulo formado. Algumas medidas podem ser adotadas: aplicação de meios hemostáticos, tais como antifibrinolítcos e SF; remoção de sutura e curetagem alveolar, com posterior sutura; proteção da região com cimento cirúrgico ou splints e utilização de gelo no local, sempre informando e consultando o hematologista (Quadro 1).
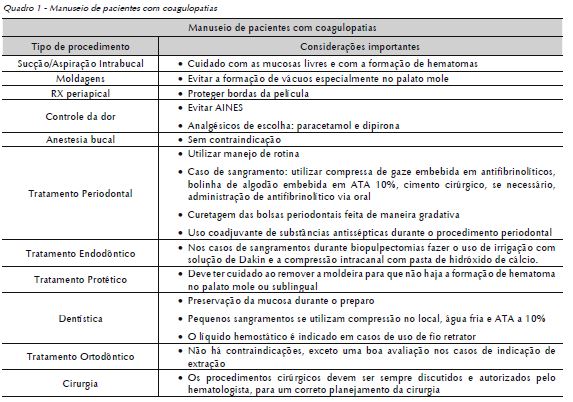
Relato do caso clínico
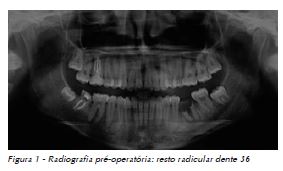
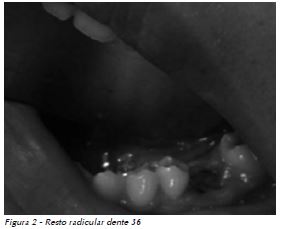
Paciente, 16 anos, gênero feminino, foi indicada por seu hematologista para cirurgia em ambiente hospitalar de restos radiculares do elemento 36. A paciente apresentava uma coagulopatia grave congênita SBS, descoberta aos cinco meses de vida em decorrência de sangramentos abundantes com a erupção dos dentes decíduos.
Conduta da equipe CTBMF:
1. Agendamento de internação mediante autorização por escrito da equipe de hematologia.
2. Internação: solicitação de acompanhamento hematológico para liberação para o procedimento cirúrgico.
3. Preparo da paciente pela equipe hematológica.
• Transamin 5 mL: administrados 15 mL EV a cada 8 horas diluído em SF 100 mL (correr em 1 hora);
• DDAVP (Acetato de desmopressina): 4 MCG/mL: 5 ampolas EV a cada 12 horas;
• Lasix 2 mL: 1 ampola EV a cada 12 horas (logo após a infusão do DDAVP); • Cortison 100 mg: 50 mg EV a cada 12 horas (50 mg fixo pré-plaquetas);
• Difenidrin 50 mg/amp: 1 ampola EV (fixo pré-plaquetas);
• Kanakion 10 mg: 1 mL EV administrado uma vez ao dia (Tarde).
Também foi solicitado para a paciente um concentrado de plaquetas: 18U (9U de 12/12 horas).
4. Procedimento cirúrgico: O procedimento cirúrgico foi realizado com o uso de anestésico associado a vasocontritor, retalhos mínimos para evitar o sangramento, exodontia convencional com alavanca Seldin reta, compressão da área com gaze, realização de sutura com fio reabsorvível 4.0, como pode ser observado nas Figuras 1 a 4.
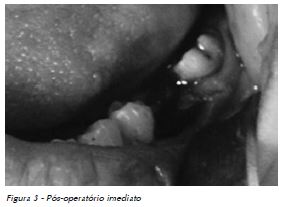

Após a exodontia, foi indicada a seguinte prescrição medicamentosa:
• uso de clorexedina 0,12%, 3x ao dia para higiene oral;
• cabeceira elevada num ângulo de 30 graus;
• dieta líquida e/ou pastosa por três dias;
• gaze comprimida intraoral com trocas em 5 a 10 minutos por 24 horas;
• paracetamol 500 mg VO, Kefazol 1 g EV a cada 6 horas por três dias.
Na sala de recuperação foi feito o monitoramento da paciente a cada 15 minutos. No primeiro momento havia ainda um sangramento excessivo, mas após uma hora de controle e compressão com gaze foi constatada a coagulação no local do procedimento. A paciente permaneceu internada por 72 horas sob acompanhamento da equipe de hematologia.
5. Pós-operatório: Após oito dias, a paciente apresentava-se com boa cicatrização do local abordado. Segue com fio de sutura reabsorvível para evitar sangramentos indesejáveis na remoção da sutura.
Discussão
Como podemos verificar, um dos passos mais importantes para a realização de um tratamento cirúrgico com sucesso é a realização de um correto exame anamnésico, mesmo que para a realização de uma simples exodontia, pois poderemos estar diante de um paciente portador de coagulopatias. O profissional deve estar atento para um correto protocolo de atendimento, podendo utilizar nesses casos, como foi descrito, vários recursos hemostáticos, tais como o uso de selantes de fibrina, cimento cirúrgico, gelo, anestésico adequado, além do uso de ATA e antifibrinolíticos, evitando ao máximo que haja complicações durante o procedimento que se propôs realizar.
Devemos estar cientes dos protocolos para cada tipo de tratamento, formulando um planejamento adequado para o tratamento periodontal, endodôntico, dentística, prótese, tratamento ortodôntico e cirúrgico. Como os tratamentos cirúrgicos oferecem riscos para esse tipo de paciente, esses devem sempre ser discutidos e autorizados pelo hematologista. É essencial a realização de uma avaliação clínica e radiográfica, avaliação da complexidade do procedimento cirúrgico, da necessidade do esquema de reposição de fatores de coagulação e do terapêutico ou profilático de antibióticos. Durante o procedimento usar técnicas que sejam as menos traumáticas possíveis, além de uma sutura muito bem realizada.
O pós-operatório também é de extrema importância para pacientes portadores de coagulopatias, devendo ser instituídas medidas que diminuam o sangramento e evitem traumas no local da cirurgia, como dieta líquida, alimentos frios, gaze comprimida com trocas em 5 a 10 minutos durante 24 horas, cabeceira elevada em 30 graus e uso de clorexedina 3x ao dia para a higiene oral. A utilização de todas essas medidas no atendimento para pacientes com coagulopatias evitará sangramentos indesejáveis e, assim, teremos um procedimento seguro e sem complicações.
Considerações finais
O manejo de portadores de coagulopatias requer um diagnóstico preciso da deficiência de coagulação do paciente, bem como um planejamento juntamente com o hematologista do pré, trans e pós-cirúrgico. Na maioria das vezes, a internação hospitalar se faz necessária, com a realização do procedimento em bloco cirúrgico, utilização de meios e substâncias hemostáticas, além de um conhecimento adequado por parte do cirurgião-dentista da coagulopatia e seus métodos de controle.
Referências
1. Ministério da saúde. Manual de atendimento odontológico a pacientes com coagulopatias hereditárias/Ministério da Saúde, Secretaria de Atenção à Saúde, Departamento de Atenção Especializada – Brasília: Editora do Ministério da Saúde; 2008.
2. Melo L. Hemofilias e outras coagulopatias congênitas no Brasil. Bol 1989; 154(11): 112-21.
3. Hartman MJ, Caccamese JF, Bergman SA. Perioperative management of a patient with Bernard Soulier syndrome for third molar surgery Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007; 103(5):626-9.
4. Bernard J, Soulier JP. Sur une nouvelle variete de dystrophie trombocytire hémorragipare congenital. Sem Hop Paris 1948; 24:3217-23.
5. Bernard J. History of congenital hemorrhagic trombocytopathic dystrophy. Blood Cells 1983; 9:179-93.
6. Chiarini L , Bertoldi C, Narni F. Management of patients with coagulation disorder in oral and maxillofacial surgery. Management of patients with hypocoagulation caused by primary thrombocytopathy. Minerva Stomatol 1997; 46(1- 2):61-71.
7. Lanza F. Bernard-Soulier syndrome (hemorrhagiparous thrombocytic dystrophy). Orphanet J Rare Dis 2006; 16(1):46.
8. Araújo SA, Alves W, Bueno LM, Dionísio C, Siqueira PH. Epistaxe como manifestação frequente da síndrome de Bernard- Soulier. Rev Bras Otorrinolaringol 2002; 68(2):284-6.
9. Quadros D. Síndrome de Bernard Soulier. RBAC 2006; 38(1):11-4.
10. Savoia A, Pastore A, Rocco D, Civaschi E, Stazio M, Bottega R et al. Clinical and genetic aspect of Bernard-Soulier syndrome: searching for genotype/phenotype correlations. Haematologica 2011; 96(3):417-23.
11. Pham A, Wang J. Bernard-Soulier syndrome: an inherited platelet disorder. Arch Pathol Lab Med 2007; 131(12):1834-6.
12. Nurden P, Nurden AT. Congenital disorders associated with platelet dysfunctions. Thromb Haemost 2008; 99(2):253-63.
13. Miller JL. Glycoprotein analysis for the diagnostic evaluation of platelet disorders. Semin Thromb Hemost 2009; 35(2):224-32.
14. Peitsidis P, Datta T, Pafilis I, Otomevo O, Tudenhamm EG, Kadir RA. Bernard Soulier syndrome in pregnancy: a systematic review. Haemophilia 2010; 16(4):584-91.
15. Evans BE. Cuidado dental em hemofilia. In: World Federation of Hemophilia. EI tratamiento de la hemofilia. California: Cutter Laboratories; 1981.
16. Harrington B. Cuidado dental primário para pacientes com hemofilia. In: The treatment of hemophilia. [S.I.]: World Federation of Hemophilia; 2005.
 Endereço para correspondência:
Endereço para correspondência:
Alessandra Kuhn Dall' Magro
Rua Teixeira Soares, 777- 301
99010-080 Passo Fundo - RS
e-mail: alessandrakuhn@hotmail.com
Recebido: 19.05.2010
Aceito: 17.05.2011













