Serviços Personalizados
Artigo
Links relacionados
Compartilhar
RFO UPF
versão impressa ISSN 1413-4012
RFO UPF vol.16 no.3 Passo Fundo Set./Dez. 2011
Transplante dental – relato de um caso clínico
Dental transplantation – report of a clinical case
Ricardo Augusto Conci*; José Ricardo Pereira Martins*; Guiherme Degani Battistetti*; Aline Cristine Sinegalia*; Daniela Colet**; Hilário Anderson Huber**; Ediuílson Ilo Lisboa***; Greison Rabelo de Oliveira****
* Especialistas em Cirurgia e Traumatologia Bucomaxilofaciais, Universidade Estadual do Oeste do Paraná, Cascavel, PR, Brasil.
** Residentes em Cirurgia e Traumatologia Bucomaxilofaciais, Universidade Estadual do Oeste do Paraná, Cascavel, PR, Brasil.
*** Professor mestre, Universidade Estadual do Oeste do Paraná, Cascavel, PR, Brasil.
**** Professor Doutor, residência em Cirurgia e Traumatologia Bucomaxilofaciais, Universidade Estadual do Oeste do Paraná, Cascavel, PR, Brasil.
RESUMO
Introdução: Apesar de ter sido realizado por vários anos, sempre com o objetivo de salvar dentes considerados perdidos, os transplantes dentais na era moderna tiveram sua evolução. Para esse tratamento, observamse alguns pré-requisitos importantes, como a preservação ou não do saco dentário, a importância da seleção do germe dental, a ausência de reação inflamatória no alvéolo receptor, além do grau de desenvolvimento do germe dental. Relato de caso: Paciente melanoderma, 15 anos, do gênero feminino, com lesão de furca no elemento dental 36. Após análise de todos os critérios e indicações, realizou-se transplante autógeno do elemento dental 38 para o alvéolo do elemento dental 36. Conclusões: Os transplantes dentais, quando corretamente indicados, e quando respeitados os princípios de técnica cirúrgica, apresentam taxas elevadas de sucesso, evitando alterações de oclusão ao paciente.
Palavras-chave: Transplante. Ortodontia. Saco dentário.
ABSTRACT
Introduction: Despite being accomplished during several years to save lost teeth, dental transplantations have evolved in the modern era. For this treatment, some important pre requirements are observed such as the preservation or non-preservation of the dental Saco-dental membrane, the importance of the selection of the dental germ and the absence of inflammatory reaction, beyond the development level of the dental germ. Case Report: Melanoderm patient, 15 years old, female, with a furcation lesion on the left first molar. After the analysis of all the indications and criteria, an autogenous transplant of the left third molar was transferred to the alveolus of the left first molar. Conclusions: The dental transplants, when correctly indicated and when all the surgical principles are respected, present a high success tax, avoiding alterations of the patient's occlusion.
Keywords: Transplantation. Orthodontics. Dental sac.
Introdução
A transferência de um órgão dental para outro local em um mesmo indivíduo, ou de indivíduo vivo ou morto para outro indivíduo, é chamada de "transplante dental". Essa prática já foi muito utilizada, por ser biologicamente compatível, quando comparada a outras técnicas de reabilitação oral, além de ser uma opção que pode se tornar, em alguns casos, mais acessível ao paciente em termos econômicos1.
Consiste, conceitualmente, na transferência de um dente extraído recentemente para outro alvéolo natural, ou criado cirurgicamente. Os transplantes autógenos utilizando germes de terceiros molares, pré-molares e caninos são realizados com sucesso desde 1950, quando os primeiros trabalhos foram publicados1,2.
O sucesso dos transplantes, ou seja, sua revascularização e sua reinervação, é mais frequente em dentes com rizogênese incompleta. Na maioria dos autotransplantes com rizogênese incompleta, verifica-se a regeneração pulpar e do ligamento periodontal; nos dentes com rizogênese completa, fazse, posteriormente, o tratamento endodôntico, pois nesses dentes não há regeneração pulpar. Os transplantes homógenos (autógenos) geralmente levam à anquilose e consequente reabsorção radicular3,4.
O sucesso da técnica está relacionado à correta seleção dos casos, ao emprego de uma técnica cirúrgica atraumática e de um método adequado de contenção. Além disso, deve-se minimizar o tempo que o dente permanece fora do alvéolo, verificar o estado do alvéolo que vai receber o transplante, a integridade da membrana periodontal e a assepsia cirúrgica5,6 .
Relato de caso
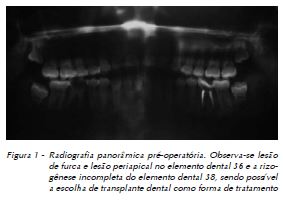
Paciente G. A. C., gênero feminino, melanoderma, 15 anos, compareceu à Clínica de Odontologia da Universidade Estadual do Oeste do Paraná (Unioeste), para realização de tratamento endodôntico dos elementos dentais 36 e 46. Ao exame clínico e radiográfico, diagnosticou-se a impossibilidade de realização de tratamento endodôntico do elemento 36 em virtude de lesão de furca. O elemento 36 apresentava, ainda, lesão periapical, e o elemento 38 apresentava-se incluso, submucoso, com um terço das raízes formadas. Além disso, clínica e radiograficamente foi mensurada a dimensão mesiodistal do elemento 36, sendo comparada à dimensão mesiodistal na imagem radiográfica da coroa do elemento 38, as quais se mostraram compatíveis. Além disso, a análise radiográfica permitiu a verificação do estágio da rizogênese do elemento a ser transplantado, que se encontrava favoravelmente em formação. Optou-se, então, pela realização de transplante dental do elemento 38 para o alvéolo do elemento dental 36, considerando-se os fatores clínicos positivos e também por razões financeiras, haja vista a impossibilidade de realização de tratamento ortodôntico, protético ou de implantes dentais.
Minuciosas análises clínica e radiográfica são necessárias para verificar o estágio da rizogênese do elemento a ser transplantado, além do comprimento mesiodistal do elemento 38 e da sua compatibilidade com o alvéolo que receberia o transplante (Fig. 1).
A paciente foi medicada, pré-cirurgicamente, com 1 g de amoxicilina, além de um comprimido de 4 mg de dexametasona.
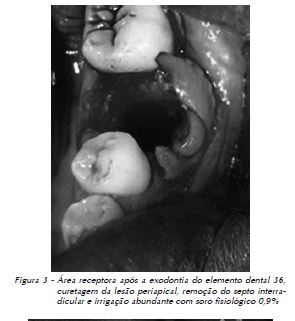
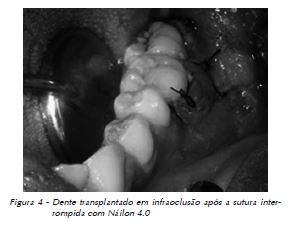
O procedimento cirúrgico foi realizado nas seguintes etapas: 1) anestesia por bloqueio do nervo alveolar inferior do lado esquerdo, pela técnica de Lindsay; 2) incisão em formato de cunha distal ao segundo molar inferior, além de incisão de alívio, obliquamente iniciada na mesial do segundo molar até fundo de sulco (relaxante), com posterior sindesmotomia; 3) ostectomia na porção ocluso distal do elemento 38 (região doadora), com instrumento rotatório (broca 701) e abundante irrigação; 4) extração cuidadosa do germe dental, preservando-se o saco pericoronário e sua recolocação em seu alvéolo (Fig. 2); 5) extração do elemento dental 36 (região receptora), preservando-se as tábuas ósseas vestibular e lingual (Fig. 3); 6) preparo do alvéolo, com remoção do septo com uso de alveolótomo, além de curetagem da região periapical do alvéolo; 7) transplante do germe do elemento dental 38 para o alvéolo da região do elemento 36, posicionado em infraoclusão; 8) sutura do saco pericoronário à gengiva marginal e sutura das papilas com fio de Náilon 4.0 (Fig. 4); 9) contenção auxiliar com fio ortodôntico (0,7 mm) e resina composta.

A paciente foi medicada, pós-cirurgicamente, com nimesulida 100 mg (1 comprimido de 12/12h, por três dias) e com dipirona sódica 500 mg/mL (30 gotas de 6/6h, por três dias, ou enquanto houvesse sintomatologia dolorosa), além de bochechos com digluconato de clorexidina 0,12% (de 12/12h, por sete dias).
A paciente foi orientada a não mastigar na região receptora por noventa dias, respeitando-se o tempo para a formação do ligamento periodontal (três a quatro semanas) e remodelação do alvéolo receptor (seis a oito semanas). Além disso, orientou-se a paciente a manter uma dieta de consistência macia.
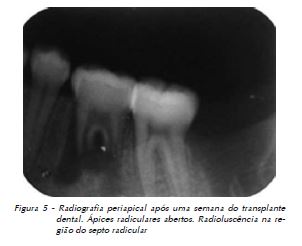
A proservação inicial foi feita nas primeiras 48 horas de pós-cirúrgico. O segundo retorno deu-se uma semana após o procedimento cirúrgico, quando foram removidas as suturas e a contenção auxiliar, além da realização de uma radiografia periapical (Fig. 5). Nesse momento se verificou um posicionamento mais vestibular do elemento transplantado, por se ter utilizado contenção semirrígida. Porém, o elemento transplantado encontrava-se estável e livre de processo infeccioso.
Foram realizados retornos para acompanhamento semanalmente até completar um mês, mensalmente até completar um trimestre e semestralmente até a rizogênese completa. Em todas as consultas de retorno, verificou-se a ausência de inflamação nas papilas e nas gengivas adjacentes ao transplante e ausência de sintomatologia dolorosa.
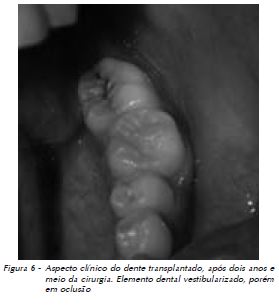
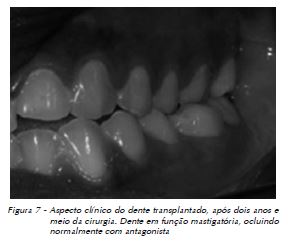
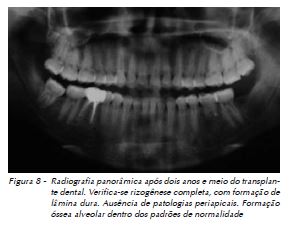
Após dois anos e meio de controle clínico e radiográfico do caso, o dente encontra-se vestibularizado, porém em função mastigatória, respondendo aos testes de sensibilidade térmica e ausência de profundidade de sondagem. Radiograficamente, ocorreu a apicigênese, podendo-se observar a presença de lâmina dura e ausência de imagens sugestivas de alterações pulpares (Fig. 6, 7 e 8).
Discussão
O período mais propício para a realização dos transplantes dentais varia entre os 15 anos e dois meses e 17 anos e quatro meses pelo grau de rizogênese, que deve ser, no máximo, de dois terços de formação7,8 .
O diâmetro mesiodistal do germe do terceiro molar a ser transplantado deve ser igual ou menor ao diâmetro do alvéolo do primeiro molar, que será a região receptora. Os pacientes selecionados devem possuir bons princípios de higiene oral ou ser convenientemente instruídos para tal, além de apresentar boas condições gerais de saúde3.
A utilização de profilaxia antibiótica impede o desenvolvimento de processos infecciosos associados ao aumento do insucesso do procedimento, aumento do uso total de antibióticos e elevação da possibilidade do surgimento de bactérias resistentes9.
A maioria dos procedimentos na cavidade oral não necessita de antibioticoprofilaxia (profilaxia antibiótica), porém, nos casos em que há infecção ativa ou terceiros molares impactados, com necessidade de ostectomia, por exemplo, diferentes questões demonstram que o uso de antibióticos no pósoperatório não melhora o prognóstico na possibilidade de infecção após a cirurgia9.
A ostectomia com instrumentos rotatórios deve ser realizada cuidadosamente com abundante irrigação com soro fisiológico, podendo-se fazer pequenos orifícios em formato circular, com auxílio de fresa cirúrgica (161 ou 701), na região retromolar e na face vestibular, para diminuir a resistência óssea e preservar a membrana do saco dental2.
O germe dental em formação não pode ser traumatizado pelos instrumentos cirúrgicos. A exodontia deve ser realizada com ação de sarrilho, com auxílio de extrator de Seldin reto10. A ponta ativa do extrator deve estar entre o alvéolo e a coroa do germe, não na raiz, para não ser lesada a papila ou a membrana saco dental11.
Preconiza-se que, antes que o germe seja removido de seu alvéolo, seja realizada a extração do dente do alvéolo que receberá o germe dental. Assim, o germe dental permanecerá o menor tempo possível em ambiente externo ao bucal2.
A extração do primeiro molar deve ser o menos traumática possível, de preferência com a realização de hemisecção dentária, paralela às raízes, evitando a fratura de tábuas ósseas vestibular e lingual. Deve-se eliminar o septo interradicular com o auxílio de fresa cirúrgica (161 ou 701), minimizando o trauma, além do uso de alveolótomo2.
Quando da presença de patologias no alvéolo receptor do germe dental, a mesma deve ser eliminada por curetagem e abundante irrigação, criando-se condições propícias para desenvolvimento adequado do germe dental2,6.
O germe dental deverá ser colocado no alvéolo receptor cuidadosamente, respeitando-se a orientação de suas faces. A face oclusal deve ser mantida em infraoclusão de 2 mm, aproximadamente6,10.
A sutura das papilas interdentais e da membrana saco dental à gengiva marginal tem por finalidade aproximar a gengiva marginal da membrana saco dental do germe transplantado, acelerando e melhorando a cicatrização e o reparo da região6,10,12. A contenção auxiliar deve ser semirrígida, realizada com fio de aço (Aciflex), preferencialmente uma amarria em "X" cruzada em cima do germe dental transplantado, abraçando o segundo pré-molar e o segundo molar2.
Somente após a fixação do dente, verificado clínica e radiograficamente, o paciente deverá voltar a usar a região do transplante para mastigação, o que, em média, ocorre de trinta a noventa dias após o transplante2,6,10. Deve-se respeitar o tempo para formação do ligamento periodontal (três a quatro semanas) e remodelação do alvéolo receptor (seis a oito semanas), mantendo nesse período dieta de consistência macia13.
Critérios clínicos e radiográficos são observados para evolução satisfatória do caso. Dentre esses estão mobilidade, infecção, dor espontânea, cor do germe transplantado, oclusão com o antagonista, sensibilidade, exame da gengiva marginal e papilas interdentais e período de evolução dos transplantes. Essa avaliação deve ser realizada diariamente a partir do ato cirúrgico na primeira semana e, a seguir, uma vez por mês, até transcorrerem seis meses, prosseguindo por um ano. O controle deverá continuar a cada seis meses, durante um período de três anos ou mais. A mobilidade deverá ser testada a partir do segundo mês, fazendo-se leve pressão sobre o germe transplantado. Quando há infecção, é evidente a alteração na coloração da gengiva marginal, e a papila interdental mostra-se hiperplásica, além da cor do germe dental, com uma mudança de coloração facilmente notada. Os dentes que radiograficamente apresentarem evolução deverão responder aos testes de sensibilidade, observados a partir do sétimo mês, via de regra. As respostas negativas aos testes de sensibilidade serão consideradas normais quando da ossificação da região pulpar. A dor espontânea intensa e resistente à ação de analgésicos é notada nos casos em que ocorre infecção. A gengiva marginal e as papilas interdentais deverão apresentar coloração rósea, que é considerada normal e com perfeita aderência às superfícies vestibular e lingual do dente, bem como aos espaços interdentais, não havendo hipersensibilidade. Ocorrendo insucesso, a gengiva marginal permanecerá com coloração alterada (hiperêmica), não ocorrendo aderência ao germe. A coloração do germe dental, quando ocorrer sucesso do procedimento, será idêntica àquela observada nos demais dentes do arco dental3,6,10.
Os principais critérios radiográficos que devem ser observados no germe transplantado são: desenvolvimento radicular, tamanho da câmara pulpar, alterações da membrana periodontal e alterações pulpares e periapicais, além da verificação de neoformação óssea no nível dos ápices radiculares3,6,10.
A oclusão biológica da câmara pulpar e dos condutos radiculares é uma tendência natural nos casos de sucessos dos transplantes dentais2.
O sucesso foi relatado na maioria dos casos, principalmente na prevenção de maloclusão dental2.
Conclusão
Com o sucesso dos implantes dentais, atualmente esta técnica tem sido menos indicada, porém não deve ser abandonada, pois em algumas situações nas quais se reúnem condições favoráveis, como momento ideal, aspectos clínicos de compatibilidade entre germe e área doadora, associada às limitações socioeconômicas do paciente, o transplante dental pode ser realizado com grandes possibilidades de sucesso, prevenindo problemas oclusais maiores.
Referências
1. Apfel H. Autoplasty of enoclueted prefunctional third molars. J Oral Surg. 1950; 8:289-96. [ Links ]
2. Andreasen JO. Atlas of replantation and transplantation of teeth. Switzerland: Medi Globr Ed; 1992.
3. Marzola C. Transplantes autógenos de terceiros molares inferiores no homem – Estudo clínico e radiográfico. [Tese de Livre-docência]. São Paulo: Faculdade de Odontologia de Bauru da USP; 1968.
4. Schwartz O. Cryopreservation of teeth before replantation or transplantation, apud Andreasen JO. Atlas of replantation and transplantation of teeth. Switzerland: Ed. Medi Globe; 1992.
5. Northway WM, Konigsberg S. Autogenic tooth transplantation: "The sate of the art". Am J Orthod 1980; 77:146-62.
6. Marzola C. Transplantes e Reimplantes dentais. 2ª ed. São Paulo: Ed. Pancast, 1997.
7. Andreasen JO. Relationship between cell damage in the periodontal ligament after replantation and subsequent development of root resorption. Acta Odont Scand 1981; 39:15-25.
8. Andreasen JO. Long-term prognosis of autotransplanted permanent canines. Comunicação pessoal, 1992.
9. (Salmerón-Escobar JI, del Amo-Fernández de Velasco A. Antibiotic prophylaxis in Oral and Maxillofacial Surgery. Med Oral Patol Oral Cir Bucal 2006;11:E292-6© Medicina Oral S. L. C.I.F. B 96689336 - ISSN 1698-6946).
10. Marzola C. Transplantes e Reimplantes dentais. 1ª ed. São Paulo: Ed. Pancast, 1988.
11. Marzola C, Köning Jr B. Histometric study of periodontal trauma in dental germs to be transplanted – Scanning electron microscopy. Rev da Fac Odontol Bauru. 1993; 1:48-54.
12. Marzola C. Transplantes de germes dentais – Modificação da técnica cirúrgica. Rev Estomat & Cult. 1972; 6:86-97.
13. Pogrel MA. Evaluation of over 400 autogenous tooth transplants. J Oral MaxilloFac Surg. 1987; 42:205-11.
 Endereço para correspondência:
Endereço para correspondência:
Ricardo Augusto Conci
Rua Universitária, 1402, Bairro Faculdade
85819-110 Cascavel - PR
e-mail: ricardo_conci@hotmail.com
Recebido: 17.04.2011
Aceito: 19.08.2011













