Serviços Personalizados
Artigo
Links relacionados
Compartilhar
Arquivos em Odontologia
versão impressa ISSN 1516-0939
Arq. Odontol. vol.50 no.3 Belo Horizonte Jul./Set. 2014
A realidade como instrumento pedagógico: problemas bucais e uso de serviços odontológicos
Reality as pedagogical skill: oral health problems and use of oral health services
Simone Rennó Junqueira I; Maria Ercília Araújo I; Graciela Soares Fonsêca II; Celso Zilbovícius III
I Departamento de Odontologia Social da Faculdade de Odontologia da Universidade de São Paulo, USP, São Paulo, Brasil
II Programa de Ciências Odontológicas, Faculdade de Odontologia, USP, São Paulo, Brasil
III Departamento de Odontologia Social, Faculdade de Odontologia, USP, São Paulo, Brasil
Contatos: srj@usp.br, mercilia@usp.br, gracielafonseca@usp.br, mocel@uol.com.br
RESUMO
Objetivo: Para contribuir com a discussão sobre a percepção dos problemas odontológicos e uso dos serviços específicos e, simultaneamente, favorecer a reflexão relacionada às mudanças na formação em saúde bucal, o trabalho buscou revelar e analisar os problemas de saúde bucal e uso dos serviços odontológicos a partir do formulário sobre morbidade de saúde referida, aplicado junto aos moradores do entorno de duas Unidades de Saúde (US), desenvolvido pelos grupos de Educação Tutorial do Programa de Educação pelo Trabalho para a Saúde (PET-Saúde). Materiais e Métodos: Trata-se de estudo quantitativo, transversal, realizado como estratégia pedagógica para estudantes de cursos da área da saúde participantes do PET-Saúde da Universidade de São Paulo. A amostra foi composta por 1.318 indivíduos residentes nos domicílios de áreas mais vulneráveis ou novas áreas cadastradas pelas US. A análise foi realizada com base na estatística descritiva e analítica, pelo programa EpiInfo versão 6.0. Fatores relacionados ao acesso ao cirurgião-dentista (CD) foram verificados pelo teste Quiquadrado, com resultados expressos como razão de prevalência (nível de significância de 5%). Resultados: Os problemas mais referidos foram: cárie (17,2%), ausência de dentes (8,6%). Embora 81,3% da população relatou ter procurado serviços odontológicos, apenas 8% acessou os serviços públicos para a resolução dos problemas referidos, recorrendo ao serviço privado (16,3%). O acesso ao CD esteve significativamente associado ao gênero feminino (p = 0,0315) e posse de automóvel (p = 0,0001). Conclusão: Dentre os problemas de saúde bucal identificados pelos moradores das áreas de abrangência específicas desse estudo, os mais citados foram a cárie e a ausência de elementos dentários. Foi evidenciado ainda o pouco uso dos serviços públicos odontológicos pela população do entorno das US. É necessário que os serviços desenvolvam um trabalho coerente com as demandas populacionais da área adstrita, ampliando o acesso dessa população aos serviços públicos odontológicos em função das morbidades referidas, contribuindo para a organização do trabalho.
Descritores: Desenvolvimento de pessoal. Serviços de saúde bucal. Inquéritos de saúde bucal. Inquéritos de morbidade. Estratégia saúde da família.
ABSTRACT
Aim: To contribute to the discussion on the perception of dental problems, as well the use of dental services, and simultaneously provide elements that contribute to reflections on changes in oral health education, the present study sought to reveal and analyze the oral health problems and use of dental services from a household survey on the morbidity of reported health, using a form applied to residents in the surrounding areas of two Public Healthcare Units developed by groups of Tutorial Education Program of Work for Health (PET-Saúde). Methods: This is a quantitative, cross-sectional study, conducted by students of Health Schools from the University of São Paulo (USP), who are participating in the PETSaúde program. This study's sample consisted of 1318 individual residents from more vulnerable areas or in new areas registered by the healthcare units. Data analysis was based on descriptive and analytical statistics, using the Epi Info version 6.0 software. The chi-square test was used to determine access to dentist, with results expressed as a prevalence ratio (significance level of 5%). Results: The most prevalent oral health problems reported were dental caries (17.2%) and missing teeth (8.6%). Although 81.3% of the population reported having used dental care services, only 8% sought out public health units to resolve these problems, searching instead for private services (16.3%). Access to dentists was significantly associated with the female gender (p = 0.0315) and car ownership (p = 0.0001). Conclusion: Among the oral health problems identified by the residents of the studied areas, the most commonly cited were dental caries and missing teeth. The low use of public dental services in the areas was also detected. Health services, therefore, must develop a coherent work according to the population's demands in the region in question, expanding access of this population to public dental health services due to aforementioned oral morbidities, in turn contributing to an organization of the necessary duties.
Uniterms: Staff development. Dental health services. Dental health surveys. Morbidity surveys. Family health strategy.
INTRODUÇÃO
As práticas em saúde pressupõem um campo de conhecimento específico, orientado para assistência à saúde, de acordo com as necessidades de saúde da população, desenvolvido por um coletivo de trabalhadores cujas competências devem estar comprometidas com a defesa da vida e a saúde do público1.
Desde a implantação do Sistema Único de Saúde (SUS), a articulação entre novos conceitos e práticas de saúde tem sido um dos elementos propulsores da mudança pretendida nos modelos assistenciais2, que deve ser acompanhada de mudança na formação profissional.
Estas novas abordagens de cuidado à população pretendida no SUS não tem sido, contudo, o eixo da formação de profissionais da saúde no país. A mudança de paradigmas na formação em saúde em que a realidade e as necessidades de saúde tivessem um peso significativo tornou-se veemente necessária, principalmente, após a aprovação das Diretrizes Curriculares Nacionais dos diversos cursos da área da saúde, incluindo a Odontologia3.
No tocante à dimensão da atenção à saúde, é preciso investir em formas de captação de necessidades que ampliem o objeto das práticas em saúde para além do hegemonicamente identificado com os problemas individuais já instalados ou às necessidades restritas aos programas predeterminados4.
Admite-se que o uso dos serviços de saúde, inclusive os de saúde bucal, deve ser considerado em três dimensões: a capacitação, a predisposição e a necessidade. A primeira refere-se ao fato do indivíduo procurar e receber atendimento, tendo como variáveis, entre outras, a condição econômica e a oferta de serviços; a predisposição está relacionada a características individuais que aumentem as chances de procura pelos serviços, como idade e hábitos nocivos e a necessidade refere-se à percepção dos indivíduos sobre seu estado de saúde e a própria condição de saúde, medida pelo seu avesso, ou seja, a doença5.
Sabe-se que o acesso aos serviços é diferenciado em função de grupos sociais. Crianças provenientes de famílias de baixo poder aquisitivo, por exemplo, têm menor possibilidade de acesso aos serviços de saúde6. Além disso, estudos sobre o uso dos serviços de saúde pela população adolescente, adulta e idosa apontam que o uso dos serviços de saúde é diretamente proporcional aos indicadores socioeconômicos e de condições de saúde7,8.
Esse uso ocorre em função das necessidades e do comportamento dos indivíduos diante dos seus problemas de saúde7, o que quer dizer que o indivíduo deve reconhecer uma determinada condição como um problema de saúde e, assim, gerar uma demanda pelo serviço.
Investigações voltadas ao monitoramento das condições de saúde do coletivo tendem a considerar, principalmente, as formas de inserção social de uma dada população, entendendo que elas diferem nas diversas populações e irão definir as condições de vulnerabilidade social particulares, que implicarão, por sua vez, em diferentes necessidades de saúde dos grupos sociais9,10.
No que se refere à dimensão da formação em saúde, há necessidade de se desenvolver instrumentos nos processos de ensino e aprendizagem que possam aprimorar a formação do futuro trabalhador em saúde, inclusive o cirurgião-dentista, com vistas à mudança do modelo assistencial, que ainda toma como objeto das práticas em saúde a doença no âmbito individual2.
A integração ensino-serviço conforme colocam Linhares et al.11 é fator preponderante nas transformações de estruturas curriculares pouco voltadas às necessidades das populações e sim centralizadas em modelos focados em doença, numa perspectiva unicamente biológica. A inserção dos estudantes na rede de serviços proporciona a apreensão da rotina de trabalho do SUS12, contribuindo para o rompimento dos pré-conceitos e propiciando uma aprendizagem significativa.
Nesse contexto, foi criado pelo Ministério da Saúde em parceria com o Ministério da Educação o Programa de Educação pelo Trabalho para a Saúde (PET-Saúde), um programa destinado a viabilizar o aperfeiçoamento e a especialização em serviço, bem como a iniciação ao trabalho, estágios e vivências, dirigidos aos profissionais e estudantes da área da saúde, de acordo com as necessidades do SUS13.
Com o intuito de fomentar grupos de aprendizagem tutorial nos cenários de prática, os Ministérios da Saúde e da Educação pretendiam estimular que as Instituições de Ensino Superior (IES) se articulassem com os gestores do sistema local de saúde para planejar a inserção dos alunos nos ambientes de trabalho.
O PET-Saúde caracteriza-se como uma das ações direcionadas ao fortalecimento da atenção primária em saúde e como fio condutor da interação ensino-serviço-comunidade, eixo básico para reorientar a educação na área da saúde.
Dentre outros objetivos específicos pretende contribuir para a implementação das Diretrizes Curriculares Nacionais dos cursos de graduação da área da saúde e para a formação de profissionais de saúde com perfil adequado às necessidades e às políticas de saúde do país13.
A Universidade de São Paulo (USP), campus capital, em parceria com a Secretaria Municipal de Saúde de São Paulo, foi contemplada com o Programa desde a sua criação, em 2009, na região centrooeste do município, com a participação de alunos de graduação de dez cursos da área da saúde (Educação Física, Enfermagem, Farmácia, Fisioterapia, Fonoaudiologia, Medicina, Nutrição, Odontologia, Psicologia e Terapia Ocupacional), desenvolvendo projetos compartilhados em seis Unidades de Saúde (US) da região.
Considerando a necessidade de:
"a) aprimorar a participação dos alunos no ensino de campo das disciplinas de Atenção Primária em Saúde e Saúde Coletiva, efetivando a aproximação com os profissionais da rede; b) propiciar aos estudantes a vivência de atividades acadêmicas que fortaleçam a compreensão do trabalho em equipe, da atuação generalista e das ações de promoção à saúde como eixos centrais da Estratégia Saúde da Família (ESF) e c) valorizar a contribuição da pesquisa articulada à assistência como processo de aprimoramento do trabalho e com potencial de transformação da realidade epidemiológica no território de atuação das US integrantes do Projeto"14,
o PET-Saúde USP-Capital teve como um dos objetivos para o período de 2010 a 2012 o fortalecimento do processo de reconhecimento das necessidades de saúde da população adstrita das duas novas US incorporadas ao projeto.
No âmbito da saúde bucal, cárie e doença periodontal são as morbidades que mais acometem os brasileiros. Ainda que o país tenha conseguido reduzir os índices de cárie na população infantil, esta lesão, juntamente com a doença periodontal, que tende a aumentar com a idade, são as principais responsáveis pelo edentulismo15. A identificação da necessidade de tratamento odontológico induz a procura pelo cirurgião-dentista e destaca-se que a necessidade de tratamento autorreferida foi sentida por 55% dos idosos que compuseram a amostra domiciliar do inquérito nacional em saúde bucal16.
No sentido de contribuir com a discussão sobre a percepção dos problemas odontológicos, bem como o uso dos serviços específicos e, simultaneamente, oferecer elementos que contribuam com a reflexão relacionada às mudanças na formação em saúde bucal, o trabalho buscou revelar e analisar os problemas de saúde bucal e o uso dos serviços odontológicos a partir de formulário sobre morbidade de saúde referida, aplicado junto aos moradores do entorno de duas US, desenvolvido pelos grupos de Educação Tutorial do PET-Saúde.
MATERIAIS E MÉTODOS
Trata-se de um estudo transversal, com amostra não probabilística, definida pelas equipes de saúde das US em conjunto com os grupos tutoriais do PET-Saúde, segundo critérios locais de prioridades para a aplicação do formulário. Foram selecionadas 346 famílias, somando 1.318 indivíduos, definidas em função de serem moradores de novas áreas acrescidas à região adstrita ou por habitarem em áreas mais vulneráveis, representando 3,2% da população de referência das duas US.
As US localizam-se na região centro-oeste do município de São Paulo, sendo que ambas incluíram a ESF entre 2008 e 2009. No entanto, em uma delas, a Equipe de Saúde Bucal foi mantida sob os moldes da Atenção Básica tradicional, ou seja, o processo de trabalho em saúde bucal dessa unidade não prioriza a família como foco do cuidado, organizando as agendas de acordo com demanda espontânea e realizando, essencialmente, procedimentos clínico-assistenciais.
O instrumento de coleta de dados consistiuse em um formulário composto por 88 questões fechadas e abertas. Para elaboração do instrumento, foi criado um conjunto de indicadores socioeconômicos e demográficos relacionados às características dos integrantes de cada família (gênero, idade, procedência, escolaridade), formas de trabalhar (tipo de emprego, renda, benefícios) e viver (habitação, acesso a serviços essenciais, participação social, percepção de vulnerabilidades como violência, enchente, vetores).
Buscou-se incluir variáveis sobre morbidade identificada, estratégias de enfrentamento e percepções relativas ao processo saúde-doença (problemas de saúde referidos, internações, monitoramento de exames preventivos, acesso aos serviços de saúde, adesão aos programas disponibilizados pelos serviços, uso e guarda de medicamentos) que permitissem conhecer os potenciais de fortalecimento e desgaste dos grupos sociais estudados. Algumas variáveis eram específicas para mulheres e gestantes (realização de pré-natal, papanicolau e mamografia), outras se aplicavam apenas para menores de 15 anos (atualização da carteira de vacinação, frequência em escola, alimentação na escola e necessidade de acompanhamento escolar).
Esse instrumento, construído pelos docentes dos dez cursos da área da saúde que participaram do Programa, foi nomeado de "Protocolo de caracterização das famílias atendidas pela ESF".
Os formulários foram aplicados por meio de entrevistas, conduzidas nos domicílios por 35 alunos dos diferentes cursos de graduação da área da saúde, acompanhados por 18 preceptores das US, foram realizadas entre novembro de 2010 e fevereiro de 2011. Antes disso, os alunos participaram de um treinamento teórico e prático para conhecimento e discussão do instrumento de coleta de dados. Um pré-teste foi realizado entre os alunos e junto aos seus familiares, no sentido de treinar o uso da ferramenta e a condução de entrevistas.
Em todos os domicílios demandava-se pelo responsável no intuito de que fosse o único respondente. Quando não presente, outro morador (preferencialmente o mais velho) respondia por si e pelos demais membros da família. Em média, os pesquisadores, sempre em duplas ou trios, ficavam 30 minutos em cada casa.
Este trabalho faz um recorte em relação às questões de saúde bucal. Os entrevistados foram perguntados sobre quais eram os problemas relacionados à cavidade bucal, dentes ou gengiva que acometiam os indivíduos da família, ficando livre para responder conforme seu entendimento, sem que houvesse interferência do entrevistador.
Conforme o entrevistado respondia, a resposta era classificada entre as possíveis alternativas que constavam no formulário, para cada indivíduo da família, sendo possíveis até três opções, dentre as quais: cárie dentária, problemas na gengiva, fratura de dente, edema de face, feridas, caroços ou manchas na boca, dor, falta de dentes (total ou parcial), falta de prótese, sem problema ou consulta de rotina (ao não identificar problemas específicos de saúde bucal, o entrevistado dizia procurar os serviços para fazer um "check up"). Nos casos em que o entrevistado não apontava nenhum problema, o item ‘não se aplica' era preenchido.
Na sequência, o entrevistado era questionado sobre quais os locais procurados para solucionar os problemas identificados. Perguntou-se, ainda, se todos os membros da família já tinham se consultado, em algum momento, com o cirurgião-dentista no sentido de confirmar a possibilidade de acesso ao profissional.
Para proceder a análise dos dados, foi criado um banco de dados no Microsoft Office Excel 2007®. Os dados foram digitados por preceptores e alunos que receberam treinamento prévio para realizar a tarefa. A análise foi realizada com base na estatística descritiva e analítica, com nível de significância de 5%, sendo essa etapa atribuída aos tutores.
Visando revelar possíveis relações entre os problemas de saúde bucal relatados e o acesso das famílias à assistência odontológica aplicouse o teste do qui-quadrado, utilizando o programa EPI-Info, versão 6.0, cujo resultado foi expresso como razão de prevalência e respectivo intervalo de confiança de 95%.
Foram seguidas as normas para pesquisas com seres humanos e os nomes das US foram codificados. Os sujeitos que aceitaram participar foram esclarecidos quanto à pesquisa, que só foi iniciada após a aprovação pelo Comitê de Ética em Pesquisa da Secretaria Municipal da Saúde de São Paulo, de acordo com o Parecer 364-10. A pesquisa foi conduzida dentro dos padrões exigidos pela declaração de Helsink.
RESULTADOS
A maior parte dos sujeitos do estudo era originária da região metropolitana de São Paulo, exercia atividade remunerada, morava em casa própria, adequada em termos de ventilação e iluminação, com acesso aos serviços básicos de coleta de lixo, distribuição de água e energia elétrica. A taxa de analfabetismo foi de 4,9% e 41,4% não concluíram o ensino fundamental (Tabela 1).
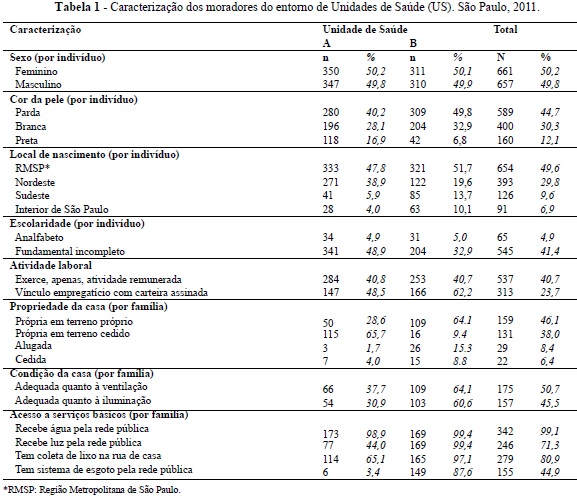
A tabela 2 traz a distribuição dos problemas de saúde bucal identificados pelos entrevistados para cada membro de sua família. Nessa tabela, percebe-se que os entrevistados não identificaram, para a maioria dos seus familiares, problemas de saúde bucal e, consequentemente, a consulta de rotina foi a resposta mais prevalente, sendo a primeira opção de resposta para mais de 40% dos indivíduos. A sequência de referenciamento foi elencada pelo próprio entrevistado, em função do que ele julgava como os três principais problemas.
Considerando a somatória das três possibilidades de resposta quanto à identificação dos problemas de saúde bucal, a cárie dentária foi a doença mais citada (17,2%), seguida pela falta de dentes (8,6%). Doença periodontal ou gengival foi apontada como um problema para 3,8% da amostra. Foi baixa a proporção de indivíduos que reconhecem a ausência de prótese dentária (total ou removível) como um problema (1,9%). A maioria das pessoas procura o profissional para o atendimento de rotina (59,8%), o que indica que a procura por serviços assistenciais não acontece pelo reconhecimento de uma necessidade sentida.
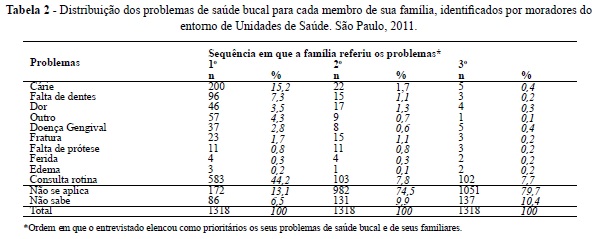
Quanto aos locais onde as famílias buscaram atendimento/acompanhamento para resolução dos problemas de saúde bucal identificados (Tabela 3), eram possíveis duas opções, elencadas pelo entrevistado segundo a prioridade pela procura. Os mais procurados foram os serviços privados, seguido das US. De todas as famílias entrevistadas, 36,4% afirmaram saber que as US contavam com equipes de saúde bucal, mas foi marcante o fato de apenas 8,0% das pessoas referirem procurar a US para o atendimento odontológico. Decorreu desta pesquisa a confecção de cartilhas sobre os serviços prestados por uma das US, distribuída entre os moradores.
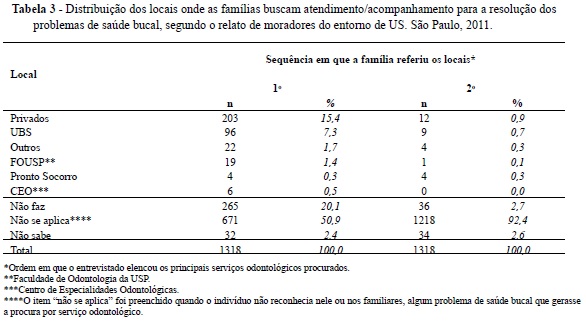
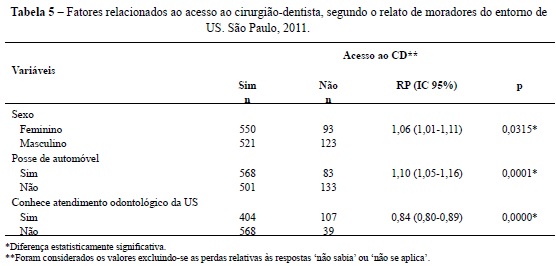
Diferente da pergunta anterior, em que se buscava identificar o tipo de serviço procurado para a resolução de um problema de saúde bucal referido, a tabela 4 revela que 81,3% das pessoas já consultaram pelo menos uma vez com o cirurgião-dentista, independente do motivo e momento dessa procura. Nesse caso, o intuito era verificar se o indivíduo teve a possibilidade de acesso ao profissional.
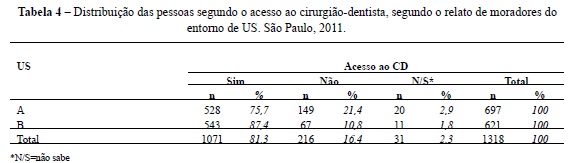
O acesso ao profissional se relacionou com a posse de automóvel e com o gênero feminino. Conhecer o atendimento odontológico das US é um fator associado estatisticamente ao acesso ao cirurgião-dentista (ainda que não tenha sido o da própria US) (Tabela 5).
DISCUSSÃO
Do ponto de vista da pesquisa existem limitações para a confiabilidade da informação prestada para este estudo pelo fato de nem sempre o respondente ter sido o responsável pela família; assim como a presença de vieses na análise em função da amostra ter sido definida por conveniência.
Entretanto, do ponto de vista pedagógico, foi válida a perspectiva de aprendizagem pelos alunos. Tendo como referência o marco teórico freiriano, que aponta o ensino e a aprendizagem como ato político e com potencial para modificar o mundo, o processo participativo exigido para a consecução da pesquisa permitiu que os alunos vivenciassem uma situação que contribui para a formação com visão crítica social da realidade e dos processos humanos envolvidos nas relações pessoais e profissionais17.
A possibilidade de levantar necessidades e problemas de saúde, bem como experiências de utilização de serviços do SUS, por meio de estudos realizados num território e não no espaço clássico de sala de aula, permite a elaboração crítico-reflexiva, por parte do aluno, do contexto local e do planejamento de ações do SUS.
Assume-se que a configuração territorial, de acordo com Santos18, é dada pelo conjunto formado pelos sistemas naturais existentes em uma dada área e pelos acréscimos que os homens impõem a esses sistemas naturais. A configuração territorial não é o espaço, já que sua realidade vem de sua materialidade, enquanto o espaço reúne a materialidade e a vida que a anima.
O problema de saúde bucal mais relatado pela população estudada foi a cárie dentária, uma doença multifatorial, com condicionantes socioambientais. A falta dos dentes foi outra queixa prevalente entre a população. A ausência da prótese dentária não foi apontada como um problema na mesma proporção que a ausência de dentes, o que permite inferir que essa população edêntula ou já usa prótese dentária ou não reconhece a ausência desse aparato reabilitador como problema.
Ainda que mudanças socioeconômicas tenham sido mais relevantes para a redução da cárie do que o aumento na oferta de serviços odontológicos, ela continua sendo, para a odontologia, o principal problema de saúde pública no país.
Entende-se que a saúde bucal dos adultos e dos idosos merece atenção específica devido aos altos níveis de edentulismo verificados com esses grupos populacionais em outros estudos15,19. A ausência de elementos dentários prejudica a qualidade da mastigação, da comunicação e da estética, mas muitos encaram a limitação como consequência do envelhecimento e não como um problema que necessita ser corrigido19.
Embora nesse estudo o respondente não tenha sido necessariamente o idoso e, portanto, não tenha sido ele o responsável por classificar a perda dentária como um problema próprio, idosos edêntulos percebem a necessidade de tratamento de forma diferente do que os idosos não-edêntulos. Idosos que sofreram grandes mutilações dentárias, prática odontológica comum na época em que eram jovens, independente da condição socioeconômica, acreditaram não precisar mais de cuidados odontológicos20. Ter perdido um ou mais dentes não fez com que idosos do município de São Paulo se reconhecessem como mutilados ou com incapacidades bucais21.
No contexto nacional, a necessidade de prótese dentária aparece como uma demanda de grande amplitude, sendo que 68,3% das pessoas entre 35 e 44 anos e 92,6% dos idosos de 65 a 74 anos necessitam de algum tipo de prótese dentária, variando conforme a região do país15.
Medidas normativas tradicionais de acessar necessidades bucais (no caso, necessidade de prótese) não correspondem aos atuais conceitos de saúde e de necessidades, que devem incluir outros elementos, como medida de limitação social, necessidade percebida e adoção de atitudes preventivas por parte do indivíduo, avaliação das competências e recursos humanos adquiridos22.
No que se refere ao acesso da comunidade estudada à consulta odontológica, mais de 80% afirmaram já ter ido ao cirurgião-dentista, número suavemente inferior aos demais municípios brasileiros, como retratam os dados da Pesquisa Nacional por Amostra de Domicílios – PNAD23, que evidenciaram que 88,3% da população já haviam procurado por serviços odontológicos.
Quanto à procura por serviços privados, é fato que existe uma ampliação do acesso aos planos de saúde, com cobertura para os atendimentos odontológicos. Em 2008, 25,9% da população brasileira dispunham de pelo menos um plano de saúde, valor que atingia 35,6% na Região Sudeste23. Nesse estudo, referente a moradores de áreas de vulnerabilidade social, 16,3% das pessoas recorreram aos serviços privados.
Os serviços privados foram os mais procurados pela população do entorno das US e, nesse estudo, houve diferença entre os gêneros no que se refere à procura pelos serviços odontológicos, sendo que as mulheres e aqueles que possuíam automóvel o fizeram de maneira mais significativa.
A utilização de serviços da rede privada também foi maior em estudo de revisão da literatura24 e em estudo a partir de inquérito telefônico25. Entretanto, o acesso foi diferenciado em função do sexo e idade. Foi maior entre as mulheres, jovens, moradores de áreas urbanas, com melhor condição socioeconômica e maior grau de escolaridade no estudo de revisão, mas menor entre as mulheres, mais jovens, pardos e com menor escolaridade quando inqueridos por telefone, nas capitais brasileiras24,25.
A busca por serviços odontológicos privados pela população deste estudo pode advir de diversos fatores, sendo dois deles mais evidentes. O primeiro está ligado ao desconhecimento da disponibilização da assistência em saúde bucal pelos serviços públicos de saúde, pois 54,3% da amostra não sabiam que as US dispunham desse serviço.
O outro se refere a não confecção de próteses dentárias no nível básico da atenção. Apesar do estímulo do governo federal para a habilitação de Laboratórios Regionais de Prótese Dentária, esse serviço ainda não havia sido implantado no município. Nesse caso, para recorrer à correção da falta de elementos dentais, segundo problema referido pela população do estudo, a população procura os serviços privados.
Ainda é incipiente a organização da Política Nacional de Saúde Bucal para garantir a reabilitação no nível especializado no município, que conta com menos de 30 Centros de Especialidades Odontológicas para uma população de mais de 11 milhões de habitantes, segundo dados consultados no portal eletrônico da Secretaria Municipal da Saúde de São Paulo.
No que concerne ao exercício pedagógico de analisar criticamente a implantação da política de saúde bucal nos diversos municípios, ficou evidente, para os participantes, que a inserção de profissionais de saúde bucal nas equipes de saúde da família pode significar uma melhoria no acesso aos serviços de saúde bucal na atenção básica, mas que o planejamento de ações especializadas na atenção secundária (Centros de Especialidades Odontológicas) é também fundamental no sentido de atender necessidades históricas de populações adultas que ficaram à margem de cobertura assistencial em saúde bucal.
Apesar do Programa Saúde da Família ter sido criado em 1994 e a possibilidade de inserir Equipes de Saúde Bucal tenha ocorrido no ano 2000, particularmente nas duas US deste estudo, a ESF foi incorporada em 2008 e 2009.
Entretanto, os cirurgiões-dentistas de uma das US não pertencem à ESF. Isso pode gerar dificuldades de integração entre profissionais, com implicações no processo de trabalho, a começar pela carga horária, que é diferenciada, e na organização da demanda.
Desde 2004, com a implementação da Política Nacional de Saúde Bucal, a cobertura de assistência em saúde bucal tem aumentado, se espalhando pelos municípios menores e pela periferia dos grandes centros urbanos, locais negligenciados ao longo dos anos.
Mesmo que se observe expressivo aumento na cobertura assistencial odontológica em todo o Brasil nos últimos dez anos, constatam-se importantes restrições ao acesso e persistem problemas históricos relacionados ao processo de trabalho, como o foco do modelo de atenção pautado nos grupos populacionais priorizados, particularmente escolares, pré-escolares e bebês26.
O aumento da oferta de assistência odontológica não tem sido acompanhado pelo aumento da utilização, revelando barreiras de acesso que podem estar na forma de organização da prática clínica, como a ênfase equivocada ao tratamento completado (TC) e a não incorporação de tecnologias de gestão, como a marcação de consultas com substituição permanente de faltosos26.
O acesso aos serviços públicos odontológicos relacionados à atenção básica foi de 26% em populações de municípios de médio porte no estado da Bahia, mas a principal barreira para o acesso foi encontrada na própria atenção básica, em que os indivíduos relataram ter procurado o atendimento, sem êxito27.
Como citado por Travassos et al.7, o uso de serviços de saúde acontece em função das necessidades e do comportamento dos indivíduos diante dos seus problemas de saúde.
Piores índices de necessidades em saúde são o reflexo das privações sociais aos quais estão expostas a população. Os índices de saúde bucal tendem a ser piores em locais com privações sociais28.
O Índice de Necessidades em Saúde (INS), criado pela Secretaria Municipal de Saúde de São Paulo, foi desenvolvido para possibilitar a identificação de áreas e grupos populacionais a serem priorizados para a oferta de serviços de saúde na cidade28.
Ao analisar a oferta de serviços e recursos humanos em saúde bucal para as crianças paulistanas de 5, 12 e 15 anos de idade em relação ao INS, houve correlação positiva, expressas nas três idades, entre alta necessidade em saúde e a dificuldade de acesso aos serviços de saúde bucal. A dificuldade no acesso à consulta odontológica na infância pode gerar um agravamento na carga de doença. O INS pareceu acompanhar a disponibilidade de recursos humanos, sendo que a Coordenadoria Regional de Saúde Centro-Oeste, com menores necessidades em saúde, possuía a melhor relação cirurgião-dentista por US29.
A importância da saúde bucal para a população, com consequente demanda pelos serviços, pode ser confirmada pelo fato dos motivos odontológicos serem a terceira causa de busca pelo atendimento (14,0%), antecedido por causa de doenças diversas (50,0%) e puericultura e vacinação (22,0%), conforme a PNAD23.
Ainda segundo a Pesquisa Nacional por Amostra de Domicílios, o comportamento das pessoas em relação à saúde bucal foi similar ao das consultas médicas: as mulheres participaram de consultas odontológicas, proporcionalmente, mais vezes que os homens; os moradores de áreas urbanas mais vezes que os das áreas rurais e as pessoas das classes de rendimento mais elevado se consultaram em maior número com o cirurgião-dentista que os das classes com menor rendimento23.
No limite de um trabalho de caráter pedagógico, mas gerador de desdobramentos para intervenções nas US envolvidas, encerra-se a discussão da temática do uso dos serviços odontológicos afirmando-se que o reconhecimento da saúde como direito social e responsabilidade do estado pode viabilizar o exercício pleno do direito à saúde pelos brasileiros, no entanto, a população carece de informações para concretizar isso30.
Entende-se que a realização do estudo dos territórios nos cenários de prática orientará o planejamento e o desenvolvimento de ações de ensino e assistência na perspectiva de adequação às necessidades dos grupos populacionais e dos interesses pedagógicos dos cursos. Como experiência de ensino fortalecedora de laços e compromissos da universidade pública com o SUS no município de São Paulo, o Projeto PET-Saúde USP-Capital tem potencializado a compreensão compartilhada de problemas e necessidades de saúde, bem como o acompanhamento de pessoas e famílias no nível local.
As ações e práticas pedagógicas, dentro dessa lógica, têm permitido ampliar o alcance do conceito de história social das doenças, da promoção da saúde e prevenção de doenças nos ambientes de convívio, na assistência às demandas e necessidades por saúde da população e na educação permanente em saúde como estratégia de trabalho das equipes de saúde em US. Além disso, identificar a percepção que as pessoas têm sobre sua própria condição de saúde bucal e se elas, em função disso, procuram por atendimento odontológico, pode contribuir para a melhor organização e oferta de ações e serviços odontológicos.
CONCLUSÃO
Dentre os problemas de saúde bucal identificados pelos moradores das áreas de abrangência específicas desse estudo, os mais citados foram a cárie e a ausência de elementos dentários.
Foi evidenciado ainda o pouco uso dos serviços públicos odontológicos pela população do entorno das US. É imprescindível que haja incentivo para que as pessoas procurem por esses serviços e entendam que elas portam o direito à uma atenção em saúde bucal gratuita e de qualidade.
É necessário, ainda, que os serviços desenvolvam um trabalho coerente com as demandas populacionais às quais se encontram vinculados.
O território e os serviços de saúde localizados no mesmo têm um importante papel pedagógico na formação de profissionais de saúde. O espaço organizado pelo homem é como as demais estruturas sociais, uma relação subordinado/subordinante, assim como um modelo pedagógico que busque uma postura humanizada não escapa da relação oprimido/ opressor17,18.
Assim, o planejamento de estratégicas educativas, como este estudo relata, deve ser executado pelos diversos sujeitos do processo, ou seja, gestores locais do SUS, profissionais de saúde, professores e alunos. Este diálogo, dinâmico e construtivo, pode ser um importante paradigma de integração ensino-serviço visando uma formação integral e multidisciplinar dos profissionais, atendendo as exigências das Diretrizes Curriculares Nacionais.
Conhecer as realidades locais é parte fundamental das ações de saúde de maneira a direcioná-las ao acolhimento das necessidades, demandas e queixas, pautadas nos princípios da equidade e integralidade do SUS.
Identificar as necessidades referidas pode contribuir na organização do processo de trabalho nas US e diminuir as barreiras para o acesso aos serviços públicos odontológicos.
AGRADECIMENTOS
Os autores agradecem aos alunos e preceptores que participaram do Projeto nas duas Unidades de Saúde, em particular à Márcia Cunha e Mariana Bloch, então gerentes desses serviços.
REFERÊNCIAS
1. Paim JS. Desafios para a saúde coletiva no século XXI. Salvador: EDUFBA; 2006. [ Links ]
2. Tavares DMS, Simões ALA, Poggetto MTD, Silva SR. Interface ensino, pesquisa, extensão nos cursos de graduação da saúde na Universidade Federal do Triângulo Mineiro. Rev Latinoam Enferm. 2007;15(6): 1080-5.
3. Freitas SFT, Calvo MCM, Lacerda JT. Saúde coletiva e novas diretrizes curriculares em odontologia: uma proposta para graduação. Trab Educ Saúde. 2012; 10(2): 223-34.
4. Campos CMS, Bataiero MO. Necessidades de saúde: uma análise da produção científica brasileira de 1990 a 2004. Interface: Comun Saúde Educ. 2007, 11(23): 605-18.
5. Andersen R, Newman JF. Societal and individual determinants of medical care utilization in the United States. Milbank Mem Fund Q Health Soc. 1973 Mar; 51(1): 95-124.
6. Gillcrist JA, Brumley DE, Blackford JU. Community socioeconomic status and children's dental health. J Am Dent Assoc. 2001 Feb; 132(2): 213-22.
7. Travassos C, Viacava F, Fernandes C, Almeida CM. Desigualdades geográficas e sociais na utilização de serviços de saúde no Brasil. Ciênc Saúde Coletiva. 2000 Jan-Jun; 5(1): 133-49.
8. Dias-da-Costa JS, Presser AD, Zanolla AF, Ferreira DG, Perozzo G, Freitas IBA et al. Utilização dos serviços ambulatoriais por mulheres: estudo de base populacional no Sul do Brasil. Cad Saúde Pública. 2008 Dez; 24(12): 2843-51.
9. Soares CB, Ávila LK, Salvetti MG. Necessidades (de saúde) de adolescentes do D.A. Raposo Tavares, SP, referidas à família, escola e bairro. Rev Bras Crescimento e Desenvol Humano. 2000 Ago; 10(2): 19-34.
10. Campos CMS, Mishima SM. Necessidades de saúde pela voz da sociedade civil e do Estado. Cad Saúde Pública. 2005; 21(4): 1260-8.
11. Linhares MSC, Freitas CASL, Teixeira AKM, Dias RV, Flor SMC, Soares JSA et al. Programa de educação para o trabalho e vigilância em saúde. Trab Educ Saúde. 2013; 11(3): 679-92.
12. Cavalcanti YW, Cartaxo RO, Padilha WWN. Educação odontológica e sistema de saúde brasileiro: práticas e percepções de estudantes de graduação. Arq Odontol. 2010;46(4): 224-31.
13. Brasil. Ministério da Saúde. Ministério da Educação. Portaria Interministerial no. 1802, de 26 de agosto de 2008. Institui o Programa de Educação pelo Trabalho para a Saúde. Diário Oficial da União, 27 ago 2008: Seção. 1(27).
14. São Paulo. Universidade de São Paulo. Secretaria Municipal da Saúde de São Paulo. Projeto PETSaúde USP-Capital, 2010-2012. São Paulo, 2009.
15. Brasil. Ministério da Saúde. Secretaria de Atenção à Saúde. Secretaria de Vigilância em Saúde. Departamento de Atenção Básica. Coordenação Geral de Saúde Bucal. SB Brasil 2010: pesquisa nacional de saúde bucal. Resultados principais. Brasília: Ministério da Saúde; 2011.
16. Martins AMEBL, Barreto SM, Podeus IA. Fatores relacionados à autopercepção da necessidade de tratamento odontológico entre idosos. Rev Saúde Pública. 2008 Jun; 42(3): 487-96.
17. Freire P. Pedagogia do oprimido. 43ª. ed. São Paulo: Paz e Terra; 1999.
18. Santos M. A natureza do espaço: técnica e tempo. Razão e emoção. São Paulo: Hucitec; 1996.
19. Haikal DS, Paula AMB, Martins AMEBL, Moreira AN, Ferreira FF. Autopercepção da saúde bucal e impacto na qualidade de vida do idoso: uma abordagem quanti-qualitativa. Ciênc Saúde Coletiva. 2011; 16(7): 3317-29.
20. Moreira RS, Nico LS, Sousa MLR. Fatores associados à necessidade subjetiva de tratamento odontológico em idosos brasileiros. Cad Saúde Pública. 2009; 25(12): 2661-71.
21. Narvai PC, Antunes JLF. Saúde bucal: a autoperceção da mutilação e das incapacidades. In: Lebrão ML, Duarte YAO, organizadores. SABE – Saúde, Bem-estar e Envelhecimento. O Projeto SABE no município de São Paulo: uma abordagem inicial. Brasília: Organização Pan- Americana de Saúde; 2003.
22. Sheiham A, Tsakos G. Oral health needs asscesments. In: Pine C, Harris R, editors. Community oral health. Mew Malden: Quintessence Publishing Company Limited; 2007.
23. Brasil. Ministério do Planejamento, Orçamento e Gestão. Instituto Brasileiro de Geografia e Estatística. Diretoria de Pesquisas. Coordenação de Trabalho e Rendimento. Pesquisa Nacional por Amostra de Domicílios. Um Panorama da Saúde no Brasil: acesso e utilização dos serviços, condições de saúde e fatores de risco e proteção à saúde, 2008. Rio de Janeiro: IBGE; 2010.
24. Rohr RIT, Barcellos LA. As barreiras de acesso para os serviços odontológicos. UFES Rev Odontol. 2008; 10(3): 37-41.
25. Peres MA, Iser BPM, Boing AF, Yokota RTC, Malta DC, Peres KG. Desigualdades no acesso e na utilização de serviços odontológicos no Brasil: análise do Sistema de Vigilância dos Fatores de Risco e Proteção para Doenças Crônicas por Inquérito Telefônico (VIGITEL 2009). Cad Saúde Pública. 2012; 28 Supl: S90-S100.
26. Cunha BAT, Marques RAA, Castro CGJ, Narvai PC. Saúde bucal em Diadema: da odontologia escolar à estratégia saúde da família. Saúde Soc. 2011; 20(4): 1033-45.
27. Chaves SCL, Soares, FF, Rossi TRA et al. Características do acesso e utilização de serviços odontológicos em municípios de médio porte. Ciênc Saúde Coletiva. 2012; 17(11): 3115-24.
28. Frias AC, Antunes JLF, Junqueira SR, Narvai PC. Determinantes individuais e contextuais da prevalência de cárie dentária não tratada no Brasil. Rev Panam Salud Publica. 2007; 22(4): 279-85.
29. Junqueira SR, Frias AC, Zilbovicius C, Araujo ME. Saúde bucal e uso dos serviços odontológicos em função do Índice de Necessidades em Saúde: São Paulo, 2008. Ciênc Saúde Coletiva. 2012; 17(4): 1015-24.
30. Fernandes ETP, Ferreira EF. Consciência do direito ao atendimento odontológico entre usuários de uma clínica de ensino. Saúde Soc. 2010; 19(4): 961-8.













