Serviços Personalizados
Artigo
Links relacionados
Compartilhar
Revista de Cirurgia e Traumatologia Buco-maxilo-facial
versão On-line ISSN 1808-5210
Rev. cir. traumatol. buco-maxilo-fac. vol.10 no.3 Camaragibe Jul./Set. 2010
ARTIGOS DE ATUALIZAÇÃO E CLÍNICOS
Auxílio da prototipagem na reconstrução mandibular: caso clínico
Stereolithographic modeling technology applied in mandibular reconstruction: a case report
Gleysson Matias de AssisI; Suzete Rovira Pereira da SilvaI; Paulo Hemerson de MoraesI; José Ivo Queiroz do AmaralII; José Sandro Pereira da SilvaII; Adriano Rocha GermanoII
IGraduado em Odontologia- Universidade Federal do Rio Grande do Norte - UFRN, Estagiário da Área de Cirurgia e Traumatologia Buco-Maxilo-Facial – UFRN
IIProfessor Doutor Área de Cirurgia e Traumatologia Buco-Maxilo-Facial – Universidade Federal do Rio Grande do Norte – UFRN
RESUMO
Diversas imagens são utilizadas dentro da Cirurgia e Traumatologia Buco-Maxilo-Facial, visando avaliar lesões patológicas, com finalidades diagnósticas e terapêuticas. Nas cirurgias das lesões patológicas da região facial, a imaginologia oferece ferramentas úteis para a obtenção de um plano de tratamento efetivo, ou seja, restabelecimento da forma e função com ausência de recidiva. Dentre essas ferramentas, temos a possibilidade de utilizar os modelos de prototipagem rápida (PR). Por meio de caso clínico discutiremos as vantagens da utilização da PR, enfatizando vários aspectos, tais como: previsibilidade, tempo cirúrgico, controle do seguimento condilar, simetria facial, entre outros. O presente artigo relata um caso clínico, de um paciente com uma neoplasia benigna na região posterior de mandíbula, onde foi instituída a exérese do tumor por meio de uma ressecção com perda da continuidade mandibular, associada a uma reconstrução primária com osso autógeno. O biomodelo de PR foi utilizado, auxiliando nas decisões pré e transoperatórias, tendo se alcançado um resultado satisfatório. O paciente encontra-se sem sinais de recidiva após 03 anos de cirurgia.
Descritores: Procedimento Cirúrgico; Doenças maxilomandibulares; Modelos biológicos.
ABSTRACT
Several images are needed in oral and maxillofacial surgery to evaluate pathologic lesions for the purpose of diagnosis and treatment. In surgery of the facial region imagenology provides useful tools for obtaining an effective treatment plan, that is one that achieves the reestablishment of form and function without recurrence. In the present study a rapid prototyping model (PM) was employed. On the basis of a clinical case, the advantages of using PM are discussed, highlighting a number of aspects such as predictability, duration of surgery, control of the condyle, and facial symmetry among others. This paper reports a clinical case of a patient with a benign tumor on the posterior region of the jaw which was excised by resection with a loss of jaw continuity associated with a primary reconstruction using autogenous bone. The PM biomodel was used to help in decision making pre- and transoperatively. The patient is well with no signs of recurrence 3 years after surgery.
Descriptors: surgical procedures, jaw diseases, biological models.
INTRODUÇÃO
Comumente, alguns defeitos encontrados no esqueleto facial são ocasionados pelo tratamento de algumas condições patológicas que necessitam de abordagens mais "agressivas". Após a exérese de lesões tumorais de grandes dimensões na região buco-maxilo-facial, torna-se um grande desafio a reabilitação estética e funcional da região afetada. Os modelos tridimensionais obtidos a partir da Prototipagem Rápida mostram-se uma importante ferramenta, auxiliando no tratamento dessas lesões, facilitando as reconstruções, além de diminuírem a morbidade associada a estes procedimentos. A reconstrução da mandíbula é um desafio ao cirurgião, uma vez que sua anatomia é complexa e apresenta um papel importante na função mastigatória, fonação e deglutição. Sua composição no terço inferior da face é fundamental para oferecer uma harmonia facial. (1,2).
Os sistemas de prototipagem podem ser classificados em sistemas baseados em líquidos (Esteolitografia-SLA); sistemas baseados em pó (Sinterização Seletiva a Laser –SLS) e sistemas baseados em sólidos (Modelagem por Deposição de Material Fundido – FDM).(3)
A Estereolitografia é uma típica modalidade da prototipagem rápida. Essa tecnologia foi primeiramente introduzida na engenharia mecânica e usada, principalmente, para avaliar a facilidade de produção e montagem de produtos projetados anteriormente a sua real confecção(4). Sua aplicação vem ampliando dentro de outros campos da área da saúde, entre elas a Cirurgia e Traumatologia Buco-Maxilo-Facial.
Os modelos estereolitográficos começaram a ser usados a partir de 1980(1), tornando-se um valioso auxílio para os métodos tradicionais no planejamento dos tratamentos reconstrutivos, após ressecção de tumores, anormalidades de desenvolvimentos ou reconstruções traumáticas (1,5).
Esse método é baseado no escaneamento das tomografias computadorizadas que irá reproduzir fielmente todos os detalhes anatômicos nos modelos confeccionados em resina, dada através da polimerização de um líquido resinoso sensível aos raios ultravioleta, usando um feixe a laser. Em adição à resina, os modelos estereolitográficos podem ser confeccionados a partir de outros materiais, como estratos de celulose, hidroxiapatita, cimentos de fosfato de cálcio ou outros plásticos 1. Todavia, os modelos em resina são predominantemente utilizados, por apresentarem maior resistência tornando melhor o manuseio, além de permitirem ser esterilizados e usados no período transoperatório.
Nos sistemas baseados em pó (SLS), a construção dos biomodelos é obtida a partir de materiais na forma de pó sensíveis ao laser de dióxido de carbono, guiados por espelhos controlados por um sistema computacional. Os modelos são opacos e exigem um trabalho para melhorar o acabamento (jateamento de areia e polimento) das superfícies que é abrasiva e porosa. Assim como na estereolitografia, diversos materiais podem ser utilizados para confecção do protótipo. (3)
Na confecção de modelos de prototipagem a partir de materiais sólidos (FDM), o processamento é obtido a partir de um filamento de material termoplástico (poliéster, polipropileno, elastômeros, policarbonato, entre outros) aquecido e endurecido através de uma cabeça injetora que deposita continuamente o material, formando, assim, as camadas do biomodelo pré-estabelecido pelo sistema de computador. (3)
A prototipagem usa tecnologias computacionais e técnicas de processamento de imagens para possibilitar a confecção de um complexo modelo plástico em três dimensões (3D) com precisões dimensionais e anatômicas fiéis às regiões correspondentes, originadas geralmente, a partir de tomografias computadorizadas (TC) (1), embora as imagens de ressonância magnética e ultrassonografia possam ser utilizadas como arquivos imaginológicos de origem para confecção dos modelos tridimensionais(6).
Esses modelos podem ser utilizados nos períodos pré e trans-cirúrgico. No primeiro, auxiliam no planejamento das demarcações dos traçados das osteotomias e modelagem das placas de reconstrução, possibilitando um ensaio da cirurgia no modelo, denotando no transoperatório, redução do tempo cirúrgico e conseqüentemente diminuição de custos hospitalares 1,2. Além disso, a precisão dimensional e anatômica dos modelos no planejamento pré-operatório permite a mensuração de todo o segmento ósseo a ser substituído, antecipando o tamanho, a forma e a característica do enxerto ósseo necessário para a correção do defeito, mostrando a localização e orientação dos fragmentos ósseos. Quando do ajuste das placas, podemos utilizar o lado contralateral como referência, visando simetria facial e planejar as dimensões dos parafusos e suas posições, permitindo, muitas vezes, abordagens intrabucais.
A complexidade do tratamento de lesões patológicas que irão ser tratadas, sobretudo por técnicas de ressecção, nos remete, se possível, à utilização da prototipagem rápida não apenas por oferecer melhores condições para efetuação de uma segura exérese do tumor, mas por restabelecer mais fielmente as formas anatômicas e funcionais dessa região. Isso foi um dos motivos por que a utilizamos no caso relatado.
RELATO DE CASO
Paciente leucoderma, 14 anos de idade, gênero masculino, foi encaminhado à Área de Cirurgia e Traumatologia Buco-Maxilo-Facial (UFRN) com uma assimetria facial, provocada pelo aumento de volume do lado direito da mandíbula (Figura 1). No exame intrabucal, verificou-se a ausência do segundo molar 47. Os exames de imagens demonstraram uma grande lesão radiolúcida com inclusões dentárias do 47 e 48 associada, de sugestividade tumoral, intraóssea envolvendo ramo ascendente e corpo mandibular (Figura 2). O paciente inicialmente foi submetido a uma biópsia incisional em áreas representativas da lesão para envio da peça cirúrgica para avaliação histopatológica, confirmando o diagnóstico de ameloblastoma de natureza sólida.
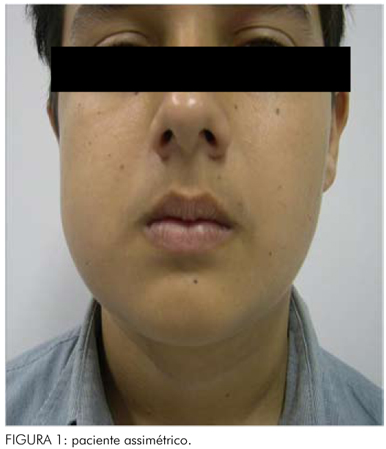
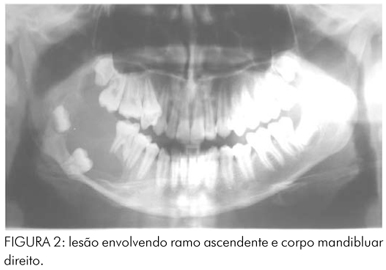
Do ponto de vista filosófico, optou-se por um tratamento considerado "radical", representado por uma ressecção parcial 7. Um biomodelo foi utilizado com o intuito de minimizar a morbidade e otimizar o resultado final.
Por meio das imagens obtidas na tomografia computadorizada, foi possível confeccionar um modelo tri-dimensional de resina opaca através da técnica de Sinterização Seletiva a Laser, sob um protocolo que inclui, entre outras informações, a espessura do corte e intervalos de reconstrução de 1 mm, para viabilizar uma prototipagem adequada.
No período pré-operatório, foi planejado e realizado o ensaio da ressecção parcial do osso da mandíbula, tomando por base a TC e a radiografia panorâmica. A partir da osteotomia realizada no modelo, foi possível determinar, precisamente, o tamanho e a forma do enxerto ósseo a ser utilizado para a correção do defeito e, consequentemente, a escolha do sítio doador. A crista anterior do osso ilíaco foi o local de escolha, por necessitar de grande quantidade óssea para reconstrução. Além disso, a simulação no modelo possibilitou o aperfeiçoamento da escolha, adaptação e fixação da placa reconstrutiva, denotando uma reconstrução com contornos anatômicos mais precisos, favorecendo um melhor restabelecimento funcional, utilizando o lado contralateral como guia para evitar sobrecontornos (Figura 3).
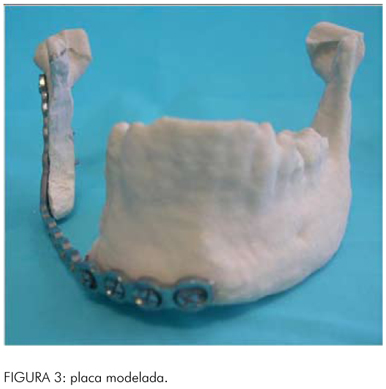
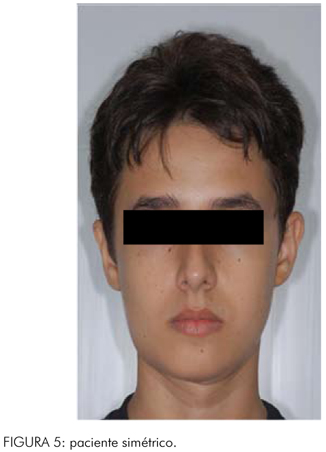
Durante o transoperatório, foi realizado o acesso submandibular para visualização do corpo e ramo ascendente direito da mandíbula juntamente com a lesão tumoral. Foram realizadas as demarcações na mandíbula, de acordo com o ensaio cirúrgico, realizado no biomodelo, seguindo a exérese do tumor e colocação da placa reconstrutiva, previamente modelada na cirurgia de modelo. O enxerto neste momento foi adaptado ao defeito, sendo fixado com parafusos e fio de aço. A placa de reconstrução sem sistema de travamento (Locking) exigiu um bloqueio maxilomandibular por 30 dias, para promover a imobilidade do enxerto. Verificou-se, durante a aplicação da placa, uma facilidade na adaptação devido às mínimas alterações necessárias durante o transoperatório denotando diminuição no tempo cirúrgico (Figura 4). O paciente encontra-se em acompanhamento pós-operatório de três anos, sem sinais de recidiva, com bom aspecto estético e funcional (Figura 5).
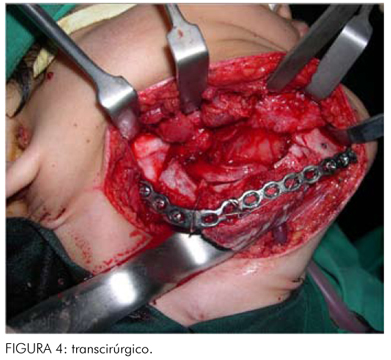
DISCUSSÃO
Os modelos de prototipagem auxiliam no entendimento do paciente sobre sua condição, possibilitam uma maior clareza diagnóstica e otimizam o plano de tratamento (1). No caso apresentado, a obtenção do biomodelo em resina opaca limitou a identificação dos limites da lesão, o que serviu de base para a ressecção.
Para a obtenção de modelos tridimensionais podem ser utilizados diversos recursos imaginológicos (6). Entretanto, adotamos a tomografia computadorizada (TC) como exame padrão para confecção dos protótipos, uma vez que a própria literatura considerara esse tipo de imagem ideal.
A fidelidade dos detalhes anatômicos só será alcançada, se houver um rigoroso padrão de qualidade em todos os estágios do processo de fabricação (6). Visto que, uma série de artefatos pode criar distorções que será transmitida ao modelo, gerando imprecisões no ato cirúrgico. É importante aplicar um protocolo de obtenção de imagens conforme rotina das instituições ou empresas que fornecem esses biomodelos.
O biomodelo do caso clínico possibilitou a modelagem da placa de reconstrução, desgastando o "tumor" durante o ensaio cirúrgico no laboratório para alcançar o mesmo contorno do lado contralateral, evitando desgaste da lesão no transoperatório, evitando assim que células neoplásicas pudessem permanecer no sítio cirúrgico e provocar recidivas. Possibilidade discutida por Martins e Fávaro em 2004 (8).
Foi possível também mensurar o tamanho do segmento perdido e avaliar qual seria a melhor área doadora e se o enxerto poderia ser livre ou microvascularizado. Diante de um defeito de 8 cm, por ser uma lesão benigna e por se tratar de um paciente jovem onde seria feita uma reconstrução primária, ou seja, um leito receptor com bom potencial de incorporação e ausência de fibrose, optou-se pelo enxerto ósseo da crista anterior do ilíaco sem anastomose microcirúrgica. Escolha esta baseada nos resultados obtidos por Pogrel et al. em 1997(9).
A diminuição do tempo cirúrgico, dos custos hospitalares e a menor perda sanguínea são fatores citados na literatura como vantagens quando da utilização dos biomodelos (10). Estes fatores são importantes e devem ser levados em consideração, haja vista as condições sócio-econômicas do nosso país.
Arvier et al. (11) relatam desvantagens dos biomodelos quando houver a necessidade de uma emergência, devido ao tempo requerido para sua aquisição ou no detalhamento das imagens tomográficas, pois o protótipo depende da imagem tomográfica inicial. Relata também que a presença de artefatos, como restaurações metálicas, próteses e aparelhos ortodônticos, podem produzir distorções nas tomografias e, como consequência, prejudicar a qualidade do modelo de prototipagem.
Tendo alcançado fidelidade no modelo de PR, em nossa opinião, é possível controlar melhor a posição pré-operatória do côndilo mandibular no momento do ensaio cirúrgico e transportar essa posição no transoperatório utilizando a placa pré-modelada. Também é preciso enfatizar que os biomodelos podem ser utilizados para confecção de próteses customizadas, ou seja, personalizadas, creditando, ainda mais, previsibilidade ao procedimento. Essa possibilidade vem sendo relatada por diversos autores na literatura (12,13).
CONCLUSÃO
A utilização do biomodelo de PR foi um fator importante no resultado final do caso relatado, alcançando boa simetria facial, função mandibular e oclusão satisfatória, além de diminuir o tempo cirúrgico e permitir uma menor perda sanguínea.
REFERÊNCIAS
1. Cunningham Jr LL, Madsen MJ, Peterson G. Stereolithographic modeling technology applied to tumoral resection. J Oral Maxillofac Surg. 2005;63(6):873-8. [ Links ]
2. Powers DB, Edgin WA, Tabatchnick L. Stereolithography: a historical review and indications for use in the management of trauma. J Craniomaxillofac Trauma. 1998;4(3):16-23. [ Links ]
3. Cavalcanti MGP. Diagnóstico por imagem da face. São Paulo: Santos; 2008. [ Links ]
4. Choi JY, Choi JH, Kim NK, Kim Y, Lee JK, Kim MK, Lee JH, Kim MJ. Analysis of errors in medical rapid prototyping models. Int J Oral Maxillofac Surg. 2002 Feb;31(1):23-32. [ Links ]
5. Bill JS, Reuther JF, Dittmann W, Kübler N, Meier JL, Pistner H, Wittenberg G. Stereolithography in oral and maxillofacial operation planning. Int J Oral Maxillofac Surg. 1995 Feb;24(1 Pt 2):98-103. [ Links ]
6. Winder J, Bibb R. Medical rapid prototyping technologies: state of the art and current limitations for application in oral and maxillofacial surgery. J Oral Maxillofac Surg. 2005 Jul;63(7):1006-15. [ Links ]
7. Ellis III E. Tratamento cirúrgico das lesões patológicas orais. In: Peterson LJ. Cirurgia oral e maxilofacial contenporânea. 4 ed. Rio de Janeiro: Elsevier; 2005. p.509-32. [ Links ]
8. Martins WD, Fávaro DM. Recurrence of an ameloblastoma in an autogenous iliac bone graft. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2004 Dec;98(6):657-9. [ Links ]
9. Pogrel MA, Podlesh S, Anthony JP, Alexander J. A comparison of vascularized and nonvascularized bone grafts for reconstruction of mandibular continuity defects. J Oral Maxillofac Surg. 1997 Nov;55(11):1200-6. [ Links ]
10. Brown GA, Milner B, Firoozbakhsh K. Application of computer-generated stereolithography and interpositioning template in acetabular fractures: a report of eight cases. J Orthop Trauma. 2002 May;16(5):347-52. [ Links ]
11. Arvier JF, Barker TM, Yau YY, D'Urso PS, Atkinson RL, McDermant GR. Maxillofacial biomodelling. Br J Oral Maxillofac Surg. 1994 Oct;32(5):276-83. [ Links ]
12. Hughes CW, Page K, Bibb R, Taylor J, Revington P. The custom-made titanium orbital floor prosthesis in reconstruction for orbital floor fractures. Br J Oral Maxillofac Surg. 2003 Feb;41(1):50-3. Erratum in: Br J Oral Maxillofac Surg. 2003 Jun;41(3):209. [ Links ]
 Endereço para correspondência:
Endereço para correspondência:
Adriano Rocha Germano
Universidade Federal do Rio Grande do Norte-Departamento de Odontologia – DOD-UFRN
Prof. Dr. Adriano Rocha Germano, Área de Cirurgia e Traumatologia Buco-Maxilo-Facial
Av. Salgado Filho, 1787-Lagoa Nova
Natal - RN CEP 59056-000
Recebido em 17/09/2009
Aprovado em 17/11/2009













