Serviços Personalizados
Artigo
Links relacionados
Compartilhar
Revista de Cirurgia e Traumatologia Buco-maxilo-facial
versão On-line ISSN 1808-5210
Rev. cir. traumatol. buco-maxilo-fac. vol.10 no.4 Camaragibe Set./Dez. 2010
ARTIGOS ORIGINAIS
Análise das intercorrências e complicações em instalação de implantes dentais - um estudo retrospectivo
Analysis of intercurrences and complications in the placement of dental implants - a retrospective study
Alessandro Costa da SilvaI; Antônio Carlos de CamposII; Roger William Fernandes MoreiraIII
IDoutorando em Cirurgia Buco-Maxilo-Facial (Faculdade de Odontologia da Universidade de São Paulo)
IIProfessor Titular em Cirurgia Buco-Maxilo-Facial (Faculdade de Odontologia da Universidade de São Paulo)
IIIProfessor Livre Docente em Cirurgia Buco-Maxilo-Facial (Faculdade de Odontologia da Universidade de Campinas)
RESUMO
Intrinsecamente, todo procedimento cirúrgico apresenta um certo índice de intercorrências e/ou complicações associadas. Hemorragias, infecções, parestesias ou disestesias e perda primária dos implantes são algumas das intercorrências e complicações mais comuns relacionadas a procedimentos cirúrgicos para implantodontia. Este estudo avaliou retrospectivamente o índice de intercorrências e complicações após cirurgia para a instalação de implantes dentais osteointegráveis. Foram avaliados, retrospectivamente, 660 prontuários clínicos de pacientes submetidos à instalação de implantes osteointegráveis no período de 8 anos, atendidos na Área de Cirurgia Buco-Maxilo-Facial da Faculdade de Odontologia de Piracicaba - Unicamp. Os resultados demonstraram que houve um maior índice de intercorrências e complicações quando os pacientes eram atendidos por alunos de especialização (p= 0,015) e quando o exame por imagem realizado era somente a radiografia panorâmica convencional (p= 0,011). Os resultados demonstraram também um maior índice de intercorrências e complicações nos pacientes quando estes eram submetidos a procedimentos cirúrgicos de reconstrução óssea alveolar (p< 0,0001). A presença de infecção pós-operatória influenciou significativamente para o aumento no índice de perda primária de implantes (p< 0,0001).
Descritores: Implantes dentários; Complicações; Reconstrução óssea.
ABSTRACT
Intrinsically, every surgical procedure presents a certain rate of associated intercurrences and/or complications. Hemorrhages, infections, paresthesias or dysesthesias and primary loss of implants are some of the most common intercurrences and complications related to surgical procedures in implant dentistry. This study conducted a retrospective evaluation of the rate of intercurrences and complications related to patients submitted to osseointegratable dental implant placement. A retrospective evaluation was made of 660 clinical record charts of patients submitted to osseointegratable dental implants in the period of 8 years, attended in the Oral and Maxillofacial Surgery Department of Piracicaba Dental School - Unicamp. The results showed that there was a higher rate of intercurrences and complications when patients were attended by residents (p= 0.015) and when the panoramic radiograph was the only preoperative image exam requested (p= 0.011). The results also showed a higher rate of intercurrences and complications in patients when they were submitted to surgical procedures of alveolar bone reconstruction (p< 0.0001). The presence of post-operative infection had a significant influence on the increase in the primary loss of implants (p< 0.0001).
Descriptors: Dental implants; Complications; Bone reconstruction
INTRODUÇÃO
Nas últimas três décadas, a terapêutica reabilitadora, através de implantes dentais osteointegráveis, vem se tornando uma realidade cada vez mais comum na clínica odontológica.
O desenvolvimento dos implantes osteointegráveis iniciou em 1952 e fundamentou-se ao longo dos anos, através de diversas pesquisas clínicas e laboratoriais desenvolvidas sob critérios e controles científicos bem estabelecidos e fundamentados (BRÅNEMARK, 1983). Essas pesquisas fundamentaram a efetividade e segurança na instalação e utilização clínica de implantes dentais de titânio osteointegráveis (BRÅNEMARK, 1983).
Fatores que possam prejudicar ou causar a falha da osteointegração de implantes dentários, sejam eles inerentes ao paciente ou à técnica cirúrgica, devem ser conhecidos e estudados exaustivamente. Assim, o índice de sucesso dessa modalidade de reabilitação se tornará cada vez mais previsível, ajudando o profissional na indicação correta da técnica reabilitadora a ser utilizada.
As falhas dos implantes dentários podem ser classificadas como falhas precoces ou primárias e falhas tardias. As falhas primárias são aquelas que ocorrem antes da conexão protética ao implante; já as falhas tardias, entretanto, são aquelas que ocorrem após a conexão protética (BUSER et al., 1991).
Devido às diversas causas de perdas dentais, muitas vezes, os pacientes candidatos à reabilitação com implantes dentais apresentam-se com um rebordo alveolar residual extremamente reabsorvido, impossibilitando, dessa forma, a instalação convencional de implantes dentais osteointegráveis. Como forma de solucionar este problema, a literatura tem descrito diversos procedimentos cirúrgicos que estimulam ou reconstroem os remanescentes ósseos reabsorvidos (ROSENQUIST, 1994; TOLMAN, 1995; TRIPLETT; SCHOW, 1996; STRICKER et al., 2003).
O aparecimento de intercorrências cirúrgicas e complicações são inerentes a todo procedimento cirúrgico. A literatura tem demonstrado diferentes índices de intercorrências cirúrgicas e complicações nos diversos procedimentos cirúrgicos de reconstrução óssea alveolar atualmente disponíveis (AGHALOO; MOY, 2007).
Existe uma tendência atual para a identificação, por meio de análises retrospectivas, dos fatores de risco para as intercorrências cirúrgicas, complicações e perdas primárias de implantes osteointegráveis em pacientes submetidos a essa terapêutica reabilitadora (MCDERMOTT et al., 2003; MOY et al., 2005). O presente estudo teve como objetivo analisar retrospectivamente, de forma descritiva, analítica e estatística, o índice de intercorrências cirúrgicas e complicações bem como suas características em pacientes submetidos à instalação de implantes dentais osteointegráveis.
METODOLOGIA
Este trabalho foi realizado por meio de um estudo retrospectivo, descritivo e analítico de secção transversal através da avaliação dos prontuários clínicos odontológicos dos pacientes submetidos à terapêutica com implantes dentais osteointegráveis no período de julho de 1996 a 2004. Todos os prontuários avaliados foram de pacientes atendidos por docentes e discentes do Departamento de Cirurgia Buco-Maxilo-Facial da Faculdade de Odontologia de Piracicaba (Unicamp).
Este estudo foi realizado sob a aprovação do Comitê de Ética em Pesquisa da Faculdade de Odontologia da Universidade de São Paulo – FOUSP.
Como critério de inclusão, admitiram-se prontuários de pacientes que foram submetidos à instalação de implantes osteointegráveis e que foram acompanhados até a segunda fase cirúrgica (colocação do cicatrizador) ou, no mínimo, seis meses após a sua instalação inicial.
Os critérios de exclusão adotados foram: prontuários ou dados incompletos; pacientes que ainda estavam em tratamento cirúrgico, com acompanhamento inferior a seis meses ou que ainda não haviam sido submetidos à colocação dos cicatrizadores; pacientes submetidos à colocação de implantes sem continuidade do tratamento.
A obtenção dos dados bem como sua tabulação e avaliação foram realizadas pelo mesmo pesquisador. A compilação dos dados e sua análise em porcentagem foram realizadas através da utilização do programa Acess®1 da Microsoft, versão 2003.
Todos os pacientes deste estudo que receberam implantes osteointegráveis foram submetidos a um protocolo medicamentoso pré-operatório e pós-operatório, composto de antibióticos, anti-inflamatórios e analgésicos.
SELEÇÃO DAS VARIÁVEIS DOS FATORES DE RISCO
Relativas aos pacientes: Gênero, cor ou raça2, idade, uso de anticoncepcionais, estado de saúde geral e presença de vícios (tabagismo e/ou etilismo).
Relativas aos implantes: implantes de fase única, duas fases, colocação imediata e carga imediata.
Relativas aos procedimentos cirúrgicos de reconstrução óssea alveolar: foram divididos em enxertos: autógenos, homógenos e heterógenos. De acordo com a área doadora do enxerto autógeno: do ramo mandibular, mento, túber maxilar, crista Ilíaca, calota craniana e tíbia. Quanto à apresentação do enxerto: particulado, bloco e ambos. E quanto às técnicas cirúrgicas reconstrutivas: enxertos em bloco, elevação cirúrgica do seio maxilar, distração osteogênica e lateralização do nervo alveolar inferior.
Quanto às regiões de instalação dos implantes, foram divididas em seis (Figura 1).
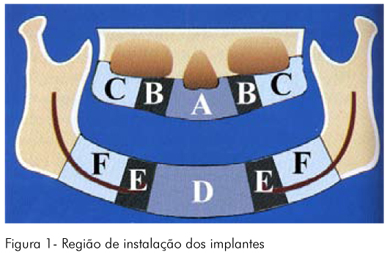
Quanto às intercorrências cirúrgicas e/ou complicações: intercorrências cirúrgicas e/ou complicações relacionadas à colocação dos implantes e aos procedimentos cirúrgicos de reconstrução óssea alveolar.
Critério de sucesso: utilizou-se o de perda primária dos implantes. Os implantes removidos antes ou no momento da reabertura cirúrgica ou logo após o período de osteointegração (4-6 meses) foram considerados como insucesso (Perda primária dos implantes).
Análise estatística: a realizada de forma descritiva, analítica e estatística através dos testes de Qui-quadrado de Pearson, Exato de Fisher ou sua extensão e de regressão logística. (p<0,05).
RESULTADOS
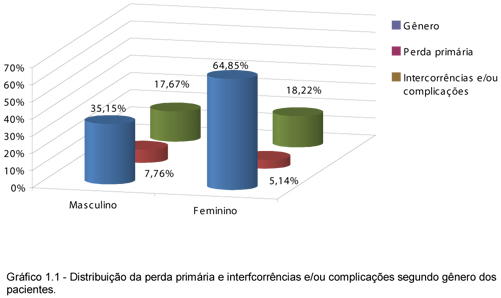
Dos pacientes submetidos à terapia com implantes, 660 prontuários preencheram os critérios de inclusão. 428 indivíduos foram do gênero feminino e 232, do gênero masculino (Gráfico 1.1). Proporcionalmente, houve um maior índice de perda primária de implantes entre os homens (7,76%), embora tenha havido um maior índice de intercorrências e/ou complicações (18,22%) entre as mulheres.
No total dos 1.649 implantes instalados, houve uma perda primária de 62 implantes (3,76%), ocorrida em 40 pacientes. A maioria dos pacientes apresentava-se entre a terceira e a quarta década de vida (50,61%). Cerca de 40% dos pacientes entre a terceira e quarta década de vida que se submeteram à terapêutica com implantes necessitaram de algum procedimento cirúrgico de reconstrução óssea alveolar. Os indivíduos com idade menor ou igual a 20 anos foram os que necessitaram de um maior índice de procedimentos cirúrgicos de reconstrução óssea alveolar (43,14%).
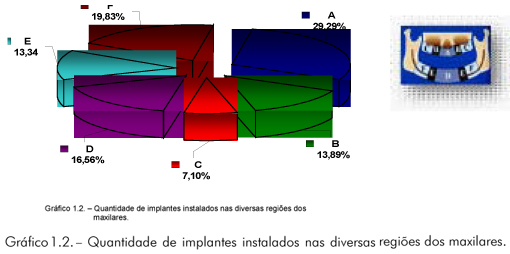
A maioria dos implantes (29,29%) foi instalada na região anterior de maxila (Região A), e a minoria (7,10%), na região posterior de maxila (Região C) (Gráfico 1.2). Houve uma maior perda primária de implantes na região anterior de maxila (5,13%), principalmente no grupo dos pacientes submetidos a procedimentos cirúrgicos de reconstrução óssea alveolar, porém sem relevância estatística para esta relação (6,09%) (Gráfico 1.2). Os fatores idade, gênero, vícios, condição sistêmica e localização da instalação dos implantes não apresentaram relação estatisticamente significativa para o aparecimento de intercorrências e/ou complicações e perda primária de implantes.
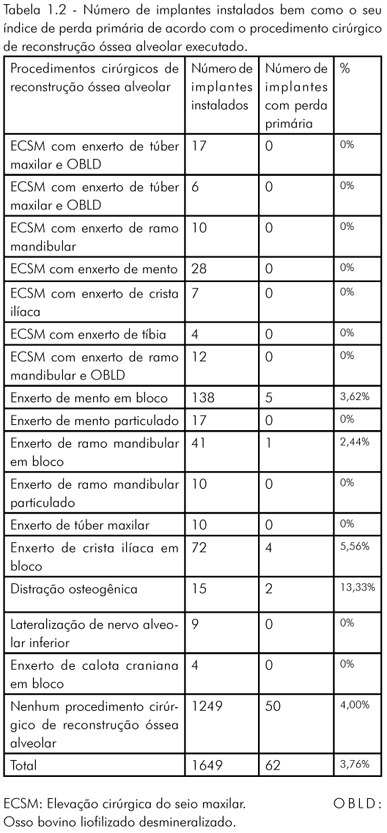
Entre os 62 implantes que sofreram perda primária, 12 implantes foram instalados em regiões submetidas previamente a procedimentos cirúrgicos de reconstrução óssea alveolar. 50 implantes foram instalados em regiões que não foram submetidas a procedimentos cirúrgicos de reconstrução óssea alveolar. Dentre as técnicas cirúrgicas de reconstrução óssea alveolar, a distração osteogênica foi a que apresentou um maior índice de perda primária de implantes (13,33%). Do grupo dos enxertos ósseos autógenos, os da crista ilíaca foram os que tiveram o maior índice de perda primária dos implantes (5,56%) (Tabela 1.1).
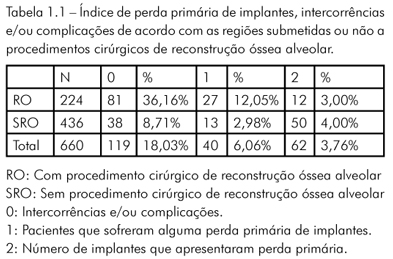
Do total de pacientes (660), 6,06% indivíduos sofreram alguma perda primária de implante. 3,76% de todos os implantes instalados (1.649) sofreram perda primária. 3% e 4%, respectivamente, dos implantes instalados em pacientes submetidos ou não a procedimentos cirúrgicos de reconstrução óssea alveolar sofreram alguma perda primária de implantes. 12,05% dos pacientes submetidos a algum procedimento cirúrgico de reconstrução óssea alveolar sofreram alguma perda primária de implantes (Tabela 1.2). A perda primária de implantes não apresentou relação estatisticamente significativa para regiões submetidas ou não a procedimentos cirúrgicos de reconstrução óssea alveolar. Contudo, os pacientes que se submeteram a procedimentos cirúrgicos de reconstrução óssea alveolar apresentaram uma chance quatro vezes maior para o acontecimento de intercorrências e/ou complicações (p< 0,0001) (Tabela 1.2).
Entre os 660 pacientes atendidos, 224 submeteram-se a procedimentos cirúrgicos de reconstrução óssea alveolar para fins de implantodontia. Ocorreram sete casos de distração osteogênica, sendo quatro deles associados a enxerto ósseo e três, sem enxerto ósseo. No grupo dos quatro pacientes que se submeteram a enxerto ósseo, houve a exposição e perda do enxerto em dois deles. Em um caso, houve a utilização de malha de titânio, e, no outro a utilização de barreira de teflon. No grupo e não houve colocação simultânea de enxerto, m que houve lesão do nervo alveolar inferior (NAI) em um dos casos (Tabela 1.3). Não houve relação estatisticamente significativa entre a ocorrência de intercorrências e/ou complicações e os pacientes submetidos ou não a procedimentos cirúrgicos reconstrutivos (Tabela 1.3). Não houve também relação estatisticamente significativa entre as diferentes áreas doadoras (mento, ramo mandibular, túber maxilar, calota craniana, crista ilíaca e tíbia) com a ocorrência de intercorrências cirúrgicas e/ou complicações. O enxerto de tíbia foi utilizado para elevação cirúrgica do seio maxilar bilateral.
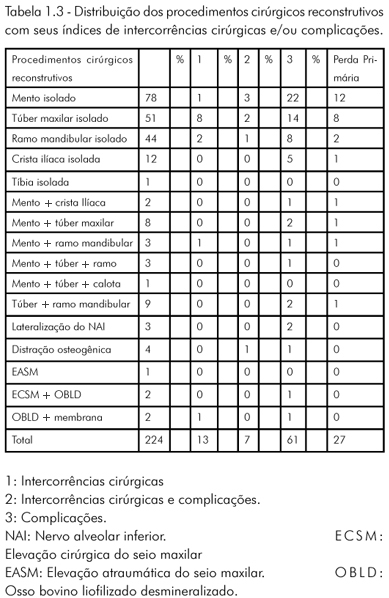
Diversos tipos de intercorrências cirúrgicas e complicações ocorreram nos 119 pacientes vítimas desses eventos. 22 eventos de somente intercorrências cirúrgicas ocorreram em 14 pacientes. 155 eventos de somente complicações ocorreram em 97 pacientes e 14 eventos de intercorrências cirúrgicas e complicações ocorreram em 8 pacientes (Tabelas 1.4 e 1.5).
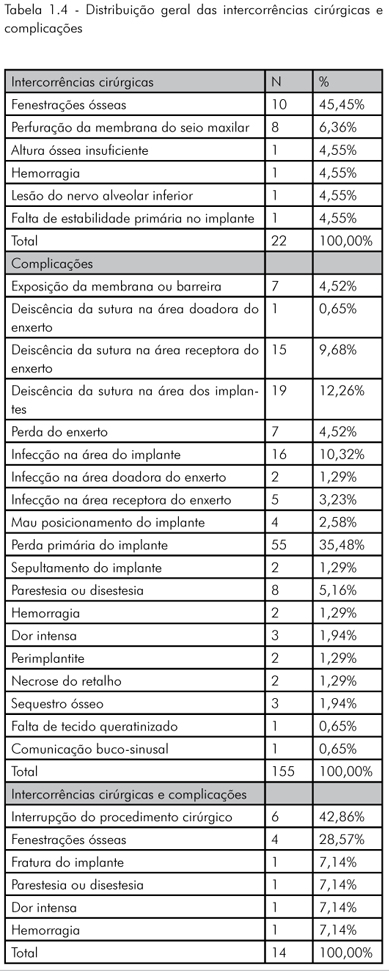
Dentre os casos em que houve exposição pós-operatória das membranas ou barreiras, duas foram de titânio, três de alumina e outras duas de teflon. Todas as infecções ocorridas na área doadora do enxerto aconteceram na região do mento. Todos os casos em que houve fenestrações ósseas das roscas do implante foram tratados com enxertos ósseos associados à utilização de membranas ou barreiras.
Dos 1.649 implantes instalados, 18 implantes que foram instalados em 16 pacientes apresentaram infecção, sendo que 10 deles acabaram sofrendo perda primária.
Todos os implantes que sofreram infecção foram instalados, segundo o protocolo de duas fases cirúrgicas. Três implantes que apresentaram infecção e perda primária foram instalados em regiões que foram submetidas previamente a procedimentos cirúrgicos de reconstrução óssea alveolar com enxerto de mento em bloco. Dois implantes que apresentaram infecção, porém sem sofrer perda primária, foram instalados em regiões submetidas previamente à técnica de lateralização do nervo alveolar inferior, sendo que esses dois implantes foram instalados no mesmo paciente. Os outros 13 implantes que sofreram infecção foram instalados em regiões que não foram submetidas a nenhum tipo de procedimento cirúrgico de reconstrução óssea alveolar.
A fenestração óssea de uma ou mais paredes ocorreu durante a instalação de 50 implantes em 14 pacientes, sendo que desses 50 implantes, quatro sofreram perda primária (Tabela 1.4).
Os alunos de especialização apresentaram um maior índice de intercorrências e/ou complicações relacionadas tanto com o total dos pacientes (18,95%) como com o grupo de pacientes submetidos a procedimentos cirúrgicos de reconstrução óssea alveolar (40,59%) (Tabela 1.5).
Não houve relação estatisticamente significativa para o aumento do índice de perda primária de implantes quando os pacientes eram atendidos por alunos de especialização, porém houve um aumento estatisticamente significativo no índice de intercorrência e/ou complicações nos pacientes submetidos (p=0,030) ou não (p=0,009) a procedimentos cirúrgicos de reconstrução óssea alveolar quando atendidos por alunos de especialização.
Os pacientes apresentaram uma chance três vezes maior de terem intercorrência cirúrgicas quando atendidos por alunos de especialização do que por alunos de mestrado e/ou doutorado.
Entre os 660 pacientes deste estudo, 18,03% deles apresentaram algum tipo de intercorrência e/ou complicação. No grupo de pacientes submetidos a procedimentos ósseos reconstrutivos (224), 36,16% apresentaram alguma intercorrência e/ou complicação (Tabela 1.6).
Do total de pacientes, 61,52% foram avaliados e atendidos com apenas radiografia panorâmica. Dos 224 pacientes submetidos a procedimentos cirúrgicos de reconstrução óssea alveolar, 89 deles foram realizados somente com radiografia panorâmica, e 112 deles foram realizados com panorâmica e tomografia linear. Houve um aumento significativo no índice de intercorrências cirúrgicas, quando os pacientes eram submetidos apenas à radiografia panorâmica como exame de imagem pré-operatório (p= 0,011) (Tabela 1.6). Os pacientes apresentaram uma chance duas vezes maior de terem alguma intercorrência cirúrgica, quando submetidos, no pré-operatório, à, apenas, radiografia panorâmica sem tomografia linear.
A tabela 1.7 demonstrou a chance relativa através de teste univariado e multivariado para perda primária de implantes relacionados com suas variáveis cirúrgicas. A análise estatística univariante demonstrou que apenas a infecção na região do implante teve influência estatística na perda primária desses elementos (p< 0,0001). Os pacientes que apresentaram infecção pós-operatória tinham uma chance 44 vezes maior de perder primariamente os implantes que os que não apresentaram infecção pós-operatória. Todas as outras variantes não apresentaram significância estatística (Tabela 1.7).
DISCUSSÃO
A literatura tem demonstrado dois momentos críticos para a avaliação do sucesso dos implantes (O'MAHONY; SPENCER, 1999). Um momento considerado primário, que seria a viabilidade dos implantes dentais após o período de osteointegração (4-6 meses), e um segundo momento, que seria a viabilidade desses implantes depois de submetido à carga mastigatória funcional (1-2 anos). Este trabalho, devido a sua natureza retrospectiva e à falta de informações suficientes, priorizou a análise do sucesso primário desses implantes.
A análise de 660 pacientes nos quais foram instalados 1.649 implantes demonstrou uma frequência maior de mulheres (64,85%) submetidas a tratamento reabilitador com implantes osteointegráveis. É notória a maior presença de mulheres à procura de procedimentos reabilitadores bucais, contudo a literatura não demonstra ser o gênero um fator de influência para o sucesso dos implantes. Pacientes do gênero feminino que se apresentam no climatério demonstram uma tendência maior para a osteoporose que pacientes do gênero masculino. Alterações no metabolismo do cálcio interferem não apenas na resistência do tecido ósseo (importante para promoção da estabilidade primária) mas também no metabolismo ósseo celular.
O sucesso da osteointegração depende, em parte, do estado e higidez do organismo do paciente. Alguns pesquisadores e autores salientaram o cuidado e a diminuição de sucesso dos implantes em pacientes no climatério e/ou com menopausa, condição essa associada à diminuição da qualidade e quantidade de tecido ósseo. Entretanto, a literatura ortopédica tem demonstrado que fraturas osteoporóticas se reparam prontamente e que o diagnóstico de osteoporose em uma região específica não significa que todo o esqueleto apresente a mesma característica (DAO; ANDERSON; ZARB, 1993; HEERSCHE; BELLOWS; ISHIDA, 1998).
Embora a prevalência da osteoporose aumente em pacientes geriátricos, principalmente em mulheres após a menopausa, estudos recentes não relacionam idade e gênero como um critério determinante para o sucesso dos implantes dentais (AMORIM et al., 2007; DAO; ANDERSON; ZARB, 1993; HEERSCHE; BELLOWS; ISHIDA, 1998; JEMT; HÄGER, 2006; MINSK; POLSON, 1998). No entanto, os efeitos da reposição hormonal na osteointegração ainda são pouco estudados na literatura. August et al. (2001) também não encontraram relação estatisticamente significante entre o nível de estrógeno em mulheres sob reposição hormonal e o índice de sucesso dos implantes. Entretanto, os autores encontraram dados sugestivos que apontam para a diminuição de sucesso de implantes instalados em maxila, em especial neste grupo de pacientes.
Apesar de a literatura indicar para uma relação direta entre o fumo e o índice de insucesso de implantes dentais (BAIN, 2003; DE BRUYN; COLLAERT, 1994; GORMAN et al., 1994; MINSK; POLSON, 1998; QI et al., 2004; SCHWARTZ-ARAD et al., 2002), o presente trabalho não observou uma relação estatisticamente significativa entre ambos.
Essa falta de relação deve-se a diversos fatores, principalmente à característica de delineamento do estudo. Pelo fato de o trabalho ser um estudo retrospectivo de secção transversal, muitas informações podem ter sido omitidas tanto pelos pacientes quanto pelos profissionais responsáveis pelo preenchimento do prontuário. No entanto, há um relativo consenso na literatura quanto aos efeitos deletérios do fumo tanto na viabilidade primária quanto na longevidade dos implantes osteointegráveis.
DeLuca, Habsha e Zarb (2006) observaram um aumento significativo no índice de falha dos implantes em pacientes fumantes (23,08%) em comparação aos não-fumantes (13,33%). Através de uma análise estatística multivariada, os autores observaram que o fumo, após a cirurgia, influenciaria significativamente na perda primária dos implantes e que a perda tardia destes estaria diretamente relacionada com uma história de longa dependência do tabaco por esses pacientes. Implantes curtos e instalados na maxila são fatores adicionais para o insucesso desse procedimento.
O uso do cigarro não pode ser considerado como contraindicação absoluta para a terapia com implantes dentais. Contudo, pacientes fumantes devem ser orientados quanto ao aumento no índice de insucesso primário dos implantes, principalmente se estes fumarem no período inicial de reparo. Adicionalmente, os pacientes positivos para longa história de dependência do tabaco apresentam um maior índice de perda óssea marginal tardia, independente da interrupção do fumo imediatamente antes da instalação dos implantes dentais (DELUCA; ZARB, 2006).
Ekfeldt et al. (2001) realizaram um estudo retrospectivo buscando identificar os principais fatores relacionados à perda de implantes osteointegráveis. Em relação ao consumo de cigarros, os autores observaram um aumento de quatro vezes na chance de perda primária de implantes em fumantes severos (mais de 10 cigarros por dia) em relação ao grupo de não-fumantes. Além disso, os autores relataram ser o tabagismo, o bruxismo e a falta de suporte ósseo os principais fatores a serem considerados na prevenção da perda dos implantes dentais.
Apesar de a chance para perda primária de implantes ser exponencialmente maior de acordo com o consumo de cigarro, neste estudo, não houve relação estatística entre a frequência do tabaco e o índice de insucesso dos implantes.
A literatura tem comprovado que o consumo abusivo de álcool influencia negativamente no processo de reparo de indivíduos submetidos a todo procedimento cirúrgico (BOMBONATO-PRADO et al., 2004; KOO et al., 2004). No presente estudo, o etilismo não foi um fator de relevância estatística para o aumento no índice de perda primária de implantes ou intercorrências e/ou complicações, porém foi fortemente sugestivo de relação.
O tratamento com implantes dentais é um procedimento seguro e confiável, apresentando-se em franca expansão entre a população geriátrica. A literatura tem demonstrado que pacientes geriátricos, medicamente estáveis, são candidatos naturais à reabilitação protética com implantes. Essa reabilitação promoveria substancialmente a função oral, conforto e qualidade de vida para esses pacientes (GRANT; KRAUT, 2007).
A literatura, de uma forma geral, não reporta trabalhos que verifiquem uma relação direta entre a idade e a condição racial dos pacientes com o sucesso primário dos implantes. Neste trabalho, esses quesitos também não demonstraram relação estatisticamente significativa com as complicações entre os pacientes submetidos ou não a procedimentos cirúrgicos de reconstrução óssea alveolar. A idade parece estar relacionada secundariamente como um fator de risco no sucesso dos implantes. Pacientes geriátricos podem apresentar-se descompensados sistemicamente e com uma condição de higidez e higiene bucal normalmente diminuída em relação a pacientes mais jovens, o que poderia conduzir secundariamente a um maior risco na terapêutica com implantes.
Estudos que avaliam os fatores relacionados às perdas primárias de implantes dentários osteointegráveis ainda são escassos na literatura (O'MAHONY; SPENCER, 1999). A grande maioria dos estudos avalia a sobrevivência dos implantes a longo prazo, com acompanhamentos longitudinais. No entanto, o conhecimento de possíveis fatores desencadeantes para falhas na osteointegração pode fornecer informações importantes na prevenção desses problemas.
A literatura demonstra, de uma forma geral, um índice de sucesso de implantes de aproximadamente 97% (VAN STEENBERGH et al., 2002). Este estudo observou um índice de perda primária de implantes em torno de 3%. Contudo, esses resultados indicam para um índice de insucesso ainda maior, se fosse considerado um acompanhamento de longo prazo desses implantes.
A perda primária consistiu, basicamente, na perda dos implantes na segunda etapa cirúrgica ou reabertura para colocação de cicatrizadores. Nos casos em que implantes foram instalados em fase única, isto é, com o cicatrizador colocado no mesmo momento da instalação dos implantes ou com carga imediata, a perda primária era considerada, se ocorressem perdas dos implantes nos primeiros seis meses da instalação destes (antes da instalação da prótese).
A estabilidade dos implantes pode ser classificada como primária ou secundária. A estabilidade primária consiste na estabilidade obtida imediatamente após a instalação do implante. Está relacionada com o nível de contato ósseo obtido (COCHRAN et al., 1998) e é influenciada pela geometria, comprimento e área de superfície do implante, proporção cortical/medular, técnica cirúrgica, entre outros. A estabilidade secundária é resultante da formação óssea após a instalação do implante (KOHN, 1992; MEREDITH, 1998).
A estabilidade primária do implante é de suma importância para o sucesso dos implantes osteointegráveis. Quanto maior a densidade óssea e a precisão na perfuração do leito receptor do implante, maior será a estabilidade primária deste. A ausência de estabilidade primária na instalação dos implantes é mais comumente relacionada com a destreza e a experiência do cirurgião do que com a densidade óssea local. O alargamento do leito receptor do implante, realizado durante a perfuração, é comumente observado nas situações em que o cirurgião tenta corrigir um inadequado posicionamento da broca piloto (Broca de perfuração inicial). Quando os implantes a serem colocados forem os de amplo diâmetro (5-6 mm), pequenas correções no direcionamento podem ser efetuadas após a utilização da broca piloto sem o comprometimento significativo da estabilidade primária. Porém, se os implantes selecionados forem os de pequeno (3,3 mm) ou de regular (3,75-4 mm) diâmetro, mesmo as pequenas correções podem se tornar críticas para a estabilidade primária dos implantes. Balshi, Wolfinger e Balshi (2007) salientaram a importância do travamento apical dos implantes durante sua inserção. Os autores demonstraram que, mesmo na ausência de estabilidade rotacional primária, se os implantes apresentarem estabilidade apical, o índice de sucesso ainda permanece em 82%.
Com o aumento dos índices de sucesso em relação à reabilitação com implantes dentários, a procura por esse tipo de tratamento vem aumentando. Um grande número de pacientes com deficiência dos rebordos alveolares procura a reabilitação com implantes dentários. Os índices de sucesso relativos à sobrevivência de implantes dentários instalados em áreas que sofreram procedimentos cirúrgicos de reconstrução óssea alveolar é um assunto bem discutido e estudado na literatura (AGHALOO; MOY, 2007; HOFSCHNEIDER et al. 1999). Apesar de algumas vezes esses índices serem controversos, a maioria dos estudos demonstra uma alta taxa de previsibilidade e sucesso, por isso o aumento na demanda dessa modalidade de tratamento (DONOVAN et al., 1994; KAN et al., 2002; KELLER, 1995; KELLER et al., 1987; LUNA, 2004; MISCH; DIETSH, 1994; SCHLIEPHAKE; NEUKAM; WICHMANN, 1997; RODONI et al., 2005; STRICKER et al., 2003; TOLMAN, 1995; TRIPLETT; SCHOW, 1996).
No presente estudo, avaliaram-se possíveis fatores de risco em relação à perda primária de implantes em áreas submetidas ou não a procedimentos cirúrgicos de reconstrução óssea alveolar. A literatura demonstra uma alta previsibilidade e sucesso desses procedimentos como coadjuvante na terapêutica com implantes (ENISLIDIS et al., 2005; FERRIGNO; LAURETI; FANALI, 2005; GARCIA et al., 2002; HIRSCH; BRÅNEMARK, 1995; JENSEN et al., 2002; KAN et al., 1997; ROSENQUIST, 1994; VAN STRIJEN et al., 2003). Nesta pesquisa, nenhum dos procedimentos cirúrgicos de reconstrução óssea alveolar realizado e avaliado apresentou-se como fator de risco para perda primária de implantes. Contudo, os enxertos de crista ilíaca sugerem ter um índice de sucesso reduzido (5,56%), quando comparados a outras áreas doadoras e outras modalidades cirúrgicas. O enxerto da crista ilíaca é um osso com excelentes características osteogênicas devido à sua grande população celular. Contudo, o ilíaco é um osso significativamente menos resistente, quando comparado com outras áreas doadoras, como a calota, mento e ramo mandibular. A sua delgada camada cortical e o extenso trabeculado ósseo proporcionam uma significativa diminuição de sua resistência mecânica e o aumento de sua taxa de reabsorção. Esses fatores podem contribuir para uma diminuição na estabilidade primária dos implantes instalados nessas áreas e, consequentemente, um maior índice de perda primária destes. A literatura tem demonstrado índices discretamente menores de sucesso nos implantes instalados em áreas submetidas a procedimentos cirúrgicos de reconstrução óssea alveolar (AGHALOO; MOY, 2007). Essas pequenas variações estariam na dependência da técnica cirúrgica reconstrutiva empregada. Aghaloo e Moy (2007), após uma revisão sistemática de trabalhos publicados entre 1980 e 2005, observaram um índice de sucesso nos implantes de 95,5% para regeneração óssea guiada, 94,7% para distração osteogênica, 90,4% para enxertos onlays/veneer e de 83,8% quando houvesse uma combinação de várias modalidades de enxertos. Os autores também salientaram que essas variações dependeriam muito mais da experiência e da destreza do cirurgião que do procedimento cirúrgico em si.
Este trabalho também verificou que a experiência profissional foi significativa para o aumento no índice de intercorrências cirúrgicas entre os alunos de especialização. Contudo, não houve diferenças significativas entre os outros alunos (Atualização, Mestrado e Doutorado) e os docentes.
Este dado pode ser facilmente explicado pelo fato de os alunos de mestrado e/ou doutorado já possuírem uma relativa experiência profissional suficiente para o ingresso destes no programa de pós-graduação em stricto sensu (Mestrado e/ou Doutrado). Com isso, as diferenças técnicas entre eles e os docentes passam a ter uma influência secundária na ocorrência de intercorrências cirúrgicas e complicações. A ausência de diferenças significativas entre os alunos de atualização e os docentes e alunos de mestrado e/ou doutorado deve-se ao fato de eles realizarem poucos procedimentos de maior complexidade, quase sempre sob intensa supervisão docente. Dessa forma, os procedimentos de maior risco e magnitude eram reservados para os outros profissionais (docentes, alunos de mestrado e/ ou doutorado e de especialização).
Uma intercorrência cirúrgica comumente observada foi a fenestração óssea durante a perfuração ou durante a colocação dos implantes dentais. Goodacre et al. (2003) relataram um índice de 7% de aparecimento desses defeitos ósseos em um total de 3.156 implantes instalados.
Outros trabalhos relataram índices que variavam entre 2% e 13% (TAL, 1999). Nessas situações, o tratamento consiste no preenchimento da fenestração óssea com algum tipo de enxerto ósseo e/ou biomaterial associado à utilização de uma membrana ou barreira (absorvível ou não-absorvível).
Neste estudo, dos 660 pacientes submetidos à terapêutica com implantes, em 14 casos (2,12%), houve fenestração óssea que necessitasse de algum procedimento reconstrutivo. O índice encontrado estava de acordo com a literatura (TAL, 1999). O aparecimento de fenestrações ósseas durante o procedimento de instalação dos implantes pode ser previsível em mãos de cirurgiões experientes. A simples visualização ou aferição do rebordo alveolar, por meio de especímetros, pode orientar o cirurgião para a suspensão do procedimento cirúrgico ou para a expectativa de uma possível necessidade de procedimentos cirúrgicos reconstrutivos imediatos.
A maioria das membranas utilizadas foram as absorvíveis de colágeno, porém essas membranas não possuem resistência suficiente para suportar o tecido mole e promover um adequado espaço para a regeneração óssea guiada (ROG). Como alternativa às membranas de colágeno, as membranas de polietileno, de alumínio e malhas de titânio são opções de materiais inabsorvíveis para essas situações. A literatura tem demonstrado as excelentes propriedades que esses materiais apresentam na regenaração óssea guiada (VALENTINI; ABENSUR; MISSIKA, 1993). Contudo, quando expostos ao meio bucal, esses materiais apresentaram um risco significativamente maior de complicações.
Sem levar em consideração as perdas primárias dos implantes dentais osteointegráveis, a infecção e a deiscência da sutura, tanto nas regiões que receberam os implantes quanto nas áreas receptoras e doadoras dos enxertos ósseos, foram as complicações mais observadas. Os índices dessas ocorrências demonstraram as dificuldades técnicas na realização desses procedimentos.
A literatura é clara em afirmar que a infecção é um dos grandes fatores de risco para a falha nos implantes dentais osteointegráveis. É frequente a destruição do osso de suporte ao redor dos implantes dentários e a fibrointegração quando a infecção está presente (QUIRYNEN; VAN STEENBERGHE, 1993; SCHOU et al., 1992; TONETTI, 1996). Esposito et al., em 1999, sugeriram que as falhas em implantes devido a complicações são multifatoriais e que a infecção, a reparação deficitária e a sobrecarga são os três maiores fatores etiológicos dessas perdas.
No presente estudo, implantes que sofreram infecção precoce tiveram uma forte relevância quanto à perda primária (p<0,0001). O fator de risco também foi elevado, considerando que implantes que sofreram algum tipo de infecção tiveram uma chance 44 vezes maior de perdas primárias em relação a implantes que não sofreram nenhum tipo de infecção.
Contaminações do implante, do alvéolo cirúrgico, de instrumentos cirúrgicos, luvas, ambiente, ar expirado pelo paciente, saliva e região perioral da epiderme podem influenciar na ocorrência de infecção (PIATTELLI; SCARANO. PIATTELLI, 1995). A infecção primária tem como causas frequentes suturas residuais, exposição do parafuso de cobertura do implante, traumas por pró-teses mal adaptadas, traumas de dentes antagonistas (ESPOSITO et al., 1999).
Uma vez a infecção instalada, seja ela precoce ou tardia, acaba sendo uma das maiores causas de perdas de implantes dentais oteointegráveis (QUIRYNEN; DE SOETE; VAN STEENBERGHE, 2002). Algumas medidas profiláticas, como antissepsia intra e extrabucal, seleção de pacientes com boa higiene bucal e adequado adestramento cirúrgico, são suficientes para reduzir drasticamente os riscos de infecção (VAN STEENBERGHE et al., 1997). A literatura tem demonstrado que o uso profilático de antibióticos não reduz os índices de infecção após a colocação de implantes dentais osteointegráveis (DENT et al., 1997).
Neste trabalho, as possíveis causas de infecção provavelmente consistiram de uma má higiene bucal pós-operatória por parte do paciente e pelo inadequado manejo transoperatório do retalho cirúrgico, proporcionado, assim, a deiscência da sutura e a exposição do parafuso de cobertura dos implantes. A exposição dos parafusos de cobertura é uma situação relativamente comum, principalmente em implantes instalados na região posterior de mandíbula. Essa região apresenta uma delgada fibromucosa associada à elevação do retalho pelo parafuso de cobertura (principalmente nos implantes de hexágono externo), proporcionando uma tensão adicional ao retalho cirúrgico e, consequentemente, sua deiscência. O simples fato da exposição do parafuso de cobertura não representa, isoladamente, um fator de condenação do implante. Uma adequada estabilidade primária associada a uma eficiente higiene bucal, através da clorexidina gel a 0,2%, no parafuso exposto, podem fornecer as condições necessárias para a viabilidade desse implante. A não observância a esses cuidados aumenta, exponencialmente, o risco de perda desses materiais.
Ainda que exista certa correlação com o tipo de osso e a região dos maxilares, essa característica só é confirmada clinicamente, no momento da instalação do implante. Nas regiões em que os implantes foram instalados, não foi encontrada nenhuma relevância estatística quanto à perda primária de implantes. Esse fato pode ter ocorrido pela identificação da qualidade óssea no momento da confecção do alvéolo cirúrgico, promovendo uma mudança de técnica cirúrgica e uma estabilidade primária mais aprimorada do implante. Outra hipótese seria que os tipos ósseos não influenciam na perda primária dos implantes e, sim, na perda tardia, ou seja, a perda quando os implantes já estão sofrendo cargas funcionais, hipótese essa que é mais plausível pelos estudos longitudinais apresentados na literatura.
Estudos retrospectivos são de suma importância para o conhecimento inicial do problema e para proporcionar um delineamento mais preciso para a formulação de trabalhos prospectivos mais detalhados (ECKERT; CHOI; KOKA, 2003). O presente trabalho proporcionou um conhecimento amplo sobre as características e os índices de sucesso nos procedimentos reconstrutivos e a viabilidade primária dos implantes nessas regiões. Os dados obtidos fornecerão informações necessárias para a promoção do atendimento aos pacientes que necessitem desse tratamento reabilitador e servirão de subsídio para o estabelecimento de padrões institucionais para a formulação de futuras pesquisas prospectivas.
CONCLUSÕES
De acordo com a metodologia empregada, podemos concluir que
1) Os pacientes apresentaram uma chance de intercorrências cirúrgicas duas vezes maior quando eram submetidos, no pré-operatório, apenas à radiografia panorâmica convencional sem tomografia linear;
2) Os pacientes apresentaram uma chance três vezes maior de terem intercorrências cirúrgicas, quando eram atendidos por alunos de especialização do que por alunos de mestrado e/ou doutorado;
3) Não houve diferença na chance de perda primária de implantes, se instalados em áreas submetidas ou não a procedimentos cirúrgicos prévios de reconstrução óssea alveolar;
4) Os pacientes submetidos a procedimentos cirúrgicos de reconstrução óssea alveolar demonstraram uma chance quatro vezes maior de apresentarem intercorrências cirúrgicas e complicações;
5) Os pacientes com infecção pós-operatória apresentaram uma chance 44 vezes maior de perda primária dos implantes, quando comparados aos pacientes que não apresentaram infecção pós-operatória.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Bain CA. Implant installation in the smoking patient. Periodontol. 2003; 33:185-93. [ Links ]
2. Balshi SF, Wolfinger GJ, Balshi TJ. A retrospective analysis of 44 implants with no rotational primary stability used for fixed prosthesis anchorage. Int J Oral Maxillofac Implants. 2007 May/Jun;22(3):467-71. [ Links ]
3. Bombonato-Prado KF, Brentegani LG, Thomazini JA, Lachat JJ, Carvalho TL. Alcohol intake and osseointegration around implants: a histometric and scanning electron microscopy study. Implant Dent. 2004 Sep;13(3):238-44. [ Links ]
4. Brånemark PI. Osseointegration and its experimental background. J Prosthet Dent. 1983 Sep;50(3):399-410. [ Links ]
5. Buser D, Schenk RK, Steinemann S, Fiorellini JP, Fox CH, Stich H. Influence of surface characteristics on bone integration of titanium implants. A histomorphometric study in miniature pigs. J Biomed Mater Res. 1991 Jul;25(7):889-902. [ Links ]
6. Cochran DL, Schenk RK, Lussi A, Higginbottom FL, Buser D. Bone response to unloaded and loaded titanium implants with a sandblasted and acid-etched surface: a histometric study in the canine mandible. J Biomed Mater Res. 1998 Apr;40(1):1-11. [ Links ]
7. Dao TT, Anderson JD, Zarb GA. Is osteoporosis a risk factor for osseointegration of dental implants? Int J Oral Maxillofac Implants. 1993; 8(2):137-44. [ Links ]
8. De Bruyn H, Collaert B. The effect of smoking on early implant failure. Clin Oral Implants Res. 1994 Dec;5(4):260-4. [ Links ]
9. DeLuca S, Zarb G. The effect of smoking on osseointegrated dental implants. Part II: Peri-implant bone loss. Int J Prosthodont. 2006 Nov-Dec;19(6):560-6 . [ Links ]
10. Dent CD, Olson JW, Farish SE, Bellome J, Casino AJ, Morris HF, et al. The influence of preoperative antibiotics on success of endosseous implants up to and including stage II surgery: a study of 2,641 implants. J Oral Maxillofac Surg. 1997 Dec;55(12 Suppl 5):19-24. [ Links ]
11. Eckert SE, Choi YG, Koka S. Methods for comparing the results of different studies. Int J Oral Maxillofac Implants. 2003 Sep/Oct;18(5):697-705. [ Links ]
12. Ekfeldt A, Christiansson U, Eriksson T, Linden U, Lundqvist S, Rundcrantz T, et al. A retrospective analysis of factors associated with multiple implant failures in maxillae. Clin Oral Implants Res. 2001; 12(5): 462-474. [ Links ]
13. Enislidis G, Fock N, Millesi-Schobel G, Klug C, Wittwer G, Yerit K, et al. Analysis of complications following alveolar distraction osteogenesis and implant placement in the partially edentulous mandible. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2005 Jul;100(1):25-30. [ Links ]
14. Esposito M, Hirsch J, Lekholm U, Thomsen P. Differential diagnosis and treatment strategies for biologic complications and failing oral implants: a review of the literature. Int J Oral Maxillofac Implants. 1999 Jul/Aug;14(4):473-90. [ Links ]
15. Ferrigno N, Laureti M, Fanali S. Inferior alveolar nerve transposition in conjunction with implant placement. Int J Oral Maxillofac Implants. 2005 JulAug;20(4):610-20. [ Links ]
16. Garcia AG, Martin MS, Vila PG, Maceiras JL. Minor complications arising in alveolar distraction osteogenesis. J Oral Maxillofac Surg. 2002 May;60(5):496-501. [ Links ]
17. Goodacre CJ, Bernal G, Rungcharassaeng K, Kan JY. Clinical complications with implants and implant prostheses. J Prosthet Dent. 2003 Aug;90(2):121-32. [ Links ]
18. Gorman LM, Lambert PM, Morris HF, Ochi S, Winkler S. The effect of smoking on implant survival at second-stage surgery: DICRG Interim Report No. 5. Dental Implant CLinical Research Group. Implant Dent. 1994 Fall; 3(3):165-8. [ Links ]
19. Grant BT, Kraut RA. Dental implants in geriatric patients: a retrospective study of 47 cases. Implant Dent. 2007 Dec;16(4):362-8. [ Links ]
20. Heersche JN, Bellows CG, Ishida Y. The decrease in bone mass associated with aging and menopause. J Prosthet Dent. 1998 Jan;79(1):14-6. [ Links ]
21. Hirsch JM, Brånemark PI. Fixture stability and nerve function after transposition and lateralization of the inferior alveolar nerve and fixture installation. Br J Oral Maxillofac Surg. 1995 Oct;33(5):276-81. [ Links ]
22. Hofschneider U, Tepper G, Gahleitner A, Ulm C. Assessment of the blood supply to the mental region for reduction of bleeding complications during implant surgery in the interforaminal region. Int J Oral Maxillofac Implants. 1999 May/Jun;14(3):379-83. [ Links ]
23. Jemt T, Häger P. Early complete failures of fixed implant-supported prostheses in the edentulous maxilla: a 3-year analysis of 17 consecutive cluster failure patients. Clin Implant Dent Relat Res. 2006;8(2):77-86. [ Links ]
24. Jensen OT, Cockrell R, Kuhike L, Reed C. Anterior maxillary alveolar distraction osteogenesis: a prospective 5-year clinical study. Int J Oral Maxillofac Implants. 2002 Jan/Feb;17(1):52-68. [ Links ]
25. Kan JYK, Lozada JL, Boyne PJ, Goodacre CJ, Rungcharassaeng K. Mandibular fracture after endosseous implant placement in conjunction with inferior alveolar nerve transposition: a patient treatment report. Int J Oral Maxillofac Implants. 1997 Sep/Oct;12(5):655-9. [ Links ]
26. Kan JYK, Rungcharassaeng K, Kim J, Lozada JL, Goodacre CJ. Factors affecting the survival of implants placed in grafted maxillary sinuses: A clinical report. J Prosthet Dent. 2002;87:485-89. [ Links ]
27. Keller EE. Reconstruction of the severely atrophic edentulous mandible with endosseous implants: a 10year longitudinal study. J Oral Maxillofac Surg. 1995 Mar;53(3):305-20. [ Links ]
28. Keller EE, Van Roekel NB, Desjardins RP, Tolman DE. Prosthetic-surgical reconstruction of the severely resorbed maxilla with iliac bone grafting and tissue-integrated prostheses. Int J Oral Maxillofac Implants. 1987 Summer;2(3):155-65. [ Links ]
29. Kohn DH. Overview of factors important in implant design. J Oral Implantol. 1992;18(3):204-19. [ Links ]
30. Koo S, König B Jr, Mizusaki CI, Allegrini S Jr, Yoshimoto M, Carbonari MJ. Effects of alcohol consumption on osseointegration of titanium implants in rabbits. Implant Dent. 2004 Sep;13(3):232-7. [ Links ]
31. Luna AHB. Análise das cirurgias de elevação de seio maxilar para instalação de implantes osseointegráveis na Faculdade de Odontologia de Piracicaba Unicamp: estudo retrospectivo de seis anos [dissertação]. Piracicaba: Universidade Estadual de Campinas, Faculdade de Odontologia; 2004. [ Links ]
32. McDermott NE, Chuang SK, Woo VV, Dodson TB. Complications of dental implants: identification, frequency, and associated risk factors. Int J Oral Maxillofac Implants. 2003 Nov/Dec;18(6):848-55. [ Links ]
33. Meredith N. Assessment of implant stability as a prognostic determinant. Int J Prosthodont. 1998 Sep/Oct;11(5):491-501. [ Links ]
34. Minsk L, Polson AM. Dental implant outcomes in postmenopausal women undergoing hormone replacement. Compend Contin Educ Dent. 1998 Sep;19(9):859-62, 864; quiz 866. [ Links ]
35. Misch CE, Dietsh F. Endosteal implants and iliac crest grafts to restore severely resorbed totally edentulous maxillae: a retrospective study. J Oral Implantol. 1994; 20(2): 100-10. [ Links ]
36. O'Mahony A, Spencer P. Osseointegrated implant failures. J Ir Dent Assoc. 1999;45(2):44-51. [ Links ]
37. Piattelli A, Scarano A, Piattelli M. Abscess formation around the apex of a maxillary root form implant: clinical and microscopical aspects. A case report. J Periodontol. 1995 Oct;66(10):899-903. [ Links ]
38. Qi MC, Zhou XQ, Hu J, Du ZJ, Yang JH, Liu M, et al. Oestrogen replacement therapy promotes bone healing around dental implants in osteoporotic rats. Int J Oral Maxillofac Surg. 2004 Apr; 33(3): 279-85. [ Links ]
39. Quirynen M, De Soete M, Van Steenberghe D. Infectious risks for oral implants: a review of the literature. Clin Oral Implants Res. 2002 Feb;13(1):1-19. [ Links ]
40. Quirynen M, Van Steenberghe D. Bacterial colonization of the internal part of two-stage implants. An in vivo study. Clin Oral Implants Res. 1993;4:158–61. [ Links ]
41. Rodoni LR, Glauser R, Feloutzis A, Hammerle CH. Implants in the posterior maxilla: a comparative clinical and radiologic study. Int J Oral Maxillofac Implants. 2005 Mar/Apr;20(2):231-7. [ Links ]
42. Rosenquist B. Implant placement in combination with nerve transpositioning: Experience with the first 100 cases. Int J Oral Maxillofac Implants. 1994;9(5):522–31. [ Links ]
43. Schliephake H, Neukam FW, Wichmann M. Survival analysis of endosseous implants in bone grafts used for the treatment of severe alveolar ridge atrophy. J Oral Maxillofac Surg. 1997 Nov;55(11):1227-33. [ Links ]
44. Schwartz-Arad D, Samet N, Samet N, Mamlider A. Smoking and complications of endosseous dental implants. J Periodontol. 2002 Feb;73(2):153-7. [ Links ]
45. Stricker A, Voss PJ, Gutwald R, Schramm A, Schmelzeisen R. Maxillary sinus floor augmentation with autogenous bone grafts to enable placement of SLA-surfaced implants: preliminary results after 15-40 months. Clin Oral mplants Res. 2003;14:207-12. [ Links ]
46. Tal H. Spontaneous early exposure of submerged implants: I. Classification and clinical observations. J Periodontol. 1999 Feb;70(2):213-9. [ Links ]
47. Tolman DE. Reconstructive procedures with endosseous implants in grafted bone: a review of the literature. Int J Oral Maxillofac Implants. 1995 MayJun;10(3):275-94. [ Links ]
48. Tonetti MS. Peri-implantitis: Biological considerations. J Parodontol Implantol Oral. 1996;15:269–84. [ Links ]
49. Triplett RG, Schow SR. Autologous bone grafts and endosseous implants: complementary techniques. J Oral Maxillofac Surg. 1996 Apr;54(4):486-94. [ Links ]
50. Valentini P, Abensur D, Missika P. Membrane exposure during bone regeneration before implant placement: management and results. A report of two cases J Oral Implantol. 1993;19(4):364-8. [ Links ]
51. Van Steenberghe D, Yoshida K, Papaioannou W, Bollen CM, Reybrouck G, Quirynen M. Complete nose coverage to prevent airborne contamination via nostrils is unnecessary. Clin Oral Implants Res. 1997 Dec;8(6):512-6. [ Links ]
52. Van Strijen PJ, Breuning KH, Becking AG, Perdijk FB, Tuinzing DB. Complications in bilateral mandibular distraction osteogenesis using internal devices. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2003 Oct;96(4):392-7. [ Links ]
53. Aghaloo TL, Moy PK. Which hard tissue augmentation techniques are the most successful in furnishing bony support for implant placement? Int J Oral Maxillofac Implants. 2007;22 Suppl:49-70. [ Links ]
54. Amorim MA, Takayama L, Jorgetti V, Pereira RM. Comparative study of axial and femoral bone mineral density and parameters of mandibular bone quality in patients receiving dental implants. Osteoporos Int. 2007 May;18(5):703-9. [ Links ]
55. August M, Chung K, Chang Y, Glowacki J. Influence of estrogen status on endosseous implant osseointegration. J Oral Maxillofac Surg. 2001 Nov; 59(11):1285-9; discussion 1290-1. [ Links ]
 Endereço para correspondência:
Endereço para correspondência:
Alessandro Costa da Silva
Rua Major Quintino de Lacerda, 26 - Jabaquara
Santos - São Paulo CEP - 11013-610
E-mail: alessandrocostasilva@yahoo.com
Recebido em 08/01/2010
Aprovado em 28/04/2010
1 Microsoft Acess® 2003 é marca registrada de Microsoft Corporation, Redmond, Washington.
2 Os pacientes foram classificados de acordo com a classificação do IBGE (2008)













