Serviços Personalizados
Artigo
Links relacionados
Compartilhar
Revista de Cirurgia e Traumatologia Buco-maxilo-facial
versão On-line ISSN 1808-5210
Rev. cir. traumatol. buco-maxilo-fac. vol.11 no.2 Camaragibe Abr./Jun. 2011
Avaliação da Função Nervo Marginal Mandibular após Acessos Risdon
Assessment of the Marginal Mandibular Nerve Function after Risdon Approach
Bráulio Carneiro JúniorI; Roberto Almeida de AzevedoII; Christiano Sampaio QueirozIII; Sara Juliana de Abreu de VasconcellosIV; Josiane Nascimento SantosIV
I Mestre em Odontologia pela UFBA. Preceptor da Residência de Cirurgia e Traumatologia Bucomaxilofacial do Hospital Santo Antônio-OSID e UFBA. Professor adjunto do Curso de Odontologia da UESB.
II Mestre e Doutor em Odontologia pela UFBA e UFPB em Cirurgia Bucomaxilofacial. Professor adjunto da Faculdade Odontologia da UFBA. Coordenador da Residência de Cirurgia e Traumatologia Bucomaxilofacial do Hospital Santo Antônio-OSID e UFBA.
III Mestre em Odontologia pela UFBA. Preceptor da Residência de Cirurgia e Traumatologia Bucomaxilofacial do Hospital Santo Antônio-OSID e UFBA.
IV Especialista em Cirurgia e Traumatologia Bucomaxilofacial pela UFBA.
RESUMO
O conhecimento detalhado da anatomia do nervo facial e de seus ramos, em especial o ramo marginal mandibular, é de fundamental relevância em cirurgias para tratamento de fraturas mandibulares com uso do acesso cirúrgico Risdon, evitando-se possíveis lesões. O objetivo deste trabalho é o de avaliar a função do ramo marginal mandibular após tratamento cirúrgico dessas fraturas, utilizando-se o acesso tipo Risdon. Foi avaliada a função do nervo marginal mandibular de 44 pacientes com fraturas de corpo e ângulo mandibulares, utilizando exame visual com base na escala de classificação do nervo facial House-Brackmann, no pré-operatório e pós-operatório (24h). Os pacientes que apresentaram algum grau de disfunção em 24 h foram reavaliados em 01 semana, 01 mês e 03 meses de pós-operatório. Do total avaliado, treze (29,55%) apresentaram algum grau de disfunção no 1º DPO, e trinta e um pacientes (70,45%) apresentaram normalidade na função, sendo o gênero feminino mais acometido (71,43%). Após 03 meses, 91% dos pacientes apresentaram grau I (normal) e 9%, grau II (disfunção branda). Assim, pode-se concluir que a maioria dos pacientes avaliados apresentou normalidade na função do nervo marginal mandibular em todos os tempos pós-operatórios, sendo a disfunção branda a mais encontrada, demonstrando segurança nos acessos Risdon realizados.
Descritores: Nervo facial; Ramo marginal mandibular; Fraturas mandibulares; Injúria Nervosa; Escala House- Brackmann.
ABSTRACT
Detailed knowledge of the anatomy of the facial nerve and its branches, especially the marginal mandibular one is of fundamental importance in surgical treatment of mandibular fractures by making use of the Risdon surgical approach. The aim of this study is to evaluate the function of the marginal mandibular branch of facial nerve after surgical treatment these fractures by access Risdon. 44 patients with fractures of the mandibular body and angle, and the marginal mandibular nerve function being analyzed through visual inspection based on the rating scale in House-Brackmann facial nerve, in the preoperative and postoperatively (24 hours). Patients who had some degree of dysfunction within 24 hours were reassessed during 01 week, 01 month and 03 months postoperatively. Thirteen (29.55%) had some degree of dysfunction in a PO and thirty one (70.45%) patients had normal function, being females the most affected ones (71.43%). After 03 months, 91% of patients had grade I (normal) and 9% had grade II (mild dysfunction). It can be concluded that the majority of patients showed normal function of the marginal mandibular nerve at all times postoperatively demonstrating safety in the Risdon approaches performed.
Keywords: Facial nerve, marginal mandibular branch, mandibular fractures, Nerve Injury, House–Brackmann grading.
INTRODUÇÃO
Os traumatismos de face representam uma das mais importantes lesões observadas na Cirurgia Bucomaxilofacial e, devido a sua projeção no terço inferior da face, a mandíbula é frequentemente atingida por traumas, resultando em fraturas, principalmente nos acidentes de trânsito, agressões, quedas ou acidentes esportivos. Ela representa o segundo osso mais comumente fraturado no esqueleto facial1.
Nos tratamentos das fraturas mandibulares utilizando o acesso extraoral, é realizada a exposição do sítio fraturado através da incisão e dissecção dos tecidos por planos2. Assim, há possibilidades de complicações com cicatrizes visíveis e lesões ao nervo facial (ramo marginal mandibular). No acesso Risdon, em que uma abordagem com dissecção do platisma é realizada, a incidência de disfunção motora do nervo facial varia de 11 a 37%3.
Lesões ao nervo marginal mandibular resultante de acessos cirúrgicos podem estar relacionadas à dissecção excessiva dos tecidos4. Devido a inúmeras funções que desempenha, uma injúria ao nervo marginal mandibular normalmente resulta em uma significante deformidade estética, causada pela interrupção das fibras nervosas ao depressor do ângulo da boca e ao depressor do lábio inferior5. Pode resultar em assimetria durante o sorriso, com dificuldade de mover lábio inferior para baixo e lateralmente do lado afetado6,7.
A maioria dos diagnósticos das lesões ao nervo facial é realizada por métodos subjetivos de avaliação e registro. O sistema de classificação House-Brackmann, entre os métodos de análise clínica, é um dos mais compreensíveis, além de ter grande concordância entre suas avaliações8,9,10. Essa classificação é uma das mais utilizadas no acompanhamento evolutivo dos pacientes com paralisia facial, considerando as disfunções, monitorando seu grau ao longo do tempo e avaliando o curso da recuperação motora11,12,13.
Tendo-se em vista o grande índice de fraturas resultante de traumas mandibulares em região de corpo e ângulo mandibular, com necessidade de intervenção através de acessos cirúrgicos próximos ao ramo marginal mandibular e os possíveis riscos que esse procedimento traz a essa estrutura, este trabalho tem como objetivo avaliar a função do nervo marginal mandibular, baseando-se na escala de classificação do nervo facial House-Brackmann, após tratamento cirúrgico de fraturas mandibulares, utilizando-se o acesso Risdon.
MATERIAIS E MÉTODO
A amostra constituiu-se de 44 indivíduos que foram submetidos a tratamento cirúrgico de fraturas mandibulares (corpo e ângulo), utilizando acessos extraorais Risdon, pelo Serviço de Cirurgia e Traumatologia Bucomaxilofaciais do Hospital Santo Antônio (HSA) (Obras Sociais Irmã Dulce - OSID) ou do Hospital Universitário Edgard Santos (HUPES), no período de fevereiro de 2009 a dezembro de 2009. O projeto da presente pesquisa foi aprovado pelo Comitê de Ética em Pesquisa do Hospital Santo Antônio/OSID. Todos os termos deste trabalho estão de acordo com os critérios éticos exigidos (Resolução MS/CNS no 196/96, que trata da pesquisa em seres humanos).
Os seguintes parâmetros foram utilizados como critérios de exclusão para a amostra: (1) idade menor que dez anos; (2) fraturas sinfisárias, parassinfisárias e condilares isoladas e (3) portador de qualquer alteração funcional do ramo marginal mandibular prévia em lado da fratura mandibular.
A amostra foi avaliada por uma única avaliadora (residente do terceiro ano de Cirurgia e Traumatologia Bucomaxilofacial do HSA e do HUPES (UFBA). Depois de realizado o diagnóstico, procedeu-se à avaliação da função motora do ramo marginal mandibular do nervo facial de cada paciente, baseando-se na escala de classificação do nervo facial House-Brackmann.
Essa escala consiste na avaliação clínica visual da função motora do nervo facial, observando-se a simetria da movimentação da musculatura inervada pelo nervo. A escala apresenta um sistema de classificação que varia de I a VI, em que a função motora é classificada em normal (grau I), e as disfunções motoras em: Disfunção branda (grau II), Disfunção moderada (grau III), Disfunção moderadamente severa (grau IV), Disfunção severa (grau V) e Total paralisia (grau VI). A escala avalia todos os ramos do nervo facial, mas, no presente estudo, apenas foi avaliada a função do ramo marginal mandibular que está relacionado ao acesso cirúrgico pesquisado.
No exame clínico, a cada paciente, era solicitado relaxar a musculatura labial e, assim, realizar o sorriso forçado. Dessa maneira, pôde ser avaliada a simetria, a exposição dos dentes e a região de comissura labial. Solicitava-se realizar movimentos de assoviar. Os movimentos e a assimetria eram analisados. Os dados foram anotados na ficha clínica elaborada para a realização da coleta de dados dessa pesquisa.
Os pacientes foram examinados no pré-operatório e 24 horas (1º dia pós-operatório) após a cirurgia. Os que apresentaram qualquer tipo de injúria do nervo marginal mandibular no 1º dia pós-operatório (T1) foram examinados na 1ª semana (T2), no 1º mês (T3) e no 3º mês (T4) de pós-operatório, realizando o mesmo procedimento para a avaliação do pré-operatório. Os pacientes eram avaliados nos ambulatórios e nas enfermarias do Serviço de Cirurgia e Traumatologia Bucomaxilofacial do Hospital Santo Antônio e na Faculdade de Odontologia da UFBA. Essa pesquisa não interferiu na rotina de revisões dos pacientes operados.
Cada paciente da amostra foi submetido a um único procedimento cirúrgico para tratamento da fratura. As fraturas foram acessadas, segundo a descrição da literatura, diretamente pela realização de incisão extrabucal, dissecção tecidual e descolamento periosteal. Tais fraturas foram, então, reduzidas e fixadas com miniplacas, placas de reconstrução ou parafusos de fixação, de acordo com o julgamento e a experiência de cada cirurgião. Foram prescritas medicações pós-operatórias, e os pacientes tiveram alta hospitalar, em média, um dia depois, sendo avaliados após sete dias, quando, também, era removida a sutura.
Uma análise descritiva foi realizada (frequência absoluta/relativa) com a finalidade de identificar as características gerais e específicas da amostra estudada. Foi utilizado o teste Qui-Quadrado ou o Exato de Fisher para verificar a existência de associações significativas entre variáveis nominais do estudo. Serão consideradas como estatisticamente significantes associações com p-valor < 0,05.
RESULTADOS
A amostra foi composta por trinta e sete pacientes (84,09%) do gênero masculino e sete (15,91%) do feminino. A faixa etária mais acometida se situou entre 31 a 40 anos (36,36%), seguida da faixa etária entre 21 a 30 anos (29,55%).
O sítio fraturado mais acometido foi o corpo mandibular (65,91%), seguido de ângulo (22,73%). A etiologia mais comum foi agressão física (55%), destacando-se, também, os acidentes automobilísticos (acidentes de moto - 21% e acidentes de carros - 9%) e quedas de própria altura (9%).
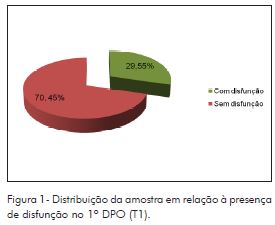
Do total de pacientes avaliados, treze (29,55%) apresentaram algum grau de disfunção no T1 (1º DPO), e trinta e um pacientes (70,45%) apresentaram normalidade na função do nervo marginal mandibular no tempo referido (Figura 1). No 1º DPO, a maioria dos pacientes apresentou grau I da ECHB (70,45%). Na Figura 2, observa-se que, dos pacientes que apresentaram alteração, 20,45% possuíam grau II, 6,82%, grau III e apenas 2,27%, Grau IV.
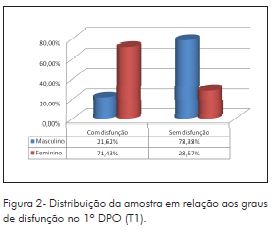
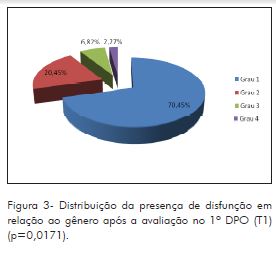
Em relação ao gênero, a Figura 3 mostra que o feminino apresentou maior disfunção no 1º DPO. Foi aplicado o Teste de Fisher e observou–se que há uma diferença estatisticamente significante entre os gêneros e a presença de disfunção (p=0,0171).
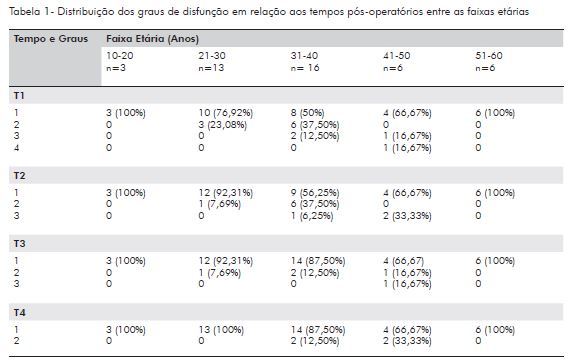
A Tabela 1 demonstra os graus de disfunção em relação à faixa etária e aos tempos cirúrgicos. Nas faixas etárias entre 10 a 20 anos e 51 a 60 anos, 100% dos pacientes apresentaram grau I da ECHB em T1. Entre 21 a 30 anos, 76,92% apresentaram grau I, e 23,08%, grau II. A faixa etária mais acometida em T1 em relação à disfunção do nervo marginal mandibular compreendeu entre 31 a 40 anos com 37,50% de grau II e 12,50% de grau III da ECHB. Ao final dos tempos pós-operatórios (T4), somente as faixas etárias entre 31 a 40 anos, e 41 a 50 anos apresentaram grau II (disfunção branda) em T4 com 12,54% e 33,33%, respectivamente. Esses dados, após avaliação, não mostraram diferença estatisticamente significante entre as faixas etárias e o grau de disfunção (p=0,1657-T1; p=0,0621-T2; p=0,5959-T4 e p=0,2299-T4).
Após 03 meses (T4), 91% dos pacientes apresentaram normalidade na função motora do nervo marginal mandibular, com grau I na ECHB, e 9% apresentaram grau II (disfunção branda). (Figura 4)

DISCUSSÃO
De acordo com vários estudos, Moreno et al.14 , Gabrielli et al.15 , Patrocínio et al.1 , Sakar et al.16 , Brasileiro et al.17 , Matos et al.18, o gênero masculino é predominante com relação aos traumas de face, inclusive nas fraturas mandibulares. Uma explicação possível para um maior acometimento desse gênero pode se justificar pelo seu envolvimento em esportes agressivos, violência e direção perigosa, que são as principais etiologias das fraturas mandibulares19. Nossos resultados se apresentaram condizentes com a literatura atingindo um percentual de 84,09% para o gênero masculino.
A literatura é bastante divergente quanto à região mandibular mais acometida em fraturas e parece depender da etiologia. Acidentes automobilísticos causam comumente fraturas na região de côndilo, menos comum em parassínfise e no corpo1. Já agressões físicas causam frequentemente fraturas de ângulo e corpo16. Esses dados estão de acordo com nossos resultados, nos quais o sítio mais encontrado foi corpo mandibular (69,91%), e a causa mais comum, agressão física (55%), apesar de o nosso estudo apenas enfatizar fraturas de corpo e ângulo.
Neste estudo, do total de pacientes avaliados, a maioria dos pacientes (70,45%) apresentou normalidade na função do nervo marginal mandibular no tempo referido. Esses resultados corroboram os de Nogueira et al.10 que obtiveram 31 % de sinais de injúria ao nervo facial após tratamento cirúrgico de anquilose de ATM e os estudos de Ellis et al.20 e Batstone et al.21. No entanto, não corroborou os estudos de O'Regan et al.22, que encontraram 66% de disfunção no 1ª semana PO. Devemos considerar, porém, que, que neste, estudo houve grande manipulação do nervo facial em todos os seus ramos.
Os estudos de Witt23 avaliaram a função do nervo facial em cirurgias de parotidectomia, utilizando-se da escala de classificação House-Brackmann em tempos pós-operatórios determinados. Os resultados de Witt23 mostraram 87% dos pacientes com grau I e 17% com disfunção (graus II, III e IV), com nenhum paciente apresentando disfunção severa, corroborando os nossos resultados, em que 70,45% apresentaram grau I em T1 e nenhum paciente nos graus V e VI. Entretanto os estudos de Nogueira et al.10 apresentaram maior porcentagem de disfunção grau IV no 1º DPO em relação a este estudo.
Em se tratando do gênero, em relação à presença de disfunção, esta parece estar associada, tendo sido estatisticamente significante. No feminino, 71,43% apresentam disfunção do nervo marginal mandibular, e apenas 21,62% do gênero masculino. Esses dados concordam com os dados de Witt23 em que a maioria das pessoas acometidas com disfunção foi do gênero feminino, porém, discordando dos resultados de Nogueira et al.10 que obtiveram o gênero masculino.
Outro importante fator a ser considerado é que, em casos de injúria direta ao nervo marginal mandibular, não necessariamente o paciente irá apresentar lesão permanente, porque o nervo marginal mandibular, em sua maioria, apresenta mais de um ramo, e anastomoses com outros ramos (como bucal e cervical) podem compensar a interrupção nervosa desse nervo24,25,5. É preciso considerar a riqueza de sub-ramos e as interconexões. Essas interconexões têm grande significado clínico e cirúrgico, já que podem explicar o porquê da recuperação funcional dos músculos após lesão de um ou mais ramos26,2.
A associação entre os graus de paralisia e as faixas etárias entre os tempos estudados não foi estatisticamente significante. Em T1, 76,92% dos pacientes da faixa etária entre 21 a 30 anos apresentaram grau I e 23,08%, grau II; assim a maioria evoluiu com disfunção branda. Já na faixa etária entre 31 a 40 anos, 37,50% apresentaram grau II de ECHB e 12,50%, grau III. Os resultados de O' Regan et al.22 mostram que a faixa etária mais acometida foi entre 51 a 70 anos, com 48% grau II, 23% grau III e 2% grau IV. No presente estudo, a faixa etária entre 51 a 60 anos não demonstrou nenhum tipo de disfunção em todos os tempos pós-operatórios. Esses dados discordam dessa pesquisa. Todavia, neste estudo e no daqueles autores, após 03 meses, todos os pacientes tiverem graus mais brandos de disfunção nervosa.
Ao final do 3º mês pós-operatório (T4), do total de pacientes avaliados nessa amostra, 91% apresentaram grau I da ECHB, portanto função normal do nervo marginal mandibular, e 9%, grau II. Observamos, então, que dos pacientes que, ao final do estudo ainda apresentaram disfunção, se mostrava no grau mais leve (disfunção branda). Esses resultados estão em concordância com os estudos relatados neste trabalho23,20,28,29. Destacamos os estudos de O'Regan et al.22 , que avaliaram a função do nervo facial em cirurgias de parotidectomia para tumores benignos, utilizando a escala de classificação House-Brackmann em tempos pós-operatórios determinados. Seus resultados corroboram os nossos achados, pois, ao final de 03 meses 84%, apresentaram grau I e 15%, grau II e 2%, grau III e, depois de 06 meses 99%, dos seus pacientes apresentavam grau I da ECHB.
CONSIDERAÇÕES FINAIS
A análise dos resultados do presente trabalho nos permite afirmar que a maioria dos pacientes avaliados apresentou normalidade na função do nervo marginal mandibular em todos os tempos pós-operatórios, tomando-se como base a escala de House-Brackmann, sendo a disfunção branda a mais encontrada. Ao final do 3º mês pós-operatório, em sua maior parte, os pacientes avaliados apresentaram função normal. Dos pacientes que, ao final do estudo ainda apresentaram disfunção, esta se mostrava no grau mais brando, demonstrando segurança nos acessos Risdon realizados. O gênero feminino apresentou maior disfunção do nervo marginal mandibular em relação ao gênero masculino no pós-operatório imediato e em todos os tempos.
REFERÊNCIAS
1. Patrocínio LG et al. Fratura de mandíbula: análise de 293 pacientes tratados no Hospital de Clínicas da Universidade Federal de Uberlândia. Rev. Bras. Otorrinolaringol 2005; 71 (5):560-565. [ Links ]
2. Zachariades N, Papademetrious I. Complication of treatment of fractures with compression plates. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1995; 79:150-153.
3. Manisali M et al. Retromandibular approach to the mandibular condyle: a clinical and cadaveric study Int. J. Oral Maxillofac. Surg, 2003 32: 253-256.
4. Daane SO, Owsley JQ. Incidence of cervical branch injury with "marginal mandibular nerve pseudo-paralysis" in patients undergoing. Face Lift. Plast. Reconstr. Surg 2003; 111: 2414-2418.
5. Nason RW, Binahmed A, Torchia MG, Thiliversis J. Clinical observation of the anatomy and function of marginal mandibular nerve. Int. J. Oral. Maxillofac. Surg 2007; 36: 712-715.
6. Tulley, P. et al. Paralysis of the marginal mandibular branch of the facial nerve: treatment options. British Journal of Plastic Surgery 2000; 53: 378-385.
7. Canan S, Uceler H, Orhan M, Uckan A, Ozek C. Localization of the marginal mandibular branch of the facial nerve. The Journal of Craniofacial Surgery 2007; 19 (1):137-142.
8. Vrabec JT et al. Facial nerve grading system 2.0. Otolaryngol Head Neck Surg 2009; 140:445-450.
9. House, J. W.; Brackmann, D. E. Facial nerve grading system. Otolaryngol Head Neck Surg 1985; 93 (2):146-147.
10. Nogueira RVB, Vasconcelos BCE. Facial nerve injury following for the tratment of ankylosis of temporomandibular joint. Med Oral Patol Oral Ciru Bucal 2007; 12:160-165.
11. House JW. Facial nerve grading systems. Laryngoscopic 1983; 83:1056-1069.
12. Reitzen SD, Babb JS, Lalwani AK. Significance and reliability of the House-Brackmann grading system for regional facial nerve function. Otolaryngol Head Neck Surg 2009; 140:154-158.
13. Hillman T, Chen DA, Arriaga MA, Quigley M. Facial nerve function and hearing preservation acoustic tumor surgery: Does the approach matter? Otolaryngol Head Neck Surg 2010; 142:115-119.
14. Moreno JC, Fernández A, Ortiz JA, Momtalvo JJ. Complication rates associated with different treatment for mandibular fractures. J. Oral Maxillofac. Surg 2000; 58:273-280.
15. Gabrielli MAC, Gabrielli MFR, Marcantonio E, Hockuli-Vieira E. Fixation of mandibular fractures with 2.0-mm miniplates: review of 191 cases. J Oral Maxillofac Surg 2003; 61:430-436.
16. Sakar K, Farag IA, Zeitoun IM. Review of 509 mandibular fractures treated at the University Hospital, Alexandria, Egypt. British Journal of Oral and maxillofacial Surgery 2006; 4:107-111.
17. Brasileiro BF, Passeri LA. Epidemiological analysis of maxilofacial fractures in Brazil: a 5-year prospective study. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: 28-34.
18. Matos FP, Arnez MFM, Sverzut CE, Trivellato AE. A restrospective study of mandibular fracture in a 40-month period. Int. J. Oral Maxillofac. Surgery 2010; 39:10-15.
19. Toma VS, Mathog RH, Toma RS, Meleca RJ. Transoral versus extraoral of mandible fractures: a comparision of complication rates and other factors. Otolaryngology Head and Neck Surgery 2003; 128 (2): 215-219.
20. Ellis III E, Mcfadden D, Simon P, Throckmorton G. Surgical complication with open treatment of mandibular condylar process fracture. J. Oral Maxilloofac. Surg, 2000; 58: 950-958.
21. Batstone MD, Scott B, Lowe D, Rogers SN. Marginal mandibular nerve injury during neck dissection and its impact on patient perception of appearance. Head Neck 2009; 31: 673-678.
22. O'Regan B, Bhardwaj G, Bhopal S, Cook V. Facial nerve morbity after retrograde nerve dissection in parotid surgery for benign disease: A 10-year prospective observational study of 136 cases. British Journal of maxillofacial Surgery 2007; 45:101-107.
23. Witt RL. Facial nerve function after partial superficial parotidectomy: an 11-year review. Otolaryngol Head Neck Surg. 1999; 121: 210-213.
24. Savary V, Robert R, Rogez JM, Armstrong O, Leborgne J The mandibular marginal ramus of the facial nerve: an anatomic and clinical study. Surg. Radiol. Anat, 1997; 19: 69-72.
25. Woltmann M, Faveri R, Sgrott EA. Anatomosurgical study of the marginal mandibular branch of the facial nerve for submandibular surgical approach. Braz Dental J. 2006; 17 (1):71-14.
26. Moscovici, M. Anatomia cirúrgica da porção terminal do nervo facial. Estudo do plexo bucal. Rev Bras Neurol, v. 45, n. 1, p. 43-50. 2009.
27. Weinberg S, Kryshtalskyj B. Facial nerve function following temporomandibular joint surgery using the preauricular approach. J Oral Maxillofac Surg. 1992; 50:1048-1051.
28. Vasconcelos BCE, Silva EDO, Dantas WRM, Barros ES, Monteiro GQM. Paralisia facial periférica traumática. Rev. Cir. Traumatol. Buco-Maxilo-Fac. 2001; 1(2):13-20.
29. Vasconcelos BCE, Nogueira RBV, Silva LCF. Prospective study of facial nerve function after surgical procedures for treatment of temporomandibular patology. J.Oral Maxillofac. Surg. 2007; 65: 972-978.
 Endereço para correspondência:
Endereço para correspondência:
Sara Juliana de Abreu de Vasconcellos
Faculdade de Odontologia da UFBA
Rua Araújo Pinho, 62 (10º andar) - Sala 1.007
Canela- Salvador/BA
CEP 40.110-150
e-mail: sarajulianad@yahoo.com.br













