Services on Demand
Article
Related links
Share
Odontologia Clínico-Científica (Online)
On-line version ISSN 1677-3888
Odontol. Clín.-Cient. (Online) vol.10 n.1 Recife Jan./Mar. 2011
RELATO DE CASO CASE REPORT
Lesão periférica de células gigantes recorrente: relato de caso
Recurrent peripheral of giant cell's lesion: case report
Camila Lopes CardosoI; Elen de Souza TolentinoI; Vinícius Rizzo MarquesII; Osny Ferreira JúniorIII; Luís Antônio de Assis TaveiraIV
IDoutorandas em Estomatologia pela Faculdade de Odontologia de Bauru – Universidade de São Paulo
IIGraduando em Odontologia pela Faculdade de Odontologia de Bauru – Universidade de São Paulo
IIIProfessor Doutor do Departamento de Estomatologia da Faculdade de Odontologia de Bauru – Universidade de São Paulo
IVProfessor Livre Docente do Departamento de Estomatologia da Faculdade de Odontologia de Bauru – Universidade de São Paulo
RESUMO
Lesão periférica de células gigantes é um processo proliferativo não neoplásico reativo à irritação local ou trauma. Apresenta-se como uma lesão bem circunscrita, que acomete a mucosa alveolar e gengiva, podendo comprometer os tecidos ósseos adjacentes, causando mobilidade dentária. O exame microscópico dessa lesão revela uma massa não encapsulada de tecido, contendo um grande número de células do tecido conjuntivo e de células gigantes multinucleadas em um padrão estrutural, constituído de nódulos focais de células gigantes, separados por septos fibrosos. Tecido hemorrágico, hemossiderina, células inflamatórias e osso neoformado ou material calcificado também podem ser encontrados ao longo do tecido conjuntivo. A associação de extensas lesões periféricas de células gigantes a fatores bucais ou sistêmicos ainda não é claramente estabelecida. O objetivo deste trabalho é o de relatar um caso de lesão periférica de células gigantes recorrente. O correto diagnóstico e o adequado tratamento culminaram em resultados satisfatórios e completa resolução do caso, sem indícios de recidivas. Este trabalho apresenta uma revisão atual sobre essa entidade, além de discutir sobre os fatores relacionados à sua etiologia.
Descritores: Lesão periférica de células gigantes; Granuloma de células gigantes; Recorrência; Diagnóstico.
ABSTRACT
Peripheral giant cell lesion is a non-neoplastic proliferative process reactive to the local that has an irritation or a trauma. Presents as well-circumscribed lesion confined to the alveolar and gingival mucosa, may compromise the bone tissue adjacent causing tooth mobility. On histologic evaluation, the lesion is a noncapsulated mass of tissue containing a large number of young connective tissue cells and multinucleated giant cells in an architectural pattern of giant cells' focal nodules, separated by fibrous septa. Hemorrhage, hemosiderin, inflammatory cells, and newly formed bone or calcified material may also be seen throughout the cellular connective tissue. The association of large peripheral giant cell's lesions to oral or systemic factors is also unclear. The purpose of this work is to present a case of peripheral giant cell's lesion recurrence. The correct diagnosis and treatment culminated in a totally satisfactory result and complete resolution of the case, without recurrences. This paper presents a review on the current entity, and discusses the factors related to its etiology.
Keywords: Peripheral giant Cell lesion; Granuloma giant cell; Recurrence; Diagnosis.
INTRODUÇÃO
Lesões de células gigantes são proliferações benignas não neoplásicas, muitas vezes localmente agressivas, que podem acometer a região central dos ossos maxilares ou os tecidos periféricos, como mucosa alveolar e gengiva1. A lesão periférica de células gigantes (LPCG) é uma lesão exofítica encontrada não raramente na mucosa oral, considerada reativa, causada por irritação ou trauma local. Exodontias, irritação causada por próteses, periodontite e restaurações inadequadas figuram entre as possíveis causas1.
Clinicamente, a LPCG apresenta-se como uma massa nodular, podendo ser ulcerada, de tamanho variável (0,5cm até proporções extensas), com coloração vermelho-escura, devido à grande vascularização desta, que, muitas vezes, pode acarretar sangramento espontâneo. Sua cor típica é também relacionada ao depósito de hemossiderina e hematoidina na periferia da lesão2,3,4. São lesões bem delimitadas, podendo ser sésseis ou pedunculadas. Normalmente, apresentam-se assintomáticas, e seu local de incidência é na papila interdentária, na crista marginal ou no rebordo alveolar de edêntulos5. Acometem mais a mandíbula, aproximadamente em 55% dos casos6. Raramente se tornam sintomáticas em decorrência da ação mastigatória, que acaba traumatizando ainda mais o tecido.
A etiologia dessa lesão ainda permanece incerta, porém se acredita que seja uma hiperplasia do tecido conjuntivo gengival, originada do ligamento periodontal ou do periósteo submetido a fatores traumáticos7 , como: placa, cálculo dentário, doença periodontal, extração dentária, traumatismo, restaurações fraturadas, infecção crônica, impacção alimentar e implantes. A LPCG também pode ser relacionada com algumas doenças sistêmicas, como o hiperparatireoidismo, neutropenia e doença de Paget8,9.
O diagnóstico só é feito através do exame microscópico. Microscopicamente, a LPCG demonstra um estroma conjuntivo constituído de fibroblastos, com várias células gigantes justapostas a eles ou ao lúmen de vasos sanguíneos e capilares. Os primeiros pesquisadores deste tipo de lesão caracterizaram a LPCG como reparativa, devido à presença de resposta inflamatória3. Entretanto, essa ideia conotava a presença de várias células mononucleares, predominantemente macrófagos, fato que foi questionado, uma vez que estudos histopatológicos confirmaram a marcante presença de células gigantes multinucleadas10. A grande quantidade deste tipo de células difere a LPCG de outras patologias3.
O diagnóstico diferencial da LPCG deve incluir a lesão central de células gigantes, cisto ósseo aneurismático e tumor marrom do hiperparatireoidismo.
O tratamento dessas lesões consiste em excisão cirúrgica. Em casos em que existem fatores irritantes, como cálculo, excesso de restaurações, próteses mal adaptadas, exodontias traumáticas, restos alimentares impactados e placa bacteriana3, estes devem ser removidos, para evitar recorrências. Deve ser realizada raspagem da tábua óssea da região afetada e sutura apenas na intenção de cicatrização e reposição do retalho.
O presente trabalho tem por objetivo relatar um caso de recorrência de LPCG em que a lesão previamente removida recidivou com comportamento mais agressivo.
RELATO DE CASO
Paciente do gênero masculino, 21 anos de idade, leucoderma compareceu à nossa instituição com a queixa principal de "bolinha na gengiva". Ao exame físico extraoral, não havia nada digno de nota, ausência de doenças sistêmicas, hábitos nocivos ou vícios e antecedentes familiares.
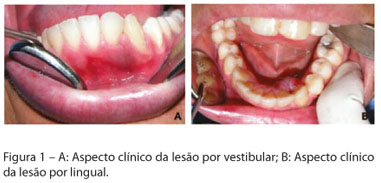
No exame intraoral, observou-se um nódulo assintomático resiliente à palpação, de coloração rósea, na gengiva inserida das faces vestibular e lingual, próximas aos dentes 32 e 33. Notou-se que o nódulo lingual apresentava tamanho bastante aumentado em relação ao vestibular, com tamanho aproximado de 1,5 cm (Figura 1). O paciente relatou que um nódulo na gengiva inserida lingual, com tamanho inferior, havia sido removido há aproximadamente um ano, entretanto não foi submetido a exame microscópico para confirmar o diagnóstico.
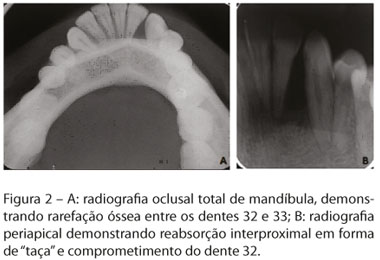
Radiograficamente, observou-se uma rarefação óssea em forma de "taça" entre os dentes 32 e 33, sendo que o dente 32 havia perdido inserção óssea, demonstrando, também, uma ligeira rarefação na região periapical (Figura 2).
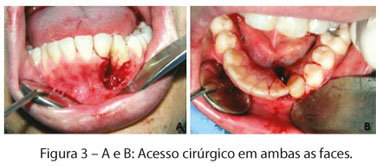
Frente aos achados clínicos e radiográficos, o diagnóstico presuntivo foi o de LPCG. O paciente foi, então, submetido à biópsia excisional da lesão através de curetagem com remoção do periósteo, ligamento periodontal e curetagem dos dentes envolvidos com acesso vestibular e lingual (Figura 3). O planejamento cirúrgico do caso incluiu a preservação do dente 32, que, mesmo envolvido, não apresentava mobilidade. Após remoção total da lesão, a área foi protegida por cimento cirúrgico.
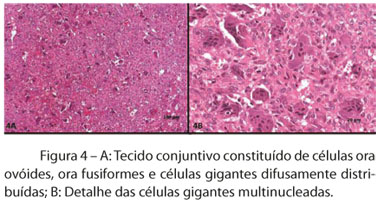
O exame microscópico revelou um tecido conjuntivo com grande quantidade de células gigantes difusamente espalhadas entre células ovoides e fusiformes. O diagnóstico foi de LPCG (Figura 4).
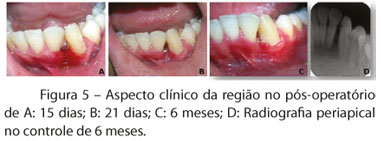
Nos controles pós-operatórios de 7, 14 e 21 dias, a área ainda demonstrava-se cruenta, entretanto com evolução favorável do quadro. Após 6 meses, clinicamente a região apresentava-se bem cicatrizada e, radiograficamente, observou-se neoformação óssea na região interproximal, com melhora na inserção dos dentes 32 e 33 (Figura 5).
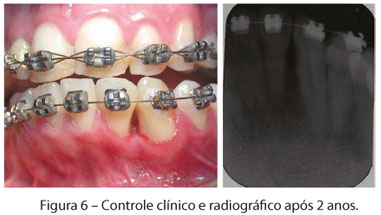
O controle clínico e radiográfico após 2 anos mostrou cicatrização bastante satisfatória da região, sem sinais de recidiva. Neste momento, o paciente já estava sendo submetido a tratamento ortodôntico (Figura 6).
O referido relato de caso está em cumprimento dos princípios éticos contidos na Declaração de Helsink (2000), seguindo os princípios da Ética em Pesquisa com Seres Humanos da Faculdade de Odontologia de Bauru – Universidade de São Paulo (FOB-USP), sendo que o paciente assinou o termo de consentimento livre e esclarecido, o qual permitia o uso da imagem e o relato do caso para publicação.
DISCUSSÃO
A LPCG também pode ser descrita na literatura como tumor periférico de células gigantes, épulis de células gigantes, osteoclastoma, granuloma reparador de células gigantes periférico e hiperplasia de células gigantes da mucosa oral11,12. Em 1953, foi nomeado como granuloma reparador de células gigantes, assim como suas duas localizações: no tecido ósseo, granuloma central e, no tecido conjuntivo gengival, granuloma periférico12. Porém, Durso e Consolaro13 acreditam que a denominação granuloma reparador não se mostra totalmente correta, justamente por sugerir uma lesão inflamatória com resposta reparadora dos tecidos, e conota um grupo organizado de células mononucleares, predominantemente macrófagos, não se relacionando, assim, com a análise histológica da presente lesão. Para os autores, pelo fato de a lesão se tratar de uma hiperplasia de clastos, o termo Lesão de Células Gigantes é mais adequado para a condição dessa patologia.
De acordo com o estudo de Bordner et al6, a localização mais frequente da LPCG é a região anterior de mandíbula, sendo a maxila pouco afetada, corroborando o caso relatado. Quanto à faixa etária dos pacientes, existem dois picos de máxima incidência: um durante o período de dentição mista e o outro durante a terceira e quinta décadas de vida14. Para muitos autores15,16, a LPCG ocorre principalmente, a partir da quarta década de vida. Ainda segundo estes autores, também há predileção por gênero, sendo as mulheres mais acometidas que os homens, principalmente em caso de lesões mais extensas, o que não foi verificado em nosso caso, em que o paciente afetado era um jovem do gênero masculino.
Acredita-se que a elevada frequência de crescimentos reativos focais na gengiva seja resultado da ação de fatores irritantes na cavidade bucal, em conjunto com a anatomia peculiar do tecido gengival. A LPCG ocorre exclusivamente na mucosa gengival. Não existem relatos de casos na literatura com lesões em localizações extragengivais17. Isso pode estar relacionado à anatomia natural da gengiva e aos fatores irritantes comuns a este sítio18. Na LPCG, há comprometimento periférico oriundo de células do ligamento periodontal ou do periósteo. Sendo assim, é sugerido que esta lesão seja oriunda do ligamento periodontal ou do mucoperiósteo, como resposta a uma intensa irritação ao periósteo19.
O diagnóstico diferencial da LPCG deve incluir o granuloma piogênico, épulis fibroso, fibroma ossificante periférico, hiperplasia fibrosa inflamatória, fibroma odontogênico periférico, hemangioma cavernoso, fibroma gengival, fibrossarcomas e até metástases de tumores, denotando que o exame histopatológico é imprescindível para o diagnóstico definitivo. Quando existe o comprometimento ósseo, deve-se incluir no diagnóstico diferencial: a lesão central de células gigantes (LCCG), em que há comprometimento ósseo e comportamento mais agressivo5; o cisto ósseo aneurismático, que se trata de uma lesão neoplásica, solitária, que pode alterar a simetria facial; tumor marrom do hiperparatireoidismo, o qual é indistinguível microscopicamente da lesão central de células gigantes, entretanto os níveis de fósforo, cálcio e fosfatase alcalina séricos estão aumentados nos pacientes acometidos2. A LPCG se aproxima da LCCG, porém os exames clínico e radiográfico as diferenciam de forma clara. A LCCG diferencia-se da periférica, por iniciar-se no tecido ósseo, enquanto que a LPCG tem seu início no periósteo ou no ligamento periodontal, podendo haver infiltração óssea em um segundo momento. No presente caso, o aspecto clínico da lesão, envolvendo gengiva, com reabsorção óssea em forma de taça, ausência de desordens sistêmicas e exames laboratoriais normais nos levaram ao diagnóstico de LPCG, confirmado pelo exame microscópico.
Diferentemente da LCCG, em que o exame radiográfico é uma importante ferramenta no diagnóstico, os achados radiográficos da LPCG, muitas vezes, são ausentes ou irrelevantes, uma vez que a lesão acomete tecidos moles14,20. Contudo, em alguns casos, pode haver sinal radiográfico, como no caso relatado, devido à presença de fatores irritantes. A reabsorção interproximal com aspecto de "taça" é característica desses casos.
Até o momento, a capacidade máxima de expansão da LPCG não é bem conhecida3. Kfir et al.(1980)4 relataram casos de lesões de 0,1 a 3 cm, sendo 94% das lesões menores que 1,5 cm. No presente relato, a lesão apresentava um tamanho aproximado de 1,5 cm. O estudo de Bordner et al. (1997)6 demonstrou que essas lesões podem atingir tamanhos maiores que 5 cm em seu maior diâmetro, sendo este processo de evolução lenta. O mesmo comportamento foi observado para os casos de fibroma ossificante periférico.
Ainda segundo Bordner et al. (1997)6, o estado de higiene oral é significantemente pior em pacientes com LPCG extensas, quando comparados àqueles com lesões pequenas. Estes resultados podem indicar a importância da higiene oral no desenvolvimento e crescimento da LPCG.
A LPCG necessita de uma atenção especial do profissional da área odontológica, constituindo aproximadamente 7% dos tumores benignos dos maxilares21,22. A lesão do tipo periférica apresenta de 0,4 a 1,9% da patologia tratada no campo da cirurgia bucal10. O tratamento da lesão consiste na remoção dos fatores irritativos e principalmente, tanto na inicial como na recidivante, de excisão cirúrgica total da lesão, curetando com cuidado as bordas e a base da lesão, evitando, assim, recorrência4,5,23. Quando os bordos da lesão são excisados em sua totalidade, os casos de recidiva mostram-se quase nulos, enquanto que, quando isto não ocorre, recidivas não são raras24.
O correto diagnóstico da LPCG é um fator imprescindível para se obter sucesso no tratamento dessa entidade. Anamnese criteriosa seguida de exame físico completo e correta indicação de exames complementares são procedimentos fundamentais no processo diagnóstico, visando a um correto plano de tratamento e, consequentemente, à redução na possibilidade de recidivas e melhor qualidade de vida aos pacientes. Vale ressaltar a importância do estudo microscópico de qualquer alteração na mucosa oral. O correto diagnóstico permite o tratamento definitivo do paciente bem como o planejamento de sua proservação.
CONCLUSÃO
Quando adequadamente diagnosticada e tratada, a LPCG apresenta um prognóstico excelente, com altas taxas de sucesso no tratamento e recorrências raras. Dessa maneira, atenta-se para a importância do cirurgião-dentista no correto diagnóstico dessas lesões e, consequentemente, na elaboração de um plano de tratamento adequado para estas, visando a uma maior segurança do cirurgião e do paciente, evitando complicações e/ou recidivas.
REFERÊNCIAS
1. Hirshberg A, Kozlovsky A, Schwartz-Arad D, Mardinger O, Kaplan I. Peripheral giant cell granuloma associated with dental implants. J Periodontol. 2003; 74:1381-84. [ Links ]
2. Auclair PL, Cuenin P, Kratochvil FJ, Slater LJ, Ellis GL. A clinical and histomorphologic comparison of the central giant cell granuloma and the giant cell tumor. Oral Surg Oral Med Oral Pathol. 1988; 66:197-208. [ Links ]
3. Petris GP, Bremm LL,Tanaka F, Melhado RM, Miura CS. Lesão Periférica de Células Gigantes – Diagnóstico Diferencial e Tratamento da Lesão: Relato de Caso Clínico. Rev Port Estomatol Cir Maxilofac. 2008; 49:237-240. [ Links ]
4. Kfir Y, Buchner A, Hartsen LS. Reactive lesions of the gingiva: a clinicopathological study of 741 cases. J Periodontol. 1980; 51:655-61. [ Links ]
5. Vázquez-Piñeiro MT, González-Bereijo JM, Niembro de Rasche E. Granuloma periférico de células gigantes: caso clínico y revisión de la literatura. RCOE. 2002; 7:201-206. [ Links ]
6. Bodner L, Peist M, Gatot A, Fliss DM. Growth potential of peripheral giant cell granuloma. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1997; 83:548-51. [ Links ]
7. Flaitz CM. Peripheral giant cell granuloma: a potentially aggressive lesion in children. Pediatr Dent. 2000; 22:232-3. [ Links ]
8. Parbatani R, Tinsley GF, Danford MH. Prymary hyperparathyroidism presenting as a giant-cell epulis. Oral Surg Oral Med Oral Pathol. 1998; 85:282-4. [ Links ]
9. Chadwick BL, Crawford PMJ, Alfred MJ. Massive giant cell epulis in a child with familial cyclic neutropenia. Br Dent J. 1989; 167:279-81. [ Links ]
10. Bonetti F, Pelosi G, Martignoni G et al. Peripheral giant cell granuloma: evidence for osteoclastic differatiation. Oral Surg Oral Med Oral Pathol. 1990; 70:471-475. [ Links ]
11. Kfir Y, Buchner A, Hansen L. Reactive lesions of the gingiva. A clinicopathological study of 741 cases. J Periodontol. 1980; 51:655-61. [ Links ]
12. Jaffe HL. Giant cell reparative granuloma, traumatic bone cyst, and fibrous (fibro-osseous) dysplasia of the jaw bones. Oral Surg Oral Med Oral Pathol. 1953; 6:159-75. [ Links ]
13. Durso BC, Consolaro A. A lesão periférica de células gigantes: análise da casuística do Serviço de Anatomia Patológica da Faculdade de Odontologia de Bauru-Universidade de São Paulo. J Bras Clin Odontol Int. 2003; 7: 399-404. [ Links ]
14. Bodner L, Bar-Ziv J. Radiographic features of central giant cell granuloma of the jaws in children. Pediatr Radiol. 1996; 26:148-51. [ Links ]
15. Giansanti JS, Waldron CA. Peripheral giant cell granuloma: a review of 720 cases. J Oral Surg. 1969; 27:787-91. [ Links ]
16. Katsikeris N, Kakarantza-Angelopoulou E, Angelopoulos AP. Peripheral giant cell granuloma: clinicopathologic study of 224 new cases and review of 956 reported cases. Int J Oral Maxilofacial Surg. 1988; 17:94-9. [ Links ]
17. Brown L J, Brunelle JA, Kingman A. Periodontal status in United States, 1988-1991: prevalence, extent and demographic variation. J Dent Res. 1996; 75:672-83. [ Links ]
18. Dayan D, Buchner A, Spirer S. Bone formation in peripheral giant cell granuloma. J Periodontol. 1990; 61:444-6. [ Links ]
19. Shafer WG, Hine MK, Levy BM. A textbook of oral pathology. Philadelphia: WB Saunders; 1983. [ Links ]
20. Whitaker SB, Waldron CA. Central giant cell lesions of the jaws: a clinical, radiologic and histopathologic study. Oral Surg Oral Pathol Oral Med. 1993; 75:199-208. [ Links ]
21. Sidhu MS, Parkash H, Sidhu SS. Central giant cell granuloma of jaws - review of 19 cases. Br J Oral Maxilofac Surg. 1995; 33:43-6. [ Links ]
22. Kaffe I, Ardekian L, Taicher S, Littner MM, Buchner A. Radiologic features of central giant cell granuloma of the jaws. Oral Surg Oral Med Oral Pathol. 1996; 81:720-6. [ Links ]
23. Sidhu MS, Parkash H, Sidhu SS. Central giant cell granuloma of jaws: review of 19 cases. Br J Oral Maxillofac Surg. 1995; 33:43-6. [ Links ]
24. Nedir R, Lombardi T, Samson J. Recurrent peripheral giant cell granuloma associated with cervical resorption. J Periodontol. 1997; 68:381-4. [ Links ]
 Corresponding author address:
Corresponding author address:
Camila Lopes Cardoso
Faculdade de Odontologia de Bauru-USP - Departamento de Estomatologia
Al Dr. Octávio Pinheiro Brisola, 9-75 - Vila Universitária
Bauru-SP CEP: 17012-901
Fone: (14) 3235-8000 / Fax: (14) 3223-4679
e-mails: cardoso_lopes@yahoo.com.br; elen_tolentino@hotmail.com; osnyfjr@fob.usp.br; viniciusrizzo@hotmail.com; lataveir@hotmail.com
Recebido para publicação: 10/12/09
Aceito para publicação: 07/04/10