Services on Demand
Article
Related links
Share
RGO.Revista Gaúcha de Odontologia (Online)
On-line version ISSN 1981-8637
RGO, Rev. gaúch. odontol. (Online) vol.59 n.3 Porto Alegre Jul./Sep. 2011
ARTIGO CLÍNICO /CLINICALARTICLE
Fluorose dentária: abordagens terapêuticas para recuperação estética
Dental fluorosis: therapeutic approaches for aesthetic recovery
Cláudia Marina VIEGASI; Ana Carolina SCARPELLII; João Batista NOVAES JÚNIORII;Saul Martins PAIVAIII;Isabela Almeida PORDEUSIII
IUniversidade Federal de Minas Gerais, Faculdade de Odontologia
IIUniversidade Federal de Minas Gerais, Faculdade de Odontologia, Departamento de Cirurgia, Patologia e Clínica.
IIIUniversidade Federal de Minas Gerais, Faculdade de Odontologia, Departamento de Odontopediatria e Ortodontia.
RESUMO
A fluorose constitui uma alteração do esmalte dentário relacionada ao excesso de ingestão do flúor na época de formação dos dentes. Tais alterações implicam prejuízos na aparência estética e harmonia facial, repercutindo negativamente na autoestima dos indivíduos. Neste contexto, a Odontologia assume papel de destaque: um sorriso com aspecto agradável e atrativo, mostrando dentes em harmonia é o desejo do indivíduo que vive em sociedade. Este artigo apresenta dois casos clínicos de fluorose dentária com diversificadas manifestações clínicas nos quais optou-se por diferentes alternativas terapêuticas. Uma vez diagnosticadas as alterações, e após análise dos casos, foram estabelecidos os planos de tratamento em consonância com a realidade e os anseios das pacientes e dos responsáveis, visando o restabelecimento da estética. No primeiro caso foi realizada a microabrasão com ácido fosfórico 37%. No segundo, adotou-se o clareamento exógeno over night com peróxido de carbamida 10%. Em ambos os casos, as adolescentes mostraram-se satisfeitas com o resultado obtido em função do restabelecimento da estética facial.
Termos de indexação: Clareamento dental. Estética dentária. Fluorose dentária. Microabrasão do esmalte.
ABSTRACT
Fluorosis is an alteration in dental enamel associated with excess intake of fluoride at the age when teeth are developing. These alterations compromise facial aesthetics and harmony, with negative repercussions on the individual's self-esteem. Dentistry assumes a prominent role in this context: a nice, attractive smile, teeth in harmony, this is the desire of every individual in society. This article describes two clinical cases of dental fluorosis with different clinical manifestations for which different therapeutic alternatives were chosen. Once the changes were diagnosed, and after considering the cases, treatment plans were established, taking into account the patients' situations and desires and those of their responsible, so as to restore facial aesthetics. In the first case, micro-abrasion with 37% phosphoric acid was performed. In the second case, exogenic overnight bleaching with 10% carbamide peroxide was applied. In both cases, the adolescent patients were happy with the results obtained since their facial aesthetics were restored.
Termos de indexação: Tooth bleaching. Esthetics dental. Dental fluorosis. Enamel microabrasion.
INTRODUÇÃO
A fluorose é uma alteração do esmalte dentário causada pelo excesso do flúor no organismo na época de formação dos dentes. Constitui-se, portanto, em um efeito colateral decorrente do uso crônico do flúor1.
A intensidade da manifestação da fluorose varia de acordo com a quantidade de flúor a que o indivíduo foi exposto na época de formação do germe dentário2. As alterações podem variar de finas linhas brancas até o comprometimento de toda a superfície dental. Após a erupção dos dentes, essas áreas brancas calcárias podem pigmentar-se ou até mesmo fraturar-se, fazendo com que o dente perca sua anatomia original1.
Os dados de prevalência e incidência da fluorose dentária no mundo e no Brasil são bastante heterogêneos e variam de acordo com a população analisada. Em um estudo de avaliação da fluorose dentária em crianças canadenses do estado de British, Columbia, obteve-se a prevalência de 60,0%3. Nos EUA, encontrou-se 26,0% de crianças com fluorose dentária4. Uma pesquisa realizada na China verificou uma variação de 6,2% a 96,6% na prevalência da fluorose dentária em crianças, dependendo da localidade estudada5.
No Brasil, um estudo realizado com crianças residentes em Brasília (DF) apontou uma prevalência de fluorose dentária de 14,6%6. Outra pesquisa realizada na cidade do Rio de Janeiro (RJ) relatou uma prevalência de 7,9% de crianças com fluorose dentária7. Em Belo Horizonte (MG), constatou-se um aumento de 25,5% para 31,2% nos índices de prevalência entre os anos de 1993 e 1998, respectivamente8. Recentemente, na cidade de Aracaju (SE), encontrou-se um índice de prevalência de 8,16% de fluorose dentária em indivíduos de 5 a 15 anos de idade9.
A ocorrência da fluorose dentária compromete a aparência estética, implicando constrangimento, dificuldade em sorrir10. A aparência física do corpo, e em especial a harmonia da face, tem importante função social e psicológica na vida humana e em seus relacionamentos pessoais. Isso se torna de extrema relevância no período da adolescência11.
Neste contexto, o presente estudo teve por objetivo apresentar dois casos clínicos de manifestações diferenciadas da fluorose dentária em adolescentes, discorrendo sobre as diferentes abordagens terapêuticas adotadas bem como a repercussão estética e satisfação dos indivíduos envolvidos.
CASOS CLÍNICOS
Caso clínico 1
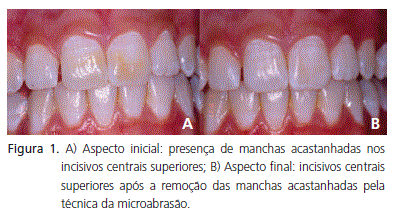
Adolescente, de 15 anos, sexo feminino, apresentou-se à Clínica da Faculdade de Odontologia da Universidade Federal de Minas Gerais, queixando-se da presença de manchas escuras em seus dentes anteriores. Ao exame clínico, constatou-se que a paciente possuía dentição permanente completa. Observou-se ainda, a presença de manchas esbranquiçadas características de fluorose dentária. Os dentes anteriores apresentavam-se com manhas acastanhadas na superfície vestibular (Figura 1A).
Como alternativa de tratamento, optou-se pela microabrasão por ser esse eficiente na remoção de manchas de fluorose. Ademais, as manchas de coloração acastanhada localizadas nos incisivos constituíam a queixa da paciente. A técnica utilizada foi a preconizada por Mondelli et al.12.
Na consulta inicial, os pais e a adolescente foram informados acerca das etapas do tratamento e da possibilidade de necessidade de tratamento restaurador posterior. Obteve-se a autorização dos pais e da paciente para o registro e posterior publicação do caso clínico em periódicos científicos.
A técnica consistiu em aplicações de uma pasta composta de ácido fosfórico a 37% (Ácido Magic Acid, Vigodent, Rio de Janeiro, Brasil) e pedra-pomes (Wilson, Polidental, São Paulo, Brasil) por meio de taça de borracha. As aplicações foram realizadas durante 1 minuto, intercaladas à lavagem com água e avaliação clínica. Esse protocolo repetiu-se por 10 vezes a cada sessão. Nos incisivos centrais superiores (11 e 12) foram realizadas 3 sessões de 10 aplicações cada e, nos incisivos laterais superiores (12 e 22) foram realizadas 10 aplicações em uma única sessão.
Todo o procedimento foi realizado com isolamento absoluto. Foi realizado o vedamento com aplicação de verniz Copal (Cavitine, SS White, Rio de Janeiro, Brasil). A paciente usou avental e óculos de proteção.
Não houve queixa de desconforto durante e após as aplicações. Os intervalos durante a aplicação da taça de borracha evitou superaquecimento do elemento dental. Ao final do tratamento, a adolescente demonstrouse satisfeita com o resultado alcançado. A cor dos dentes ficou em harmonia com o sorriso do paciente, segundo a avaliação da mesma e do profissional (Figura 1B).
Caso clínico 2
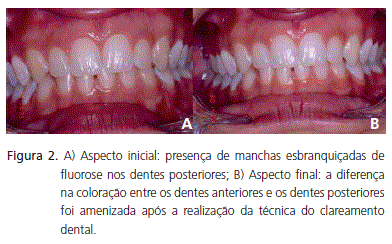
Adolescente, de 18 anos, sexo feminino, apresentou-se à Clínica da Faculdade de Odontologia da Universidade Federal de Minas Gerais, queixando-se de incômodo com a presença de manchas em seus dentes. Ao exame clínico constatou-se que a paciente apresentava dentição permanente completa. Observou-se a presença de manchas brancas de fluorose nos dentes posteriores, evidenciando-se a coloração amarelada dos dentes anteriores (Figura 2A). Não houve relato de alterações sistêmicas.
Por se tratarem de manchas generalizadas, suaves e de coloração branca nos dentes posteriores, o tratamento adotado foi o clareamento exógeno over night (Whitegold Home, Dentsply, Petrópolis, Brasil) com peróxido de carbamida 10%.
Obteve-se a autorização da paciente para o registro e posterior publicação do caso clínico em periódicos científicos.
Na consulta inicial, foi realizada a moldagem com alginato (Jeltrate, Dentsply, Petrópolis, Brasil) para a confecção das placas de clareamento em silicona (2mm).
Na consulta seguinte, a paciente recebeu as orientações de utilização bem como o kit clareador (as duas placas e o agente clareador). O tratamento foi realizado durante 44 dias, envolvendo quatro sessões de controle e instruções. A sequência planejada para utilização do agente clareador foi: a) aplicação do produto em moldeira na superfície vestibular de todos os dentes, exceto na região dos molares por 15 dias; b) aplicação apenas nos dentes anteriores por mais 7 dias; c) aplicação em todos os dentes exceto nos molares por mais 15 dias; d) aplicação do produto em todos os dentes por mais 7 dias.
Durante as quatro sessões de avaliação e instrução, realizou-se a aplicação de flúor tópico gel (Flúor Top Gel Neutro, Vigodent, Rio de Janeiro, Brasil) para o controle da sensibilidade. Não houve relato de sensibilidade. A adolescente não relatou dificuldade na aplicação do produto.
Ao final do tratamento, a paciente mostrouse bastante satisfeita com seu sorriso. A cor dos dentes ficou em harmonia com o sorriso do paciente, segundo avaliação do profissional e da paciente (2B).
DISCUSSÃO
Os casos apresentados abordam a manifestação da fluorose dentária em diferentes graus, repercutindo em prejuízo estético a duas adolescentes.
Uma vez diagnosticadas as alterações, e após análise dos casos, foram estabelecidos os planos de tratamento em consonância com a realidade e os anseios das pacientes e dos responsáveis.
Diversas alternativas de tratamento são preconizadas para a fluorose dentária. A primeira possibilidade aborda os procedimentos operatórios radicais que implicam no desgaste de estrutura dental e na restauração por meio de resinas compostas, facetas laminadas e coroas metalocerâmicas ou cerâmicas. Alternativas mais conservadoras envolvem a aplicação de produtos químicos que minimizem ou removam as manchas fluoróticas13.
Nos casos apresentados, como conduta clínica, optou-se por adotar abordagens conservadoras: a microabrasão e o clareamento. A presença de diferente manifestação clínica de uma mesma alteração determinou a utilização das diferentes técnicas. A microabrasão foi adotada no primeiro caso, pelo fato de a paciente apresentar, como queixa principal, manchas de coloração acastanhada e localizadas nos dentes anteriores. O clareamento exógeno foi empregado no segundo caso, uma vez que esta técnica destina-se a casos de fluorose que se manifestam clinicamente como manchas brancas. O objetivo do tratamento foi amenizar a diferença de coloração dos elementos dentais. Em casos de fluorose que se manifestam clinicamente através de manchas acastanhadas, como no caso 1, o clareamento exógeno não está indicado, uma vez que tornaria os dentes mais brancos realçando as manchas escuras.
Uma técnica difundida no tratamento estético da fluorose dentária é a microabrasão do esmalte14. A microabrasão remove somente a camada superficial de esmalte sendo, portanto, uma técnica conservadora, de fácil e rápida execução13-14.
No caso relatado, a microabrasão foi suficiente em virtude da superficialidade das manchas observadas. Entretanto, em alguns casos em que são verificadas manchas mais profundas, este processo pode promover o aprofundamento da superfície dental, sendo necessário o restabelecimento da estrutura por meio da utilização de restaurações.
Estudos encontrados na literatura, relatam sucesso clínico no tratamento de fluorose utilizando a microabrasão como opção terapêutica14-15. A técnica utilizada no caso relatado foi a preconizada por Mondelli et al.12. Vantagens clínicas importantes são relatadas: o ácido utilizado na técnica (ácido fosfórico 37%) é menos danoso à pele, mucosas e olhos, e os materiais empregados estão comumente disponíveis na prática odontológica diária15-16.
Considerando-se o clareamento dental, uma pesquisa realizada na base de dados PubMed envolvendo os anos de 1966 a 2008, utilizando-se os descritores fluorose dentária, estética dentária, adolescente, e clareamento de dente, revelou a escassez de estudos sobre a utilização dessa terapêutica em casos de fluorose dentária. Entretanto, apesar de pouca literatura encontrada, optou-se por essa terapia em virtude da diferença na coloração dos elementos dentais.
Diversos métodos são descritos na literatura para clareamento de dentes vitais17. No caso apresentado, adotou-se a técnica do Nightguard Vital Bleaching Technique, preconizada por Haywood & Heymann18 e indicada como a primeira opção no tratamento de dentes com descolorações suaves.
O clareamento é uma técnica não invasiva, preservando, portanto, a estrutura dental. Ademais, é de fácil manuseio para o paciente e tem baixo custo quando comparado à realização de tratamentos restauradores invasivos, tais como a confecção de coroas ou facetas. Sabese ainda que, a técnica de clareamento, quando aplicada sob a supervisão do cirurgião-dentista é eficiente, apresenta mínimos efeitos colaterais, sensibilidade dentinária transitória e mínima sensibilidade gengival19. Em estudo realizado, constatou-se a efetividade da técnica para o clareamento da cor dos dentes logo após o procedimento e após seis meses de acompanhamento20. Os dois efeitos colaterais encontrados, a sensibilidade dental e a irritação gengival, foram transitórios e desapareceram com o fim do tratamento.
É fato que a ocorrência da fluorose repercute negativamente na estética e harmonia facial dos indivíduos10. Estudo recente comprovou que indivíduos com dentes anteriores comprometidos esteticamente, geralmente são pessoas com baixa autoestima e pouca autoconfiança, podendo apresentar comprometimento de suas atividades sociais15.
Em ambos os casos apresentados, as adolescentes mostraram-se insatisfeitas e envergonhadas diante do seu grupo social. O sorriso desarmônico repercutia em dificuldades no estabelecimento de novas relações afetivas e sociais.
Nesse sentido, é necessário que os profissionais da área de saúde conheçam a preocupação dos adolescentes em relação ao corpo físico, ajudando-os a vivenciar as experiências e transformações com tranquilidade, contribuindo para a formação de uma autoimagem aceitável e evitando distúrbios comportamentais. A adolescência é compreendida como um período de extrema relevância dentro do processo de crescimento e desenvolvimento humano, período no qual as transformações físicas e biológicas da puberdade associamse àquelas de âmbito psico-social-cultural, delas resultando a realização do jovem e, posteriormente, do adulto21.
As novas relações sociais do adolescente, notadamente com os pais e com o grupo de iguais também podem ser forte fonte de ansiedade e confusão. Por conseguinte, o adolescente vive constantemente a busca pela uniformidade, pelo "ser igual", como forma de segurança e estima pessoal. A moda, a aparência e o julgamento do grupo passam a ter fundamental importância, na busca pela aceitação do meio externo22.
Neste contexto, a Odontologia assume papel de destaque. Um sorriso com aspecto agradável e atrativo, mostrando dentes em harmonia é o desejo de todo indivíduo que vive em sociedade.
CONCLUSÃO
Considerando os casos apresentados e os resultados alcançados, observou-se que as utilizações de duas técnicas conservadoras, de simples execução e baixo custo em relação aos demais tratamentos preconizados, mostraramse eficientes no restabelecimento da estética em dentes com manchas fluoróticas. Em ambos os casos clínicos, a autoestima das adolescentes foi recuperada, evidenciandose a importância da estética bucal nesta fase da vida dos indivíduos.
Agradecimento
À Fundação de Amparo à Pesquisa do Estado de Minas Gerais (FAPEMIG) pela concessão da bolsa de estudos.
ColaboradoresCM VIEGAS e AC SCARPELLI participaram da redação do manuscrito. JB NOVAES JÚNIOR, SM PAIVA e IA PORDEUS participaram da orientação e redação do artigo.
REFERÊNCIAS
1. Ehrenfeld M, Hagenmaier C. Autogenous bone grafts in maxillofacial reconstruction. In: Greenberg AM, Prein J. Craniomaxillofacial reconstructive and corrective bone surgery: principles of internal fixation using the AO/ASIF technique. New York: Springer-Verlag; 2002. p. 295-309. [ Links ]
2. Deatherage J. Bone materials available for alveolar grafting. Oral Maxillofac Surg Clin North Am. 2010;22(3):347-52.
3. Urist MR. Bone: formation by autoinduction. Science. 1965;150(698):893-9.
4. Wilk RM. Bony reconstruction of the jaws. In: Miloro M. Peterson's principles of oral and maxillofacial surgery. 2nd ed. New York: B C Decker Inc; 2004. p. 783-802.
5. Ai-Aql ZS, Alagl AS, Graves DT, Gerstenfeld LC, Einhorn TA. Molecular mechanisms controlling bone formation during fracture healing and distraction osteogenesis. J Dent Res. 2008;87(2):107-18.
6. Canalis E, Economides AN, Gazzerro E. Bone morphogenetic proteins, their antagonists, and the skeleton. Endocr Rev. 2003;24(2):218-35.
7. Song B, Estrada KD, Lyons KM. Smad signaling in skeletal development and regeneration. Cytokine Growth Factor Rev. 2009;20(5-6):379-88.
8. Urist MR, Nogami H, Mikulski A. A bone morphogenetic polypeptide. Calcif Tissue Res. 1976;21(1):81-7.
9. Ripamonti U. Soluble and insoluble signals sculpt osteogenesis in angiogenesis. World J Biol Chem. 2010;26;1(5):109-32.
10. Wozney JM, Rosen V, Celeste AJ, Mitsock LM, Whitters MJ, Kriz RW, et al. Novel regulators of bone formation: molecular clones and activities. Science. 1988;242(4885):1528-34.
11. Cheng H, Jiang W, Phillips FM, Haydon RC, Peng Y, Zhou L, et al. Osteogenic activity of the fourteen types of human bone morphogenetic proteins (BMPs). J Bone Joint Surg Am. 2003;85(4):1544-52.
12. Ghodadra N, Singh K. Recombinant human bone morphogenetic protein-2 in the treatment of bone fractures. Biologics. 2008;2(3):345-54.
13. U.S. Food and Drug Administration. Summary of safety and effectiveness data for INFUSE® bone graft. 2007 [cited 2010 Out 4]. Available from: <http://www.accessdata.fda.gov/cdrh_ docs/pdf5/P050053b.pdf>.
14. Singh A, Morris RJ. The Yin and Yang of bone morphogenetic proteins in cancer. Cytokine Growth Factor Rev. 2010;21(4):299- 313.
15. Jäger M, Fischer J, Dohrn W, Li X, Ayers DC, Czibere A, et al. Dexamethasone modulates BMP-2 effects on mesenchymal stem cells in vitro. J Orthop Res. 2008;26(11):1440-8.
16. Graham TR, Agrawal KC, Abdel-Mageed AB. Independent and cooperative roles of tumor necrosis factor-alpha, nuclear factor-kappaB, and bone morphogenetic protein-2 in regulation of metastasis and osteomimicry of prostate cancer cells and differentiation and mineralization of MC3T3-E1 osteoblast-like cells. Cancer Sci. 2010;101(1):103-11.
17. Jeong BC, Lee YS, Park YY, Bae IH, Kim DK, Koo SH, et al. The orphan nuclear receptor estrogen receptor-related receptor gamma negatively regulates BMP2-induced osteoblast differentiation and bone formation. J Biol Chem. 2009;284(21):14211-8.
18. Kuh SU, Zhu Y, Li J, Tsai KJ, Fei Q, Hutton WC, Yoon ST. Can TGFbeta1 and rhBMP-2 act in synergy to transform bone marrow stem cells to discogenic-type cells? Acta Neurochir (Wien). 2008;150(10):1073-9
19. Yamaguchi A, Katagiri T, Ikeda T, Wozney JM, Rosen V, Wang EA, et al. Recombinant human bone morphogenetic protein-2 stimulates osteoblastic maturation and inhibits myogenic differentiation in vitro. J Cell Biol. 1991;113(3):681-7.
20. Arpornmaeklong P, Kochel M, Depprich R, Kubler NR, Wurzler KK. Influence of platelet-rich plasma (PRP) on osteogenic differentiation of rat bone marrow stromal cells. An in vitro study. Int J Oral Maxillofac Surg. 2004;33(1):60-70.
21. Osyczka AM, Damek-Poprawa M, Wojtowicz A, Akintoye SO. Age and skeletal sites affect BMP-2 responsiveness of human bone marrow stromal cells. Connect Tissue Res. 2009;50(4):270- 7.
22. E LL, Xu LL, Wu X, Wang DS, Lv Y, Wang JZ, Liu HC. The interactions between rat-adipose-derived stromal cells, recombinant human bone morphogenetic protein-2, and beta-tricalcium phosphate play an important role in bone tissue engineering. Tissue Eng Part A. 2010;16(9):2927-40.
23. Togashi AY, Cirano FR, Marques MM, Pustiglioni FE, Lang NP, Lima LA. Effect of recombinant human bone morphogenetic protein-7 (rhBMP-7) on the viability, proliferation and differentiation of osteoblast-like cells cultured on a chemically modified titanium surface. Clin Oral Implants Res. 2009;20(5):452-7.
24. Herford AS, Boyne PJ. Reconstruction of mandibular continuity defects with bone morphogenetic protein-2 (rhBMP-2). J Oral Maxillofac Surg. 2008;66(4):616-24.
25. Triplett RG, Nevins M, Marx RE, Spagnoli DB, Oates TW, Moy PK, et al. Pivotal, randomized, parallel evaluation of recombinant human bone morphogenetic protein-2/absorbable collagen sponge and autogenous bone graft for maxillary sinus floor augmentation. J Oral Maxillofac Surg. 2009;67(9):1947-60.
26. Toriumi DM, Kotler HS, Luxenberg DP, Holtrop ME, Wang EA. Mandibular reconstruction with a recombinant bone-inducing factor. Functional, histologic, and biomechanical evaluation. Arch Otolaryngol Head Neck Surg. 1991;117(10):1101-12.
27. Boyne PJ. Animal studies of application of rhBMP-2 in maxillofacial reconstruction. Bone. 1996;19(Suppl. 1):83S-92S.
28. Boyne PJ, Nath R, Nakamura A. Human recombinant BMP-2 in osseous reconstruction of simulated cleft palate defects. Br J Oral Maxillofac Surg. 1998;36(2):84-90.
29. Boyne PJ, Nakamura A, Shabahang S. Evaluation of the long-term effect of function on rhBMP-2 regenerated hemimandibulectomy defects. Br J Oral Maxillofac Surg. 1999;36(2):344-52.
30. Alt V, Donell ST, Chhabra A, Bentley A, Eicher A, Schnettler R. A health economic analysis of the use of rhBMP-2 in Gustilo- Anderson grade III open tibial fractures for the UK, Germany, and France. Injury. 2009;40(12):1269-75.
 Endereço para correspondência:
Endereço para correspondência:
Cláudia Marina VIEGAS
Universidade Federal de Minas Gerais,
Faculdade de Odontologia.
Av. Antônio Carlos, 6627,
Pampulha, 31270-901,
Belo Horizonte, MG, Brasil.
e-mail: claudiamviegas@yahoo.com.br
Recebido: 2/3/2011
Aceito: 18/5/2011